心原性休克(CS)是目前心臟病患者死亡的重要原因,但其臨床處理存在一些爭議。近日,由中華醫學會心血管病學分會心血管急重症學組牽頭編寫的《心原性休克診斷和治療中國專家共識(2018)》正式發表,全面闡述了心原性休克定義、診斷標準、發病率、預後、病因、臨床表現、藥物和機械輔助治療等內容。該共識成為我國第一份專門針對CS的系統性指導文件。
如何定義及診斷CS?
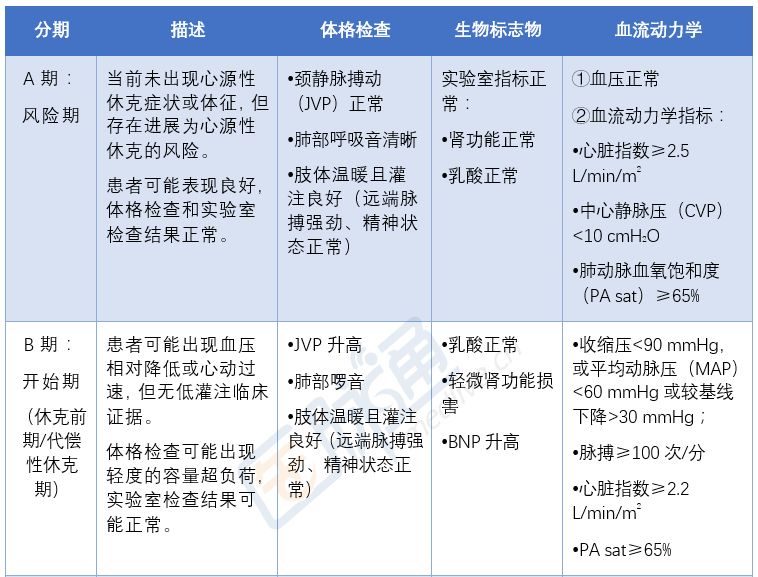
低血壓和組織低灌注是CS的兩大要素。
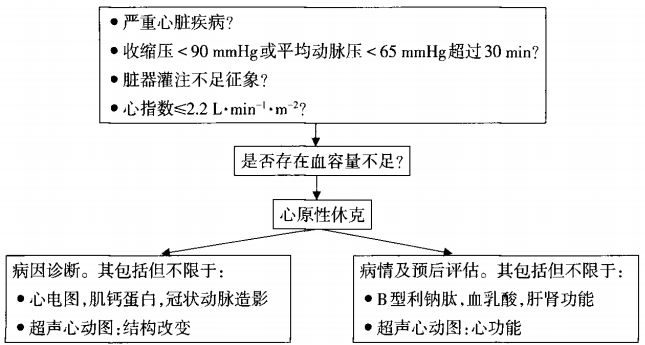
圖1 心原性休克的診斷流程圖
符合以下標準者,可診斷為CS:
1.臨床標準
(1)低血壓:血容量充足前提下,收縮壓<90 mmHg超過30 min;或平均動脈壓<65 mmHg超過30 min;或需要應用血管活性藥物和/或循環輔助裝置支持下收縮壓維持>90 mmHg。
(2)臟器灌注不足徵象(至少1項):①排除其他原因的精神狀態改變,早期興奮,晚期抑製萎靡;②肢端皮膚濕冷、花斑;③少尿(尿量<400 ml/24 h或<17 ml/h),或無尿(尿量<100 ml/24 h);④代謝性酸中毒,血漿乳酸濃度增高>2.0 mmol/L。
2.有創血流動力學監測的診斷標準
(必要時可實施)
(1)心輸出量嚴重降低:心指數≤2.2 L?min-1?m-2。
(2)心室充盈壓升高:肺毛細血管楔壓(PCWP)≥18 mmHg。
CS的主要病因有哪些?
急性冠狀動脈綜合征,尤其是STEMI,約佔整個CS病因的80%。急性心梗導致CS的原因包括:嚴重的急性泵功能衰竭(78.5%)、右心室心肌梗死導致低血容量、機械併發症和大量應用負性肌力藥物等。
表1 心原性休克的主要病因


如何觀察和監測不穩定CS患者?
表2 不穩定心原性休克患者臨床觀察和監測建議

CS如何治療?
時間是CS治療的關鍵,應該儘快明確病因,啟動治療,避免造成多臟器不可逆損害。

圖2 心原性休克急性期的治療流程
1.病因治療
不同病因誘發的CS,處理策略不盡相同。建議:
(1)儘快完善心電圖、血生化和超聲心動圖等檢查,以明確病因;
(2)對急性冠狀動脈綜合征所致CS,應該儘快啟動血運重建治療;
(3)對於急性冠狀動脈綜合征合併多支血管病變的CS患者,不建議常規同台完全血運重建;
(4)及時診斷,積極糾正導致CS的其他原因。
2.血管活性藥物的應用
擬交感活性正性肌力藥物和縮血管藥物是CS患者治療的基礎用藥。建議:
(1)儘快應用血管活性藥物(常用多巴胺和去甲腎上腺素)維持血流動力學穩定;
(2)如果收縮壓尚維持於80~90 mmHg,可考慮先加用正性肌力藥物,如多巴胺;
(3)如果已經出現嚴重低血壓(收縮壓<80 mmHg),需要在提高心排量的同時,進一步收縮血管提升血壓,可首選去甲腎上腺素,或多巴胺聯合應用去甲腎上腺素;
(4)較大劑量單葯無法維持血壓時,建議儘快聯合應用,注意監測藥物副作用。
表3 心原性休克時常用血管活性藥物的常用劑量、作用機制及血流動力學效果

3.經皮機械輔助治療
主要包括主動脈球囊反搏(IABP)、體外膜肺氧合(ECMO)和經皮左心室輔助裝置(LVAD)。建議:
(1)血流動力學不穩定CS患者應考慮儘快置入機械輔助裝置;
(2)無ECMO和LVAD條件,應儘快置入IABP,強調早期置入和使用足夠的時間;
(3)鑒於ECMO增加心輸出量優於IABP,有條件的醫院應考慮置入V-A模式ECMO,或與IABP合用;
(4)有條件的醫院可以考慮置入LVAD。
4.重要臟器功能支持治療
建議:
(1)維持血流動力學穩定,保證臟器有效灌注是改善臟器功能的根本;
(2)應該迅速啟動臟器功能支持治療,儘快糾正酸鹼失衡和電解質紊亂;
(3)呼吸支持是合併呼吸衰竭患者的基本治療措施,建議合理選擇機械通氣時機;
(4)對合併急性腎功能損傷患者,需儘早啟動床旁持續腎臟替代治療。
怎樣判斷CS患者的預後?
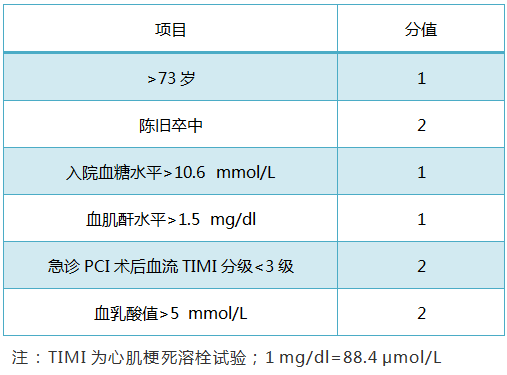
可採用IABP-SHOCK Ⅱ評分預測CS患者的30 d死亡率。根據評分結果分為低危(0~2分)、中危(3~4分)和高危(5~9分),30 d死亡率分別為28.0%、42.9%和77.3%。
表4 心原性休克IABP-SHOCK Ⅱ積分
核心專家組成員(按姓氏拚音排序):
陳玉國,葛均波,郭金成,韓雅玲,黃日紅,聶紹平,向定成,徐立,薛凌,楊新春,張松,張宇輝
執筆:楊新春 徐立
文獻索引:中華醫學會心血管病學分會心血管急重症學組, 中華心血管病雜誌編輯委員會. 心原性休克診斷和治療中國專家共識(2018). 中華心血管病雜誌, 2019, 47(4): 265-277.