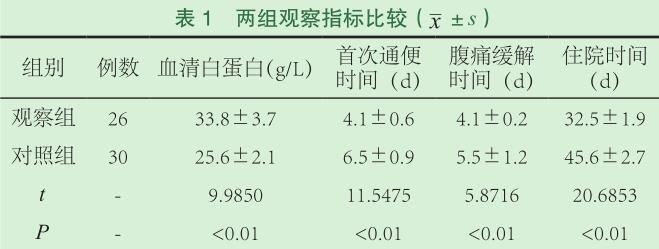
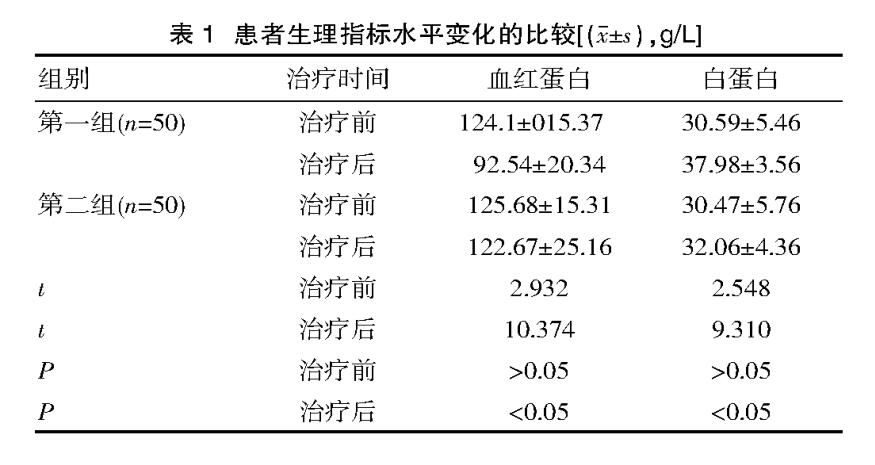
急性重症胰腺炎(SAP)是感染性胰腺壞死或出現持續性器官功能衰竭,代表一種由腸道屏障受損而致炎症細胞因子和趨化因子表達增加的典型膿毒性綜合征,常引起多器官功能衰竭、感染等嚴重併發症,最終可導致患者死亡,是相當棘手的臨床救治難題。因炎症反應和代謝應激,SAP患者的胃腸功能受損,常需要禁食,導致營養不良的風險增加,營養支持在胰腺炎治療過程中起著至關重要的作用。營養支持可以為機體提供必需的營養物質,並發揮免疫調節作用,維護腸黏膜屏障,減少併發症的發生。因此,腸外營養(PN)或腸內營養(EN)支持治療成為胰腺炎整體治療中的重要組成部分。患者通常於入院後即需進行營養風險評估,一旦明確患者數周內不能經口攝食,即應考慮進行臨床營養支持。上世紀通常認為SAP早期胃腸道功能受累,進食可加重患者腹部癥狀(腹痛、腹脹),根據「胰腺休息」理論,PN—度成為AP患者的營養首選。大量研究證實,EN較PN能顯著減少患者胰腺感染併發症的發生,降低死亡率。近年來關於SAP營養的方式,早期及延遲的腸內餵養的時機與途徑,是否添加免疫營養劑和益生菌仍有許多爭論,本文對目前研究現狀作一綜述。
一、營養途徑的變遷
不同方式的營養治療對胰腺炎病理生理的影響:早在上世紀70年代,人們基於胰腺休息和禁食時胰腺分泌最少的原則,選擇了通過中心靜脈或外周靜脈給予全腸外營養(TPN)。TPN提供機體代謝所需的營養素、熱卡和氮源,營養支持效果確切,同時避開因腸道進食對胰腺外分泌的刺激,達到胰腺「休息」的目的,一度作為SAP反應期的標準營養支持治療方案。隨著TPN的廣泛使用,人們逐漸發現長期PN許多不利的反應:可造成腸黏膜的滲透性增加和萎縮;缺乏腸道蠕動刺激導致運動減弱;停滯不動的腸內容物造成嚴重的腸道菌群變化,出現內毒素血症和細菌易位,造成高血糖、高血脂等代謝異常、導管相關性血流感染、增加全身感染及腹腔殘餘感染機會,多臟器功能障礙綜合征(MODS)和死亡的風險加大。Besselink等研究表明,在胰腺炎發病的第7天就可以出現菌血症,早期細菌入侵可能加劇細菌易位,進而使患者更容易發生器官衰竭。由於器官衰竭的發展常常先於細菌感染,因此導致惡性循環,病情惡化,病死率增加。而腸上皮細胞源性細胞因子的分泌對腸黏膜屏障的完整性和維持腸道內環境的平衡起著重要的作用。
PN向EN轉變:近年來,各國學者對SAP的營養支持治療方式開展了大量研究,薈萃分析表明,給予EN的SAP患者在病死率、感染併發症、器官衰竭和手術乾預方面顯著優於TPN,在輕度至中度胰腺炎甚至是嚴重的胰腺炎,實施EN是安全有效的。對於SAP患者,EN支持可防止腸上皮萎縮性變化以及細菌易位的發生,不僅維護腸黏膜功能,而且促進淋巴細胞成熟和功能優化,調節全身和腸道黏膜免疫系統的免疫作用,有效抑製免疫炎症反應,而且腸內營養素的高滲透壓促進腸道蠕動,避免感染性併發症的發生。因此,SAP的營養支持治療的觀念轉變為強調早期EN的應用,而不再將TPN作為首選。很多證據表明EN的實施帶來很大的益處,但臨床上許多醫生對於SAP患者治療首先選擇的仍是PN。Davies等在一項前瞻性多中心研究中發現,42%胰腺炎患者在治療過程中使用PN,明顯高於EN的使用,一些外科和ICU醫生固有的觀念是導致這種現象的原因,比如考慮到放置腸內營養管技術能力的欠缺,腸內置管後管理的繁瑣,例如腸內營養管的移位,可能導致誤吸的風險,鼻腸管的尖端位置需要影像學確認等。因此,EN的實施需要得到更多醫生的認可。近幾年胰腺炎治療指南均對此提出相關的推薦意見:2012胰腺炎營養治療國際共識明確指出EN通常優於PN,或者說,只要可能就要先從EN開始。美國腸外與腸內營養學會(ASPEN),歐洲腸外與腸內營養學會(ESPEN)的營養指南均建議SAP的營養支持治療首選EN,而不是PN[9-10],PN僅用於發病5~7天不能進食並且不能實施EN的患者。
二、EN應用時機
上世紀80年代人們認為SAP患者開始營養支持的最佳時間在發病後1個月左右,過早提供營養支持,尤其PN可能會加重營養底物的代謝紊亂、可能加重病情或延長病程。隨著人們對EN優勢的認識不斷加深,對於SAP患者儘早應用EN的要求越來越迫切,大量研究支持在入院24~48小時內給予EN。與PN治療相比,在入院後48小時內給予EN的急性胰腺炎患者,發生胰腺感染性併發症、MODS和死亡率顯著降低。近年一項隨機對照試驗納入197例SAP患者,結果表明入院48小時內開始EN可明顯降低胰腺感染壞死的發生率、呼吸衰竭、重症監護治療入院率和病死率,MODS發生率和需要外科乾預的幾率有減少的趨勢。
有研究發現,在SAP早期過早給予EN反而加重腸道損害,增加腸道細菌和毒素的移位,且患者可能發生嚴重腹脹而難以耐受,還會刺激胰腺外分泌,加重病情。荷蘭學者進行的大型多中心臨床隨機對照試驗(PYTHON試驗)表明,與急性胰腺炎治療72小時後經口進食比較,無法證明早期24小時內胃腸道管飼在預防主要感染或者死亡方面更有效[14]。因此,患者胃腸道是否具有一定功能是EN的基本先決條件,確保沒有腹內高壓,胃腸道功能已恢復,沒有腸梗阻才可進行EN。
三、EN方式選擇
EN支持的途徑:胰液分泌受神經體液調節,如何避免激活胰酶,建立合適的EN途徑,並給予適當的營養配方是實施EN的關鍵。目前臨床應用的EN途徑有鼻胃管、鼻空腸置管、經皮內鏡空腸造瘺(PEJ)及手術空腸造瘺置入導管。由於鼻胃管餵養刺激胰腺分泌,以及患者出現腸麻痹對胃排空的影響,而空腸內輸注營養不增加胰液分泌,而且蛋白多肽進入空腸後,產生的抑製因子、生長抑素等還可使得胰酶激活的效應逐漸減弱甚至受到抑製,因此在內鏡或X線引導下將鼻空腸營養管放置到屈氏韌帶下方,是目前公認的EN支持的最佳途徑,尤其適用於短期營養支持。若長期應用,則選用PEJ或手術空腸造瘺置入導管。
關於鼻胃管和鼻空腸管的爭論:於鼻胃管放置簡單,費用低,方便進行早期腸內餵養,而且可以防止細菌易位,減少肺部感染和食管炎發生的風險;而鼻腸管放置往往需要內鏡或放射科醫生協助,由於技術原因可能會導致延誤早期腸內餵養,並且有證據表明急性胰腺炎患者的胰腺外分泌功能受到損害和抑製,是否有必要避開胃十二指腸行空腸營養引起很多爭論。幾個隨機對照研究得出的結論是,經鼻胃管與經鼻空腸管進行EN相比,兩組患者在疼痛評分、鎮痛葯使用、危重病評分、C反應蛋白等方面均無明顯差異,兩組患者住院時間、感染性併發症或多臟器功能衰竭及病死率差異也無顯著性。
此外,有研究顯示,由於部分SAP患者對鼻胃管不耐受,早期經口進食可以促進胃腸道功能恢復,減少住院時間。Lankisch等就急性胰腺炎自2008年以來的相關進展進行總結,推薦使用鼻腸管進行EN,對於胃輕癱、腸梗阻出現嘔吐或餐後痛時,則應經中心靜脈予以TPN。綜上所述,鼻胃管與鼻腸管相比,雖然看起來是安全的和耐受性良好,但仍需更多大樣本高質量的隨機對照試驗提供強有力的證據。
四、免疫微生態營養
生態免疫營養:Bengmark於1998年提出生態免疫營養的概念,即在實施免疫營養的基礎上,增加以合生元為主的製劑以改善腸道菌群,減少病原菌,提高營養支持效果。研究證實谷氨醯胺、精氨酸、核苷酸、ω-3脂肪酸和益生菌等對免疫功能有重要影響,這些物質成為免疫營養素。腸腔微生物群在急性感染性疾病的發病機制中起著重要作用,曾有人形象地描述腸道是SAP患者「未經引流的膿腫」。胰腺周圍流體收集的微生物分析表明,這些微生物易位的來源可能是腸腔。因此,調節腸道微生物的環境,保留對機體有益的菌株是多年研究的目標。
谷氨醯胺:研究表明,補充谷氨醯胺的腸內餵養或ω-3脂肪酸可以降低實驗性急性胰腺炎的嚴重程度。然而臨床研究的結果卻不盡如人意。一項薈萃分析囊括12項研究505例患者,發現補充谷氨醯胺可以顯著降低死亡率(P<0.001)和總的感染性併發症(P=0.009),但對住院時間無影響,因此建議對於有分解代謝反應的危重病患者腸外營養應考慮補充谷氨醯胺。然而,在腸外營養中補充谷氨醯胺有益處,而在EN中並未見到這種好處。REDOXS研究表明,早期給予谷氨醯胺和抗氧化劑並未改善臨床預後,對膿毒症和MODS患者補充谷氨醯胺可能會增強炎性反應而產生不良結局。一項MetaPlus研究表明,對機械通氣患者給予富含免疫調節營養素的高蛋白腸內營養(IMHP)未能減少感染併發症或改善其它臨床終點指標,並可能增加患者6個月的死亡率。谷氨醯胺僅在腸外營養有效的原因是它主要在腸內及肝臟代謝,因而經腸內營養的血漿濃度低於腸外營養。低谷氨醯胺血漿水準在重症患者中的比例變化較大,並且血漿低谷氨醯胺水準可能是重症患者的一種適應性反應,而補充谷氨醯胺可能造成不良影響。因此,2016年ASPEN成人危重症患者營養支持指南[24]不建議在危重患者的腸內營養中添加谷氨醯胺,也不建議在嚴重膿毒症患者中常規應用免疫調節配方。
益生菌:益生菌是一類對機體健康有益的活的外源性微生物,選擇性刺激正常腸道菌群某些細菌的生長和活動,可維護腸道菌群的自然平衡,對體內病原菌產生拮抗作用,最常見的益生菌是乳酸菌和雙歧桿菌。益生元是經腸道細菌發酵的不易消化食物的碳水化合物成分,可刺激腸道內有益微生物的增殖及其代謝活動,對益生菌的傳播非常重要。在生理狀態下,一些益生菌有顯著的抗感染和免疫調節特性,其抑菌和殺菌效果主要是由於產生乳酸和抗菌肽。此外,它們還通過強大的親和力,防止致病菌粘附腸道黏膜上皮細胞。因此,推測認為重症胰腺炎患者應用益生元和益生菌,可調節腸道微生物群,降低細菌易位並減少相關感染。
雖然有研究報導益生元有利於降低SAP患者胰腺感染壞死率,降低急性壞死性胰腺炎的病理評分,縮短住院時間,並通過減少十二指腸過度生長細菌向腸外易位,降低胰腺炎後期的死亡率。然而2008年一項多中心、雙盲、安慰劑對照試驗(PROPATRI研究)發現益生菌組感染性併發症率和死亡率高於安慰劑組(16%vs6%,P<0.05),益生菌組器官衰竭和膿毒症發病率較高,儘管差異無統計學意義。因此,SAP患者預防性使用益生菌不能降低發生感染性併發症的危險,反而會增加死亡危險,應禁止對SAP患者應用益生菌治療。但崔立紅等觀察70例SAP患者,發現益生菌組上消化道出血,感染和膿腫的發生明顯降低,住院時間也大大縮短。這項研究僅是單中心研究,患者例數偏少,不足以推翻PROPATRIA的結論。近年一項薈萃分析表明,基於目前的研究結果,不推薦益生菌用於急性胰腺炎。
充分的營養支持對縮短SAP患者病程,改善臨床轉歸等方面具有重要意義。隨著對SAP研究的逐漸深入,在營養支持治療方面的研究取得了一定的進展。目前已對SAP的營養支持治療強調早期EN的應用達成共識,但對EN實施是否越早越好,經口進食、經鼻胃管與鼻空腸管管飼營養的安全性和有效性比較以及免疫營養配方仍存在爭論。未來仍需對這些問題進行更多的大規模、多中心、前瞻性研究進行論證,以規範SAP的營養支持治療。