播放GIF
播放GIF
重症急性胰腺炎(SAP)屬於臨床常見急症,起病急,進展迅速,併發症多,病死率高,據相關資料報導,病死率可達20%~40%。重症急性胰腺炎病人處於高代謝狀態,消耗很大,而疾病造成消化吸收障礙,營養攝入不足,引起內環境紊亂。禁食、胃腸減壓、抑製胰腺分泌是治療關鍵,以往常採用腸外營養來補充機體營養不足,以使腸道獲得休息。但近年來發現腸外營養有增加病人感染的可能,腸內營養越來越受到重視,能有效防止細菌(或)和內毒素移位,且具有療效好,費用低,併發症少的優點[3]。我科從2012年開始對重症急性胰腺炎病人採取了腸內營養,收到了很好的效果,結果如下。
一、資料與方法
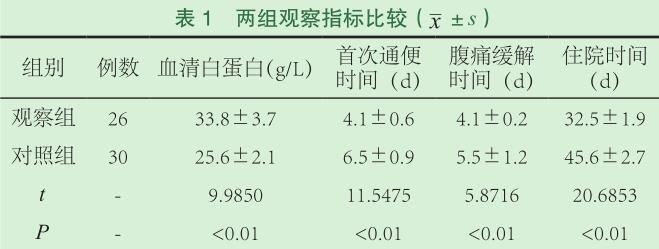
選取2012年10月~2013年12月在我院住院治療的80例SAP患者為研究對象,符合2003年中華醫學會消化病學會分組提出的SAP診斷及分級標準,並經CT掃描證實。SAP的診斷標準為:具備AP臨床表現和生化改變,且具有下列之一者:局部併發症(胰腺壞死、胰腺膿腫、胰腺假性囊腫);器官衰竭;RonSon評分≥3分;急性生理學與慢性健康狀況Ⅱ評分≥8分;CT分組為D、E。根據隨機數字表結合病人意願分為EN組和TPN組。
EN組40例,男28例,女12例,年齡32~54歲,平均年齡(42.35+4.18)歲,其中膽源性胰腺炎24例,有飲酒史18例,高脂飲食史8例,CT分組D~E級;TPN組40例,男26例,女14例,年齡33~55歲,平均年齡(43.35+4.52)歲,其中膽源性胰腺炎26例,有飲酒史14例,高脂飲食史6例,CT分組D~E級。2組患者在性別、年齡、病情、飲食習慣等一般資料比較差異無統計學意義(P>0.05)。
入院後2組患者均給予禁食、胃腸減壓、解痙、鎮痛、抑酸、抗炎、糾正酸鹼平衡等治療。入院後48~72h,患者心肺功能及血流動力學基本穩定即予TPN。TPN組在病情好轉後,進行相關檢查後,可恢復飲食。
EN組在第2~5天,病人腹痛消失,腹脹減輕時,予鼻空腸營養管置入,證實確入空腸後,先輸注5%葡萄糖氯化鈉溶液500~1000ml,根據患者的情況給予腸內營養液等,逐漸過渡到完全腸內營養(TEN)和經口進食。
觀察兩組患者腸功能恢復時間、併發症、感染率、滿意度、住院費用等。
二、結果
對患者早期行腸內營養可幫助胃腸功能恢復,EN組肛門排氣、排便時間少於TPN組,組間比較具有統計學意義(P<0.05)。見表1


經過不同的營養支持,EN組術後併發症、感染、住院費用以及患者滿意度等方面均優於TPN組,組件比較差異具有顯著性(P<0.05)。見表2


三、討論
重症急性胰腺炎具有高代謝、高蛋白分解的特點,患病後機體會出現營養失衡、酸鹼失衡、水電解質紊亂等,嚴重時會出現多器官功能不全或衰竭,因此,營養支持治療是護理工作重要的挑戰。早期,TPN是主要治療手段,但是隨著病情的進展以及禁食等需要,單純靠TPN並不能滿足機體代謝的需要,TPN也有其不可避免的副反應。
近年來研究認為,早期適時空腸內營養能夠減少細菌移位,加速腸功能的恢復,降低胰腺繼發感染等併發症的發生率。因此護理工作中要做好患者的健康教育,幫助他們了解疾病相關知識,知曉早期腸內營養的重要性,促使其服從醫囑和護囑,接受早期腸內營養治療,提高治療護理效果。
本研究結果表明,SAP早期適時給予腸內營養可以促進腸功能恢復,加快肛門排氣、排便時間,減少感染等併發症的發生,促進患者儘早康復出院,減少住院費用,提高患者的滿意度。是目前普遍認為經濟、安全、有效的一種營養支持方法。