本文原載於《中華放射學雜誌》2018年第2期
神經內分泌腫瘤多發生於胃腸道、胰腺、肺等器官,肝臟是神經內分泌腫瘤常見的轉移部位,原發於肝臟者非常少見。有關肝臟原發性神經內分泌腫瘤MRI表現的報導僅為個案報導。筆者回顧性分析13例肝臟原發性神經內分泌腫瘤的MRI表現,旨在提高對本病的認識。
資料與方法
一、一般資料
回顧性分析2009年1月至2016年5月解放軍總醫院符合以下標準的患者資料。納入標準:(1)經手術或穿刺病理證實的肝臟神經內分泌腫瘤;(2)術前進行過肝臟MRI檢查;(3)臨床資料完整。排除標準:影像品質不佳,不能用於分析。13例肝臟原發性神經內分泌腫瘤患者納入研究,男6例,女7例;年齡15~74歲,平均(48±18)歲。臨床癥狀包括:腹部脹痛5例,其餘8例無明顯癥狀,於體檢或其他疾病就診時偶然發現。1例合併肝左葉肝細胞癌及肝右葉神經內分泌癌的多原發癌患者[1]有肝炎、肝硬化病史,其餘患者均無肝炎、肝硬化病史。實驗室檢查:4例CA19-9升高,分別為46.94、48.44、199.44、586.30 U/ml(正常參考值為0~37 U/ml);1例肝功能檢查指標升高;13例甲胎蛋白和癌胚抗原均正常。13例中,經穿刺活檢病理證實7例,手術後病理證實6例。穿刺活檢病理證實的7例中,行肝動脈化療栓塞治療1例、化學治療+介入治療1例、化學治療+介入治療+奧曲肽治療1例、射頻消融治療1例、靶向藥物治療1例,未行任何治療2例。手術後病理證實的6例中,手術切除病變5例;1例術中見肝內外廣泛轉移,未能切除,取結節送病理。二、MRI檢查方法
採用美國GE 3.0 T超導型MR掃描器和體部相控陣線圈。行腹部呼吸門控橫軸面壓脂T22112WI:TR 4 000.00~7 000.00 ms,TE 80.00 ms,採集次數2.50,帶寬62.5 kHz,層厚7.0 mm,層間距1.0 mm,FOV 38 cm×38cm,矩陣320×320;(2)DWI:TR 2 200.00 ms,TE 56.68 ms,採集次數2.00,帶寬250.0 kHz,層厚7.0 mm,層間距1.0 mm,FOV 38 cm×38 cm,矩陣128×160;(3)三維LAVA:TR 2.80 ms,TE 1.40 ms,採集次數0.73,帶寬125.0 kHz,層厚5.0 mm,FOV(34~38)cm×(34~38)cm,矩陣260×200。對比劑採用Gd-DTPA,劑量0.1 mmol/kg,注射流率1.5 ml/s,分別於注射對比劑後17、23、50 s和4 min行橫軸面動脈早、晚期,實質期和延遲期掃描。三、影像分析
由2名從事腹部影像診斷的放射科副主任醫師共同閱片,達成一致意見。借鑒原發性肝癌規範化病理診斷(2015年版)對於小肝癌界定的標準[2],根據腫塊最大徑將病變分為≥30 mm組和<30 mm組。觀察病變以下特點:(1)邊緣是否清晰;(2)T12WI平掃信號;(3)DWI特徵;(4)囊變壞死;(5)假包膜;(6)是否含有脂質;(7)是否合併出血;(8)是否合併膽管擴張;(9)動脈期強化特點:動脈晚期病灶實性部分強化程度接近胰腺實質強化為明顯強化,稍高於肝臟實質強化為輕度強化;(10)門靜脈期及延遲期強化:強化程度低於肝臟實質為廓清,強化程度等於或高於肝臟實質為持續強化;(11)是否存在門靜脈瘤栓;(12)腹腔及腹膜後淋巴結情況。
四、病理分析
病理診斷標準參照中國胃腸胰神經內分泌腫瘤專家共識(2016)[3],依據腫瘤細胞的核分裂數和Ki-67指數分為3級。G1:核分裂數<2個/10個高倍視野和(或)Ki-67≤2%;G2:核分裂數2~20個/10個高倍視野和(或)Ki-67為3%~20%;G3:核分裂數>20個/10個高倍視野和(或)Ki-67>20%。結果
13例患者中,7例病灶單發,6例多發(其中4例瀰漫多發),共有病灶106個。病灶最大徑3~200 mm,中位最大徑20 mm。最大徑≥30 mm組病灶14個,<30 mm組92個。13例中,病灶單獨發生於肝右葉5例、肝左葉2例,跨左右葉2例,左右葉同時發生4例。
一、MRI表現
1.病灶邊界:
(1)≥30 mm組:14個病灶邊界均清楚。(2)<30 mm組:76個病灶邊界清楚,16個病灶邊界模糊。
2.平掃信號特徵:
21WI呈混雜低信號(圖1,圖2)。(2)<30 mm組:82個病灶T212121WI呈低信號。

3.DWI表現:
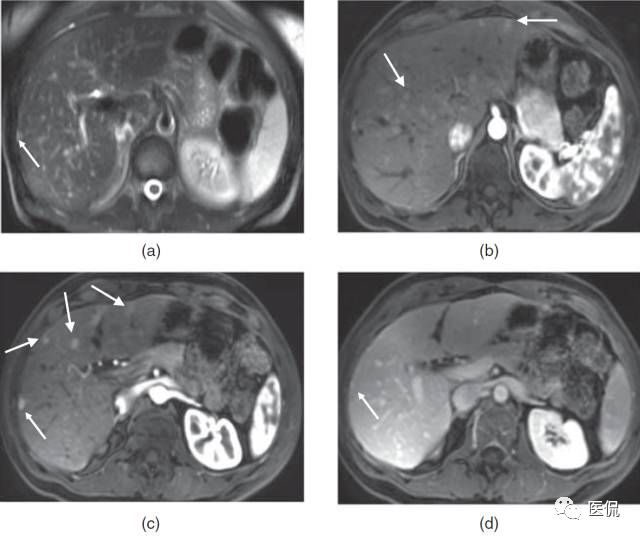
(1)≥30 mm組:14個病灶可見暈環結節狀高信號(圖5)。(2)<30 mm組:9個病灶可見暈環結節狀高信號,83個病灶可見結節樣高信號。
4.囊變、壞死:
(1)≥30 mm組:14個病灶均有囊變、壞死。(2)<30 mm組:10個病灶可見囊變、壞死。
5.假包膜、病灶周邊膽管擴張、出血、脂質徵象:
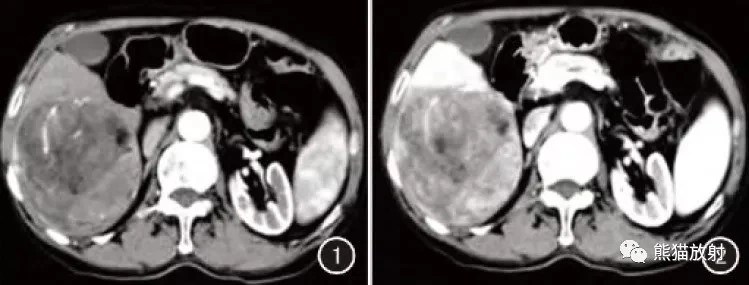
(1)≥30 mm組:14個病灶均可見假包膜,3個可見病灶周邊膽管擴張,3例可見出血,3個病灶反相點陣影像可見片狀信號輕度減低(圖6,圖7)。(2)<30 mm組:10個病灶可見假包膜,無周邊膽管擴張、出血、脂質徵象病灶。
6.強化特徵:
(1)≥30 mm組:動脈期:7個病灶呈環形強化,7個病灶呈不均勻強化;10個病灶輕度強化(圖8),4個病灶明顯強化。門靜脈期及延遲期:8個病灶腫塊呈持續強化(圖9,圖10),6個病灶呈廓清徵象。(2)<30 mm組:動脈期:31個病灶呈環形強化(圖11),3個病灶為不均勻強化,58個病灶強化均勻;13個病灶輕度強化,79個病灶明顯強化(圖11)。門靜脈期及延遲期:62個病灶持續強化,30個表現廓清(圖12)。


7.其他:
最大徑≥30 mm組3個病灶DWI顯示腹膜後及肝門區腫大或異常信號淋巴結。所有患者均無瘤栓。1例合併肝左葉肝細胞癌及肝右葉神經內分泌癌的多原發癌患者,其神經內分泌腫瘤表現中間壞死囊變,周邊實性部分輕度延遲強化,原發性肝癌呈典型的"快進快出"強化特徵。
二、病理表現
手術切除大體病理:標本切面呈灰白、灰紅色,質中,可見中央壞死和出血。顯微鏡下,瘤細胞呈腺管狀、梭形,局部呈菊型團樣排列或巢團狀分布,核分裂象增多,伴有出血、壞死(圖13)。G1級1例,G2級3例,G3級9例。免疫組織化學:突觸蛋白(Syn)陽性13例(圖14)、CD56陽性11例(圖15)、嗜鉻蛋白A(CgA)陽性6例,Ki-67為2%~75%。
5例多髮結節及團塊患者隨訪4個月至4年,均未發現消化道及其他部位可疑原發神經內分泌腫瘤。
討論
肝臟原發性神經內分泌腫瘤極為少見,僅佔0.34%[4],其起源與發病機制尚不明確。有學者認為是由過渡性乾細胞分化而來或是胰腺、腎上腺在肝臟的異位[5],也有學者認為可能和肝內膽管上皮的神經內分泌細胞有關,或是由於慢性炎症刺激導致的膽管上皮腸化生所致[6]肝臟原發性神經內分泌腫瘤的臨床癥狀較輕,患者常在體檢時偶然發現,通常無肝炎或肝硬化病史,實驗室檢查CA19-9、甲胎蛋白、癌胚抗原常在正常範圍[7,8,9]。本病的確診需要在排除肝外其他原發病灶的基礎上經手術或穿刺病理免疫組織化學檢查結果證實方能診斷[10]。該病好發於中年人,女性發病率可能高於男性[11]。本研究中患者的臨床特點大多與文獻報導相符。根據2010年消化道腫瘤的WHO分型,低級別和中級別的神經內分泌腫瘤被劃分為神經內分泌瘤G1、G2,而高級別的神經內分泌腫瘤被劃分為神經內分泌癌G3,有學者將該分級也用於肝臟神經內分泌腫瘤的分級中[12]。參照上述病理分級,本研究的13例中,G1級1例、G2級3例、G3級9例。肝臟原發性神經內分泌腫瘤免疫組織化學檢查陽性率高的4種標記物分別是CgA、神經元特異性烯醇化酶、細胞角蛋白、Syn[13]。本研究中,6例CgA陽性,13例Syn均為陽性。
本病治療首選手術切除[14],對無法手術者可選擇射頻消融、肝動脈化療栓塞、靜脈化療及靶向藥物治療。肝臟原發性神經內分泌癌的預後較差,但仍好於原發性肝癌[15]。
二、肝臟神經內分泌腫瘤的MRI特徵
肝臟神經內分泌腫瘤邊界較清晰,形態較規整,很少侵犯周圍血管,未見血管受侵及動靜脈瘺或瘤栓形成,但腫瘤較大時可壓迫周圍血管[16]。本研究的13例中,較大病灶可見血管壓迫徵象,均未見血管受侵徵象。肝臟原發性神經內分泌腫瘤常表現為較大腫塊,且腫塊內囊變、壞死可能為其特徵性表現[8,11]。本研究結果與之相符。較大病變MRI顯示的假包膜與術中所見的腫瘤與周圍肝組織大部分分界清楚有關。較大病變T2WI呈混雜信號,與腫瘤在生長過程中組織退變、囊變、壞死、出血所致成分不均有關。肝臟神經內分泌腫瘤增強掃描動脈期明顯強化,門靜脈期強化程度降低,延遲期強化程度持續下降[17]。本研究中較大病灶動脈期可見周邊環形和不均勻輕度強化,而小病灶動脈期信號以環形和較均勻明顯強化為主,較小病灶和較大病灶在門靜脈期和延遲期均呈現持續強化或部分廓清。增強掃描動脈期腫瘤實質強化及其程度與其血供豐富與否有關;病灶表現為延遲期對比劑迅速廓清時和病灶富血供及中心壞死有關;當病灶表現為漸進式強化,則和病灶內增生的纖維組織有關。本研究結果顯示,肝臟神經內分泌腫瘤的MRI表現具有一定特徵,表現為:病灶大小不一,可以單發或多發(單發為主),較大病灶信號易混雜,易囊變、壞死出血,表現出假包膜,周邊可有膽管擴張,DWI以邊緣高信號為主,動脈期以周邊環形和不均勻輕度強化為主,而較小病灶動脈期信號以環形和較均勻明顯強化為主,不管病灶大小如何,在門靜脈期和延遲期均呈現持續強化或部分廓清,無顯著特徵性。
三、鑒別診斷
需要與以下疾病鑒別:(1)原發性肝癌:多有肝炎及肝硬化等肝癌好發背景,甲胎蛋白升高,典型患者動脈期強化明顯,門靜脈期或延遲期廓清,大病灶往往伴有門靜脈瘤栓。(2)原發性膽管細胞癌:原發性膽管細胞癌在MRI上多表現為伴有病灶內外膽管擴張,動脈期強化不明顯,門靜脈期及延遲期持續漸進性強化。(3)肝轉移瘤:T2WI常呈肝內多發稍高信號,中央伴有更高信號,表現為"牛眼征",增強掃描邊緣呈環形強化或結節樣強化,且有原發腫瘤病史。(4)上皮樣血管內皮細胞瘤:病灶多位於肝臟的邊緣區域,可牽拉肝包膜形成"包膜回縮征",動態增強掃描周邊環形強化,中央無強化,形成"靶征"。肝內靜脈主乾及其分支在腫瘤邊緣終止,形成"棒棒糖征"。四、本研究的局限性
由於本病罕見,納入分析的樣本量仍較小,對病變的所有影像特徵是否能完全囊括有待進一步探討,且未能對不同病理級別間的影像差異做深入探討。
綜上所述,原發性肝臟神經內分泌腫瘤的MRI表現具有一定的特徵性。對於體檢發現和臨床癥狀相對較輕,無肝炎、肝硬化等肝癌背景,甲胎蛋白正常,較大腫瘤合併壞死者應想到本病的可能。
利益衝突

 播放GIF
播放GIF