EGFR-TKI藥物的使用使得肺腺癌的治療效果大大提高了。這些藥物的主要作用原理是以肺癌細胞表面的EGFR為靶點發揮抗癌作用。但靶向藥物治療肺癌需要相對應的突變基因,而基因檢測就是需要這些突變基因的武器。然而,部分患者卻拒絕基因檢測,迫使醫生按照經驗治療,這樣不僅延誤病情的治療,同時造成了醫療資源的浪費。本期患者就因拒絕基因檢測,延誤病情治療。
1、基本情況
患者,女性,46歲。既往無特殊病史,於2016年5月份受涼後出現咳嗽,咳少許白色粘痰,無發熱、盜汗等癥狀,我院行肺部CT檢查提示左肺佔位性病變,行纖維支氣管鏡檢查未獲得病理診斷。


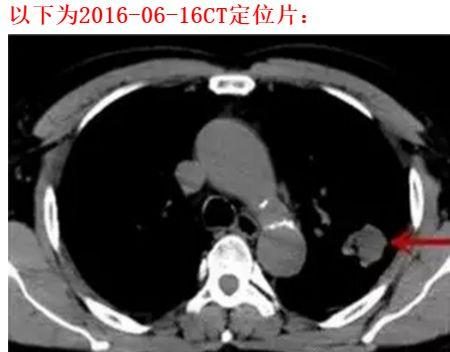
2016年6月30日,肺部CT
2、診斷
2016年6月1日,中南大學湘雅醫院PET-CT檢查示:1、左肺上葉尖後段區斜裂胸膜旁軟組織密度腫塊影,PET於相應部位見異常反射性濃聚影,考慮惡性腫瘤,肺癌可能性大;2、左側胸膜(含斜裂胸膜)增厚呈多發性結節狀改變,PET於相應部位見異常反射性濃聚影,考慮惡性腫瘤,轉移瘤可能性大;3、以上病變不能除外惡性間皮瘤可能;4、左側少量胸腔積液,雙側上頜竇炎,右腎鈣化灶。
2016年7月13日我院胸腔鏡下取病理組織活檢(病理號024042):(左側胸壁)轉移性腺癌,由於免疫組化表達不典型,無法鑒別來源於肺部還是乳腺,建議寄送上級醫院會診。IHC:ER(-)、PR(-)、E-Ca(+)、Her-2(-)、TTF-1(+)、CK7(-)、Ki-67(+25%)、CA153(+)、CK5/6(-)、35BH-11(+)。
診斷:左肺腺癌並胸膜轉移。
3、治療經過
2016年7月至11月於我科行「順鉑+培美曲塞二鈉」方案化療6周期:順鉑 30mgd1-4,培美曲塞二鈉 800mg d1。期間影像學評價療效為PR。(6周期化療後建議行維持化療,患者拒絕)
2017年2月至4月我科行維持化療2周期:培美曲塞二鈉800mg d1。期間影像學檢查評價療效為SD。
2017年6月26日肺部CT:左肺癌伴胸膜轉移治療後改變:左肺及左胸膜病灶較前增大增多。左肺少許炎症。左側胸腔少量積液較前片相仿。綜合評估病情,評價為PD。
2017年7月5日基因檢測:EGFR突變(Exon19)
2017年7月份開始自服吉非替尼分子靶向治療。吉非替尼 250mg po qd。
2018年6月6日左肺癌伴胸膜轉移治療後改變:左肺及左胸膜病灶較前增大增多,左側胸膜增厚、鈣化。綜合評估病情,評價為PD。


2018年6月10日,肺部CT
建議患者行T790M檢測(但患者拒絕)
2018年6月至7月,行聯合化療2周期,LBP 40mgd1;Doc 120mg d2。
2018年8月7日,肺部CT:左肺癌伴胸膜轉移治療後改變:左肺及左胸膜病灶較前增大增多,左側胸膜增厚、鈣化;左側胸腔積液(少量)。綜合評估病情,評價為PD。


2018年8月7日,肺部CT
再次建議患者行T790M檢測(但患者仍拒絕)。
2018年8月11日、9月8日行聯合化療2周期,DDP 30mg d1-4;培美曲塞二鈉 800mg d1。
4、MDT會議討論後,治療經過
經MDT討論後,建議:1、完善T790M基因檢測;2、可考慮再次行病理檢查;3、可考慮化療聯合分子靶向藥物(貝伐珠単抗)治療。
2018年9月29日,肺部CT:左肺癌伴胸膜轉移治療後改變:左肺及左胸膜病灶較前稍增大增多,左側胸膜增厚、鈣化;左側胸腔積液(少量)。胸椎低密度影。建議:MRI檢查。綜合評估病情,評價為PD。
2017年10月4日開始自服奧西替尼分子靶向治療(未行T790M檢測)。奧西替尼 80mg po qd。
2018年12月10日,肺部CT: 1.左肺癌伴胸膜轉移治療後改變:左肺及左胸膜病灶較前縮小,左側胸膜增厚、鈣化;左側胸腔積液(少量)。2.胸椎低密度影。建議:MRI檢查。綜合評估病情,評價為PR。


2018年12月10日,肺部CT
5、病例討論
吳一龍:
地級市醫院,患者拒絕基因檢測和部分治療是相對常見的,很多醫生不得不靠經驗治療,但國家衛健委已經發文,明年將重點監管規範化治療,那麼如何做好患者的心理工作是很重要的。
溫瑩浩:因為經濟水準的問題,有部分患者的確拒絕基因檢測和部分治療,但隨著靶向藥物納入醫保後,患者想要報銷費用,也必須提供基因檢測報告。所以總體情況是在向好的趨勢發展。
吳一龍:患者耐葯之後,首先第一步就是發現耐葯的機制。這是所有規範化治療的基礎,也是合理用藥的基礎。比如這個患者,部分化療是無謂的治療,不僅延誤病情同時造成了醫療資源的浪費,所以及時的基因檢測是十分重要的。
TAG:肺 |