長期以來,人們對腸內營養(EN)和腸外營養(PN)的優劣一直存有爭論。有腸道功能的病人,EN無疑是營養支持的最佳模式。但腸梗阻、腸黏膜病變、短腸、腸瘺等不同程度地限制了EN在腸功能障礙病人中的應用。
↓↓↓20世紀以來,人們對PN的認識和經驗有了很大的發展,長期依靠PN支持的病人,生存時間不再取決於PN的實施,而主要取決於基礎病變的程度。因此,在考慮腸功能障礙營養支持的最佳模式時,應根據腸功能障礙的不同程度,不同病人可能需要不同配比的EN和PN支持,以保證病人能獲得足夠數量的營養底物。
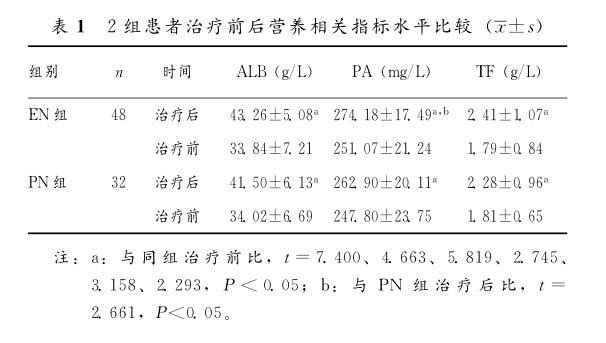
對Ⅱ型腸功能障礙的病人所提供的營養底物,不僅能滿足病人的需求,而且還能有助於病人從腹腔感染過程中迅速恢復。
全腸外營養(TPN)能替代胃腸道提供機體所需要的已知營養素,使胃腸道處於功能性靜止狀態,從而有治療某些胃腸疾病的作用。由於PN不經胃腸道而直接進入循環,是那些因解剖結構或功能上的原因而不能應用胃腸道的病人唯一的營養供給途徑。
因此,TPN剛開始應用於臨床時,臨床醫師十分熱情地接受這一新療法,廣泛地應用於臨床,並發揮了重大的作用。許多病人因TPN而得以康復,致使現在仍有部分醫師認為只有中心靜脈置管輸營養液才為營養支持。
臨床和實驗表明,蛋白質營養不良可促進炎症,致使腸道細菌易位。其原因可能與機體免疫功能下降、腸黏膜損害和腸道菌群失調有關。但長期應用TPN的危重症病人,可出現醫源性腸飢餓綜合征,表現為腸蠕動減慢,腸黏膜細胞群明顯減少,黏膜萎縮,絨毛的高度、蛋白質及DNA含量減少,同時腸腔內分泌型IgA亦明顯減少。
實驗證明, PN可導致腸道細菌數及其向腸系膜淋巴結轉移的數量明顯增加。這種TPN標準配方所導致腸道解剖改變和免疫功能障礙的可能原因有:①病人原有的疾病,如外科大手術、嚴重感染、營養不良等,對腸黏膜和免疫系統功能的損害;②由於禁食而缺乏腸內食物對腸黏膜的有效刺激;③TPN減少胰、膽液及其他消化道分泌物的產生,使其對腸黏膜的營養作用削弱;@TPN標準配方中缺少對腸黏膜細胞特異的營養物質,如谷氨醯胺(Gln)。
EN有助於維持腸黏膜細胞結構和功能的完整性,支持腸道黏膜屏障,能明顯減少腸源性感染的發生。其作用機制包括:①維持腸黏膜細胞的正常結構、細胞間連接和絨毛高度,保持黏膜的機械屏障;②維持腸道固有菌群的正常生長,保持黏膜的生物屏障;③有助於腸道細胞正常分泌IrA,保持黏膜的免疫屏障;④刺激胃酸和胃蛋白酶分泌,保持黏膜的化學屏障;⑤刺激消化液和胃腸道激素的分泌,促進膽囊收縮、胃腸蠕動,增加內臟血流,使代謝更符合生理過程,從而減少了肝、膽併發症的發生率。尤其是當病情危重時,機體免疫功能下降,腸道低血流狀態導致腸黏膜營養性損害,同時危重狀態下代謝受損,TPN易使代謝偏離生理過程,代謝併發症增加。此時。EN顯得尤為重要。
近年來,對營養支持的方法有很多討論,現在的觀點較為一致,即腸內腸外兩種營養支持方法各有其優缺點,有各自的適應證,可根據不同的病人以及病人的不同病期來選擇TPN、TEN或PN+EN聯合營養支持。
選擇合理的營養支持方法的原則是:①PN與EN兩者之間應優先選用EN;②經周圍靜脈與經中心靜脈PN兩者之間應優先選用經周圍靜脈PN;③EN不足時可用PN加強;④營養需要量較高或期望短期改善營養狀況時,可用PN;⑤需較長時間營養支持者,應設法應用EN。
多數腸功能障礙病人的腸道休息無需完全禁食。因為有效的EN同樣可使腸道得到休息,且有利於腸功能恢復。EN除供給營養外,還具有促進腸黏膜細胞生長與修復的作用,有助於維持腸黏膜的屏障功能。在EN的種類中,完整蛋白質製劑刺激腸黏膜更新和修復的作用較肽類或純氨基酸配方強,但完整蛋白質配方要求腸道有完整的消化能力,這正是腸功能障礙特別是危重症病人所缺乏的。因此,肽類配方應用較多。
近年來,EN的應用與研究日漸增多,EN製劑與輸注方法亦在不斷地改進和發展,其中最引人注目的是Gln和膳食纖維。Gln是腸黏膜細胞的組織特異性營養素,腸道對Gln攝取遠超過其他任何一種氨基酸。許多研究表明,腸內給予Gln可減少腸壁通透性,預防腸道細菌易位,改善病人生存率。通過改善葡萄糖、鈉等物質的吸收而最大限度增強腸道功能。這些藥理作用對吸收不良、腹瀉和營養不良的腸功能障礙病人有著重要的臨床意義。聯合應用Gln和生長激素(GH),可明顯提高腸黏膜細胞的蛋白質合成,促進小腸廣泛切除後殘存小腸的代償性增生,從而更好地改善腸道的結構和功能。
在膳食中,水溶性和非水溶性纖維對小腸、結腸的黏膜生長和細胞增殖均有刺激和促進作用,但不同的膳食纖維對腸道的形態結構、胃腸道蠕動和營養素吸收,起著不同的作用。非水溶性纖維(纖維素)可增加糞便容積,促進腸道蠕動;而特異性水溶性纖維(如果膠)則可延緩胃排空,減慢腸道運送食物時間,因而具有抗腹瀉作用。
可酵解的水溶性纖維(非澱粉多糖)可被厭氧菌分解代謝,產生短鏈脂肪酸(SCFA)。SCFA(乙酸、丙酸、丁酸)易於被結腸黏膜吸收,作為能量被利用,並且對小腸和結腸黏膜均有營養刺激作用,促進腸黏膜細胞增生,特別是結腸對水和鈉的吸收。
20世紀90年代以來,一系列相關研究表明。某些營養物質不僅能防治營養缺乏,而且還能以特定方式刺激免疫細胞,增強免疫應答功能,調控細胞因子的產生和釋放,減輕有害的或過度的炎症反應,維護腸屏障功能等。這一治療概念稱之為免疫營養。目前,已開始應用於臨床的、具有免疫藥理作用的營養素,除了前述的Gln和膳食纖維外,還包括精氨酸、Ω-3脂肪酸和核苷酸等。
在免疫營養的基礎上,近年來又提出生態免疫營養,即在EN配方中,除增加前述營養素外,又增加乳酸桿菌和雙歧桿菌等,如Lacto bacillus plantamn 299,Lacto bacilhs ruterio其對結腸黏膜有很強的黏附性,每個黏膜細胞上可附著15個細菌,並選燕麥為原料之一,認為其富含Gln、谷氨酸和磷脂。有研究表明,其可改變腸道菌群,減少病原菌的生長和腸道細菌易位。
某些慢性病變(如克羅恩病或假性腸梗阻)常常是經過長期進展才發展成為腸功能障礙;而某些病變(如腸系膜上動脈血栓引起廣泛性腸壞死)常在一夜之間發展為腸衰竭。對這些不同類型的腸功能障礙,其手術計劃的製訂,可能會有所不同,往往需要採取多學科合作的治療模式,包括控制腹腔感染、改善營養狀況、確定腸道解剖結構和製訂確定性治療措施等,從而降低病人併發症的發生率和病死率。
腸功能障礙的治療困難,費用高昂,故臨床醫師必須重視腸功能障礙的預防。如對潛在的腸缺血性病變做出早期診斷和早期治療;避免外科技術失誤引起的瘺和腹腔感染;採取謹慎細緻的外科治療,以防止腹腔粘連形成;在仍有腹腔感染或仍處於營養不良狀態時,不施行確定性手術,以避免併發症的發生和更多腸管的丟失等。這些都是預防腸功能障礙發生中值得注意的問題。