一項1/2期試驗顯示:在CD30.CAR-T細胞治療(針對CD30陽性癌症的CAR-T細胞療法)之前先給予一項化療方案,似乎改善了嚴重淋巴瘤患者對治療的應答反應。
該試驗在北卡羅來納大學(UNC)Lineberger綜合癌症中心進行,在給予CD30.CAR-T細胞之前,用化療葯苯達莫司汀和氟達拉濱治療患者。
苯達莫司汀是一種雙功能基烷化劑,具有抗腫瘤和殺細胞作用。常用於治療非霍奇金淋巴瘤、慢性淋巴細胞白血病等。氟達拉濱是一種細胞毒性藥物,用於治療B細胞性慢性淋巴細胞白血病(CLL),一般在含標準烷化劑類化療方案治療後或聯合治療。
10名接受這種高強度治療(雙葯化療+CD30.CAR-T細胞治療)的淋巴瘤患者中有7名患者完全清除了腫瘤,獲得了與I期試驗中單獨接受CD30.CAR-T治療的患者中的30%完全緩解率截然不同的結果。
雖然針對CD30分子的抗體,例如Adcetris(brentuximab vedotin),已越來越多地用於治療淋巴瘤,但由於毒性及嚴重副作用的發生,不足以治癒所有患者。
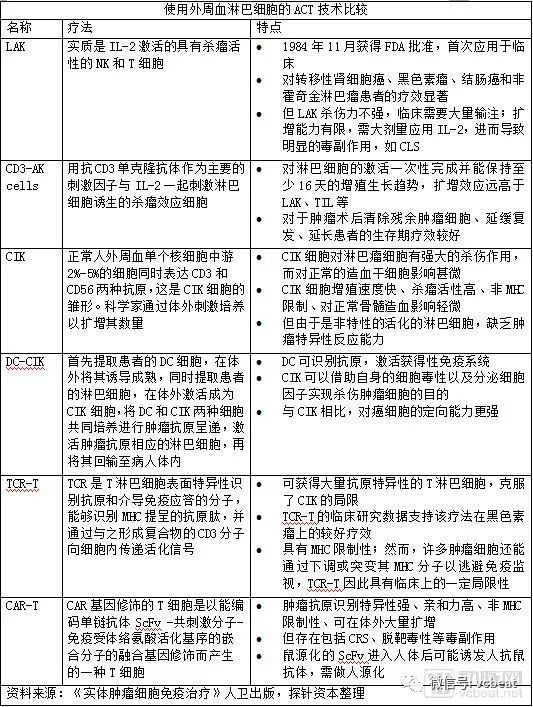
因此,研究人員開發出免疫細胞——CAR-T細胞來識別這種分子,這可以提高該方法的功效和特異性。CAR-T細胞是從患者自身血液中收集的免疫T細胞,通過基因工程技術在T細胞表面產生靶向特定癌症分子的嵌合抗原受體(CAR),本試驗是針對腫瘤細胞表面的CD30分子。
CD30.CAR-T細胞治療在複發或難治性CD30陽性淋巴瘤患者中被認為是安全有效的,I 期試驗(NCT01316146)中,9名患者中的3名患者完全應答。
然而,多項研究表明CAR-T細胞療法在化療方案預處理後再給藥效果更好,化療藥物耗盡了患者的白細胞,為CAR-T細胞的擴增創造了空間,並減少了威脅CAR-T細胞擴增的免疫抑製細胞的數量,CAR-T細胞擴增更加容易。
因此,研究人員使用苯達莫司汀或苯達莫司汀聯合氟達拉濱作為預處理方案,在回輸CAR-T細胞之前先進行化療,再細胞回輸,看這種高強度療法是否可以提高淋巴瘤患者的反應率。
1/2階段試驗(NCT02690545),入組的是霍奇金或非霍奇金淋巴瘤患者,這些患者至少有兩次治療失敗,分兩部分進行。
首先,研究人員測試了兩種CD30.CAR-T劑量,每平方米1億細胞或2億細胞,每種劑量給予3名患者,以確定進一步治療的最佳劑量。然後,患者接受推薦劑量。
至於預處理化療,8名患者單獨服用苯達莫司汀,14名患者服用苯達莫司汀和氟達拉濱。
大多數患者患有霍奇金淋巴瘤,並且接受過中位生存期為8.5的既往治療方案。所有人都接受了CD30抗體-Adcetris治療,大多數人都接受了免疫檢查點抑製劑,一些患者還接受了乾細胞移植手術。
總體而言,給予苯達莫司汀和氟達拉濱的14名患者中有10名(71%)腫瘤消失,該組患者至今仍然存活,沒有複發跡象或疾病惡化,中位生存期為13個月。對比I期實驗結果,單獨接受CD30.CAR-T治療的患者中的30%完全緩解率,有效率翻倍!在服用苯達莫司汀的患者中,完全緩解率為37%,但這些患者對之前的治療有效。
回輸時CAR-T細胞的數量和白細胞耗竭情況與輸注後兩周內體內CAR-T細胞水準較高有關,研究小組發現先前給予苯達莫司汀和氟達拉濱聯合化療的患者CAR-T的數量最多。這可能是因為添加氟達拉濱導致兩種炎性分子IL-15和IL-17顯著增加,對於T細胞擴增和持久性非常重要。
研究人員Natalie Grover博士表示,霍奇金淋巴瘤是一種普遍可治癒的疾病,但有一小部分患對治療效果不好。從這些早期結果來看,化療後給予CAR-T細胞治療可能是很好的選擇。
最重要的發現是:先清除淋巴細胞,再回輸特定類型的CAR-T細胞,對這些患者的治療結果產生很好的應答,而沒有與其他細胞免疫治療相關的顯著毒性及副作用的發生。CAR-T細胞治療技術在血液腫瘤方面取得了長足的進展,淋巴瘤、白血病已經獲批臨床治療。
全球腫瘤醫生網提示您:細胞免疫治療對於癌症治療起到輔助作用,除了白血病、淋巴瘤,其他癌症還沒有被證實細胞免疫治療可以作為一種單獨的療法進行治療。但是,細胞免疫療法的臨床試驗成千上萬,都在如火如荼地進行著,有很多已經取得非常好的效果,應用於臨床指日可待。
目前,對於癌症患者可以選擇細胞免疫治作為放化療的輔助治療手段,可以降低各種副作用,提高癌症患者的免疫力,提高生活品質,延長生存期。
但要牢記,不能輕信市面上的小廣告,選擇正規醫院合作的細胞免疫治療機構,保證回輸細胞的品質及活性,對自己的病情負責,對自己的生命負責!
TAG: |