商務合作:[email protected]
腦梗死是最常見的腦血管疾病,佔腦卒中的75%,早期診斷和治療是降低其病死率、致殘率的關鍵。
根據發病時間腦梗死可分為5期:超急性期(<6 h)、急性期(6 h-3 d)、亞急性期(3 d-10 d)、早期慢性期(10 d-1個月)、晚期慢性期(>1個月)。起病6 h以內的超急性期腦梗死的診斷或提示診斷尤為重要。雖然螺旋CT灌注成像、MRI彌散加權成像和灌注加權成像對超急性和急性期腦梗死的診斷、治療和預後有一定的幫助。腦血管意外患者一般情況下均需行急診CT平掃,以區分腦出血及腦梗死,並指導下一步治療,因此CT平掃仍是最常用的顱腦影像學檢查方法。
腦缺血引起一系列的細胞生化過程障礙,導致細胞內水分增加的細胞毒性水腫和血腦屏障的開放或破壞,而血腦屏障的開放或破壞將發生蛋白帶著水分漏出血管外,細胞外水分增多,形成血管源性水腫。腦水腫是超急性期腦梗死局部腦腫脹征和低密度征的病理基礎。CT平掃出現以下幾種徵象可提示腦梗死:腦動脈高密度征;豆狀核模糊征;島帶徵;腦實質低密度及局部腦腫脹征。
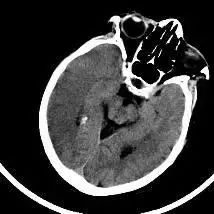
一、大腦中動脈高密度征
大腦中動脈主乾閉塞的影像學徵象,代表受累動脈內的血栓。一般好發於大腦中動脈起始部,血栓形成後可順行性或逆行性發展形成數厘米長的質地較硬固態血塊,導致血管腔完全閉塞、血流中斷。


圖1 基底動脈及雙側大腦中動脈硬化


圖2 右側大腦中動脈高密度征
診斷大腦中動脈高密度征,要排除假陰性和假陽性,如果兩側都增高或一側稍高於另一側,而臨床上無腦血管意外癥狀,應視為腦動脈硬化,其CT值一般在55 HU以下,呈條形「細眉狀」影,一般基底動脈密度也同時增高(圖1)。
大腦中動脈高密度征CT值多在60-90 HU,呈僵硬的「杵狀」影。
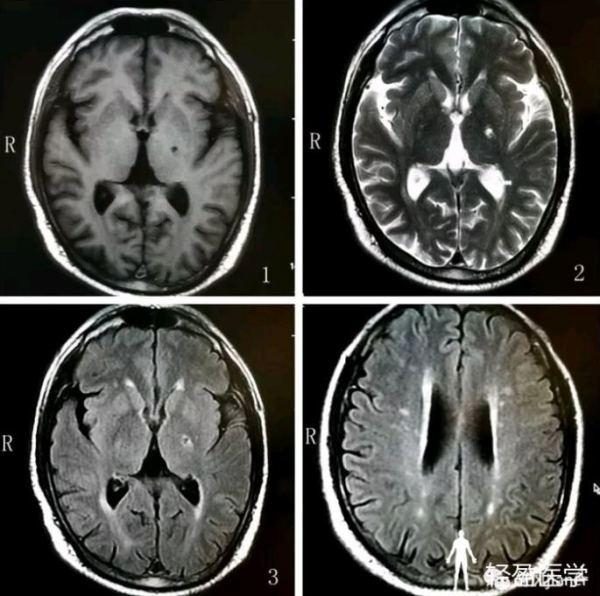
病例1 患者家人代訴患者於晚上9點左右無明顯誘因出現失語,伴左側肢體無力。於晚上11點半做CT檢查。








右側大腦中動脈高密度征,右顳葉密度較左側稍減低
兩天后複查:








右額顳葉可見片狀高、等、低混雜密度影,邊界欠清
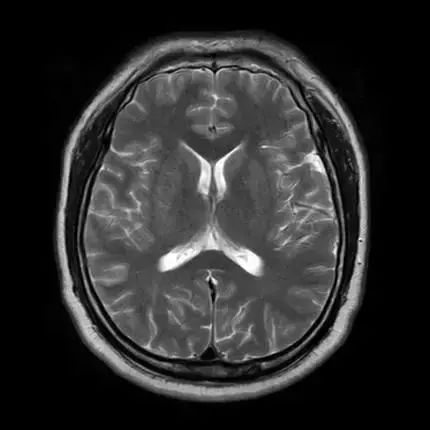
二、豆狀核模糊
由於基底節的細胞毒性水腫所致,此徵象說明近端的大腦中動脈閉塞使豆紋動脈血流受限,可見於梗死發作1 h之內。


圖3 左側豆狀核模糊
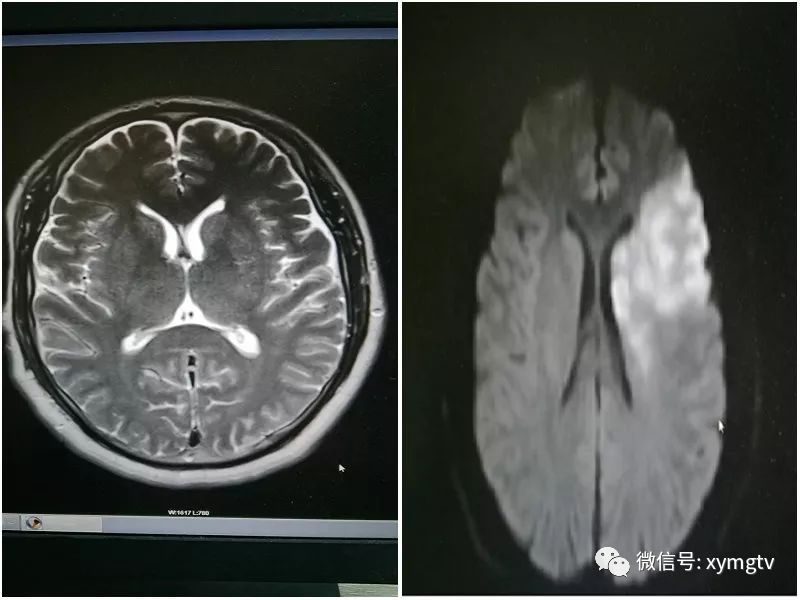
病例2 神志清,精神可,失語,伸舌偏右,左側肢體肌力0級,巴斯征陽性,出現癥狀2 h。




右側豆狀核邊緣模糊,密度稍減低

T2WI


T1WI


FLAIR


DWI
右側豆狀核在T1WI及FLAIR上未見明顯異常,在T2WI上信號稍增高,邊界不清,在DWI 上呈明顯高信號。
三、島帶徵
島葉外側緣灰白質消失的結果,此區是由大腦中動脈的島段供應,對缺血最為敏感,因為它位於最遠端區域,可以僅見於島葉的前部或後部。
病例3 今早8點左右患者出現失語,右側肢體活動不靈,於11點送入我院,患者有風心病、房顫。








左側島葉密度稍減低,邊界不清
8天后複查:








左側島葉及基底節區可見稍高、低混雜密度影,邊界不清
四、低密度征
腦實質密度降表現為腦灰質密度輕度降低,由於超早期梗死病變區的血管源性水腫比較輕,腦實質密度減低程度較小,因此,在觀察時要用較窄的窗寬及合適的窗位,且雙側對比才能發現,當雙側相同部位CT值差值1.8 HU以上,在排除其他病變的基礎上,可診斷超急性期腦梗死。
病例4 6 h前患者突然出現右側肢體活動不靈,行走困難,跌倒在地,頭部著地,伴頭暈、嘔吐。







右側顳頂葉可見大片狀稍低密度影,邊界不清
當天MRI檢查:



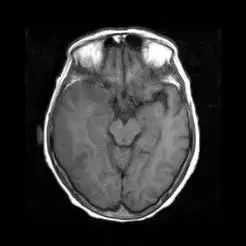


右顳頂葉可見大片狀異常信號,在T1WI上呈等信號,在T2WI、FLAIR及DWI上呈高信號
五、局部腦腫脹
局部腦組織腫脹,表現為局部腦組織腦溝變淺、消失,腦組織表面光整,病灶呈扇形或斑片狀。其病理基礎是腦組織水腫形成的佔位效應,根據病變部位及大小的不同,可以分別或同時出現以下徵象:
①基底池兩側不對稱;
②局部腦溝消失;
③腦室受壓變形,當病變位置靠近腦室時,相鄰的腦室受壓變窄。
病例5 患者家人代訴患者於晨起7點左右無明顯誘因出現失語,伴右側肢體無力,無噁心、嘔吐、抽搐,於今日8:58由我院救護車接入我科。




左側顳葉密度稍減低,左側外側裂池變淺
24 h後複查:








左側額顳頂葉可見大片狀低密度影,邊界欠清,左側大腦中動脈可見高密度征


【版權聲明】本平台屬公益學習平台,轉載系出於傳遞更多學習信息之目的,如有圖片、內容等不想轉載傳播可與我們聯繫刪除。
放射醫學技師(士)、技術中級、
放射正副高大型設備上崗證等
各種考試科目全覆蓋