子宮內膜癌是指子宮內膜發生的癌,絕大多數為腺癌。為女性生殖道常見的三大惡性腫瘤之一,高發年齡為58歲~61歲,約佔女性癌症總數的7%,佔女性生殖道惡性腫瘤的20~30%。
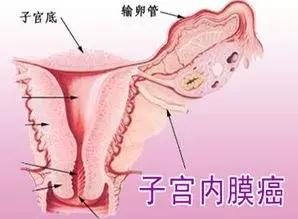

子宮內膜癌根據病理類型可分為兩類,子宮內膜樣癌和特殊類型的癌,特殊類型包括漿液性的腺癌、透明細胞癌、鱗癌。
內、外源性雌激素長期刺激導致子宮內膜增生,進而發展為子宮內膜樣腺癌,被稱為Ⅰ型子宮內膜癌,患者相對年輕,預後較好。
部分特殊類型子宮內膜癌(Ⅱ型)與雌激素無關,不經過子宮內膜增生階段,此類腫瘤多見於老年婦女,惡性程度高,預後差。
子宮內膜癌化療
化療主要應用於晚期(Ⅲ~Ⅳ期)或複發患者以及特殊病理類型患者。近年來也用於一些具有高危因素的早期患者的術後輔助治療。
關於化療藥物選擇:單葯和聯合化療的客觀反應率分別為20%-40%及40%-60%。目前多應用聯合化療。
單藥方案
多柔比星
氟尿嘧啶(5-FU)
環磷醯胺(CTX)
絲裂黴素(MMC)
聯合化療常用化療方案
(1)紫杉醇+順鉑/卡鉑方案
紫杉醇(135-175 mg/m2 靜脈滴注時間不少於3小時 d1)+順鉑(75mg/m2靜脈滴注 d2)或卡鉑(auc 5), 每3周為1療程。這是近幾年應用較多的方案之一。
(2)多柔比星+順鉑方案
多柔比星(60mg/m2 靜脈滴注 d1)+ 順鉑(50-60mg/m2 靜脈滴注 d1),治療晚期和複發的內膜癌,有效率達60% (cr 20%, pr 40%)。
(3)環磷醯胺+阿黴素+ 順鉑方案
環磷醯胺(500mg/m2靜脈滴注 d1)+ 阿黴素(40-50mg/m2 靜脈滴注 d1) + 順鉑(50-60mg/m2 靜脈滴注 d1)。
(4)依維莫司+來曲唑方案
主要用於子宮內膜樣癌。
內分泌治療
孕激素
對晚期或複發的癌症患者、不能手術切除或年輕、早期、要求保留生育功能者,均可考慮孕激素治療。各種人工合成的孕激素製劑如甲羥孕酮、己酸孕酮等均可應用。
用藥劑量要大,如:甲羥孕酮200~400mg/d; 己酸孕酮500mg,每周2次,至少用10~12周才能評價有無效果。
其作用機制可能是直接作用於癌細胞,延緩DNA 和RNA的複製,從而抑製癌細胞的生長。對分化好、生長緩慢、雌孕激素受體含量高的內膜癌,孕酮治療效果較好。副反應較輕,可引起水鈉瀦留、浮腫、藥物性肝炎等,停葯後逐漸好轉。
抗雌激素藥物
他莫西芬是一種非甾體類抗雌激素藥物,有微弱的雌激素作用,可用以治療內膜癌。其適應證與孕激素治療相同。一般劑量為10~20mg,每日口服2次,長期或分療程應用。
他莫西芬有促使孕激素受體水準升高的作用,受體水準低的患者可先服他莫西芬使孕激素受體含量上升後,再用孕激素治療或兩者同時應用可望提高療效。
副反應:潮熱、畏寒、急躁等類似圍絕經期綜合征的表現;骨髓抑製表現為白細胞、血小板計數下降;可有頭暈、噁心、嘔吐、不規則陰道少量流血、閉經等。
放射治療
除對於不能手術的子宮內膜癌可行根治性放療,包括體外放療和近距離放療。放射治療在子宮內膜癌中常為對術後患者的輔助治療。
體外放療
針對原發腫瘤和盆腔內轉移實體腫瘤部位,要包括髂總、髂外、髂內淋巴結引流區、宮旁及上段陰道和陰道旁組織。宮頸受侵者還應包括骶前淋巴結區。
腹主動脈旁淋巴結受侵者行延伸野照射,包括髂總和腹主動旁淋巴結區域。延伸野的上界取決於具體的臨床情況,至少達到腎血管水準上1~2cm。
近距離放療
傳統子宮內膜癌的腔內治療,沒有一個公認的劑量參照點。現在建議採用三維影像為基礎的治療計劃,根據臨床腫瘤實際情況個體化給予放療劑量。治療靶區包括全部宮體、宮頸和陰道上段組織。
2015年美國近距離放療協會(ABS)提出了CT或MRI引導下的子宮內膜癌根治性放療靶區的定義。GTV(腫瘤靶區)主要是指MRI中T2加權影像中可見病灶範圍。CTV(腫瘤臨床靶區)是指MRI或CT上的全部宮體、宮頸和陰道上段部分。
常見的危及器官(OAR)需包括MRI或CT中乙狀結腸、直腸、膀胱、腸管及未累及的陰道部分。
近距離放療的劑量也與患者的具體臨床分期和腫瘤情況相關。如果宮頸受侵,除了子宮體肌層劑量參考點,還要考慮A點劑量。可參考宮頸癌A點放療總劑量。
靶向治療
隨著對腫瘤發生機制的深入研究,在子宮內膜癌中有幾條公認的重要通路,如PI3K、mTOR、纖維母細胞生長因子受體2(FGFR2)、血管內皮生長因子(VEGF)、血小板衍生生長因子(PDGF)等。


針對這些分子通路的靶向藥物也許能改善晚期或複發性子宮內膜癌的預後,儘管目前尚未有獲得批準的治療子宮內膜癌的靶向藥物,但已經有多種靶向藥物正在子宮內膜癌患者中進行臨床試驗。
雌激素信號通路抑製劑
迄今為止,對於子宮內膜癌患者,唯一獲得美國食品藥品監督管理局(FDA)批準的靶向藥物是孕激素治療,表達雌孕激素受體的腫瘤對孕激素治療有較好的療效。
鑒於子宮內膜癌是雌激素依賴性腫瘤,針對雌激素信號通路的治療有二種類型,芳香化酶抑製劑和雌激素受體拮抗劑。
(1)芳香化酶抑製劑
阿那曲唑是一種有效的非甾體芳香化酶抑製劑,在一項23例複發性子宮內膜癌患者治療的Ⅱ期試驗中發現,客觀反應率為9%。
來曲唑是另一種芳香化酶抑製劑,在從未接受過化療的複發性子宮內膜癌患者中,單獨應用時的客觀反應率為11%,且反應率與激素受體狀態無關。
在另一項Ⅱ期臨床試驗中,用來曲唑和mTOR抑製劑依維莫司聯合治療35例晚期複發性子宮內膜癌患者,客觀反應率高達37%,臨床獲益率達40%,是單葯依維莫司臨床獲益率的2倍。
(2)雌激素受體拮抗劑
氟維司群(Faslodex)是一類新的雌激素受體拮抗劑,在晚期子宮內膜癌患者中進行了一項Ⅱ期臨床試驗,結果發現,雌激素受體陽性組的客觀反應率為16%,陰性組沒有反應者,但陰性組仍有18%和陽性組有29%疾病穩定。
由此提示,雌激素受體拮抗劑儘管在雌激素受體陰性的子宮內膜癌患者中抗腫瘤效果微乎其微,但在穩定腫瘤生長方面有一定作用。
PI3K/AKT/mTOR信號通路及其抑製劑
據報導,2%~14%的Ⅰ型子宮內膜癌以及約50%的Ⅱ型子宮內膜癌中有PIK3CA基因突變。哺乳動物mTOR是一種調節細胞生長和凋亡的激酶,mTOR抑製劑雷帕黴素及其類似物替西羅莫司(Temsirolimus)、依維莫司(Everolimus)和地磷莫司(Ridaforolimus)在子宮內膜癌中都已經進行過單葯Ⅱ期試驗。
儘管Ⅱ期臨床試驗結果表明,mTOR抑製劑的客觀反應率4%~24%,多數不到10%,但它們能使33%~53%的轉移或複發性子宮內膜癌患者的病情趨於穩定,6個月無進展生存率達38%~43%。
據報導,在具有PTEN或PIK3CA突變的雌激素受體陽性的晚期或複發性內膜樣子宮內膜癌患者中,依維莫司聯合來曲唑獲得了31%的客觀反應率。
抗血管生成藥物
促血管生成因子(VEGF、纖維生素因子、PDGF)表達上調和抗血管生成因子表達下調是腫瘤發生、發展和轉移的重要因素。
腫瘤細胞在低氧及相關基因改變刺激下,能產生促血管生成因子,VEGF和其他生長因子常過度表達。
研究發現,VEGF過表達與包括子宮內膜癌在內的大部分婦科惡性腫瘤的預後不良有關,子宮內膜癌中VEGF表達水準越高,預後越差。
抑製血管生成路徑的藥物如貝伐單抗、酪氨酸激酶抑製劑等在子宮內膜癌中的作用目前正處於研究階段。
抑製血管生成路徑的藥物如貝伐單抗和阿柏西普,在子宮內膜癌中單獨應用時,客觀反應率為12%~15%。在一項研究中,貝伐單抗和mTOR抑製劑替西羅莫司聯合應用,反應率為24%,但是卻引起了8%的腸瘺和腸穿孔。
在另一個Ⅱ期臨床試驗中,將貝伐單抗引入紫杉醇和卡鉑的方案中,用於有可測量病灶的晚期或複發性子宮內膜癌,結果發現,客觀反應率為73%,中位無進展生存時間為18個月。
從而提示,紫杉醇和卡鉑方案聯合貝伐單抗可能是治療晚期或複發性子宮內膜癌的一個最好選擇。
應用多靶向VEGF/FGFR/PDGFR酪氨酸激酶抑製劑(布立尼布、舒尼替尼、多韋替尼、尼達尼布、樂伐替尼)的有效性令人鼓舞,反應率為14%~19%。但是不良反應依然較重。
表皮生長因子(EGFR)和HER2抑製劑
EGFR酪氨酸激酶抑製劑吉非替尼和厄洛替尼在持續性或複發性子宮內膜癌中單獨應用時,客觀反應率低,為5%~12.5%,但患者耐受性良好,需要與其他化療藥物聯合應用。
曲妥珠單抗是一種人源化單克隆抗體,能夠靶向作用於HER2/neu(erbB2)受體,由於12%~15%的漿液性子宮內膜癌中有HER2擴增,故有數個研究評價HER2/neu靶向治療惡性度較高的子宮內膜癌亞型的療效。
總之,靶向藥物在子宮內膜癌治療中的作用仍待探索。與標準化療相比,靶向治療的客觀反應率較低,這可能與腫瘤基因通路多樣性有關。
因此,單純抑製某個分子可能並不夠,需要針對性地進行臨床或腫瘤標誌物檢測挑選合適的患者,結合使用多種分子靶向藥物或靶向治療+化療±激素治療。
【重要提示】本公號【jiashushuo】文章信息僅供參考,具體治療謹遵醫囑!








