痛風是一種古老的疾病。在過去,痛風多發生在生活富足、衣食無憂的達官貴人身上,它被賦予了一個好聽的名字——「帝王病」。在現代社會,隨著生活水準的提高,餐桌上的食物日益豐盛,不得不注意到一個事實,近年痛風發病率迅猛增加。
提起痛風,自然就會想到高尿酸,高尿酸不僅僅是引起痛風,它還會大大提高發生多種代謝相關疾病(如肥胖、糖尿病、高血脂等)和心血管疾病的風險。


對於高尿酸,我們要學會正確看待並用藥。下面,我們就帶大家來看看。
1. 什麼是高尿酸血症?
高尿酸血症是指正常嘌呤飲食狀況下,非同日兩次空腹血尿酸水準男性>420μmol/L,女性>360μmol/L。
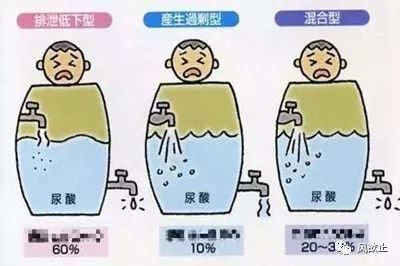
尿酸是嘌呤代謝的終產物,人體內約 80% 尿酸為內源性嘌呤代謝,約 20% 來源於富含嘌呤的食物。高尿酸血症形成的原因主要有:
(1)尿酸生成過多,如高嘌呤飲食、飲酒等。
(2)尿酸排出減少,如慢性腎臟病、代謝綜合征等, 其中排泄障礙為主。
(3)混合型,尿酸生成過多合併排出減少。
2. 高尿酸血症一定會發展為痛風嗎?
痛風是由於長期嘌呤代謝障礙,血尿酸增高導致尿酸鹽結晶沉積於關節組織,從而引起炎症反應。
血尿酸水準升高不一定會得痛風,但高尿酸血症是痛風最重要的生化基礎,尿酸鹽結晶沉積是高尿酸血症的結果。痛風發病有明顯的異質性,除高尿酸血症外可表現為急性關節炎、痛風石、慢性關節炎、關節畸形、慢性間質性腎炎和尿酸性尿路結石。
3. 什麼情況需要降尿酸治療?
無心血管危險因素,血尿酸>540μmol/L 時,一般應在改善生活方式的基礎上開始降尿酸治療;
有痛風、糖尿病等心血管危險因素,男性>420μmol/L,女性>360μmol/L,一般應在改善生活方式的基礎上開始降尿酸治療。
4. 影響尿酸水準藥物有哪些?
促尿酸升高:NSAIDs、氫氯噻嗪、胰島素、環孢素、巰嘌呤、青黴素、莫西沙星、維生素 C、維生素 B1、環磷醯胺、奧沙利鉑等。
促尿酸排泄:氯沙坦、非諾貝特、降鈣素、利血平、雌激素、糖皮質激素等。
5. 何時開始藥物治療?
無痛風患者非藥物治療 3 個月後血尿酸 ≥ 420μmol/L、痛風者血尿酸 ≥ 360(嚴重者≥ 300)μmol/L,應給予將尿酸藥物治療。
6. 常用治療藥物有哪些?
降尿酸治療前先明確尿酸升高的類型(尿酸生成過多型、尿酸排出減少、混合型),根據 24 小時尿尿酸、血尿酸水準判斷選擇藥物。
(1)痛風急性期治療
秋水仙鹼:阻止中性粒細胞的活化、脫粒、遷移,常見腹瀉、骨髓抑製、肝細胞損害、過敏等不良反應,用藥期間定期監測血常規及肝、腎功能。
非甾體抗炎葯:抑製環氧化酶活性,阻斷花生四烯酸向攝護腺素的轉化,常見胃腸道不適,可首選選擇性 COX2 抑製劑減少不良反應的發生。
糖皮質激素:減輕和防止炎症的反應,常見胃腸道不適、體重增加、白細胞增多、過敏反應等不良反應。
痛風急性發作期,應及早、足量使用非甾體類抗炎葯、秋水仙鹼、糖皮質激素。糖皮質激素主要通常用於不能耐受秋水仙鹼、非甾體抗炎葯以及腎功能不全的人群。一般急性癥狀緩解 2 周後開始降尿酸治療,也可在急性期抗炎治療的基礎上立即開始降尿酸治療,維持血尿酸在目標範圍內。為避免血尿酸波動,已服用降尿酸藥物者急性發作時不需停用。
(2)抑製尿酸生成
別嘌醇:通過抑製黃嘌呤氧化酶,減少尿酸生成。
· 該葯成人使用片劑的初始劑量一般一次 50 mg,一日 1~2 次,一周可遞增 50~100 mg,至一日 200~300 mg,分 2~3 次服。最大日劑量為 600 mg。緩釋片或緩釋膠囊一次 250 mg,一日 1 次,應根據病情和生化檢查結果 (如血液和尿液的尿酸水準) 酌情調整劑量。
· 兒童酌情調整,國內資料指出妊娠期婦女禁用本葯,FDA 分級 C 級。哺乳期婦女禁用。
· 常見胃腸道不適、皮疹、肝功能損害、骨髓抑製等不良反應,嚴重不良反應與所用劑量相關,一般從小劑量起始。
非布司他:通過抑製黃嘌呤氧化酶,降低血清尿酸水準。
· 成人初始劑量一般為一次 40 mg,一日 1 次。
· 18 歲以下兒童用藥的安全性和有效性尚不明確,FDA 分級 C 級。
· 常見皮疹、關節疼痛、頭痛、腹瀉、肝功能異常等不良反應,ALT 超過正常值上限 3 倍,應暫停用藥;不推薦用於無癥狀性高尿酸血症的治療。
(3)促進尿酸排泄
苯溴馬隆:通過抑製腎小管對尿酸的重吸收,降低血中尿酸濃度,為首選藥物。
· 成人一般一次 50 mg,一日 1 次,早餐後服用,1 周後檢查血尿酸濃度;亦可於治療初期一日 100 mg,早餐後服用,待血尿酸降至正常範圍內改為一日 50 mg。
· 18 歲以下兒童用藥的安全性和有效性尚不明確。妊娠哺乳期婦女禁用。
· 該葯可見胃腸道不適、皮疹、肝功能損害等不良反應;腎小球濾過率<20 ml/(min·1.732)、嚴重腎結石禁用。
丙磺舒:通過抑製尿酸鹽在腎小管的主動重吸收,增加尿酸鹽的排泄。
· 成人一般一次 0.25 g,一日 2 次,1 周後可增至一次 0.5 g,一日 2 次。兒童根據體重調整用藥。本葯可透過胎盤,國內資料指出妊娠期婦女禁用。哺乳期婦女禁用。
· 該葯可見腹瀉、皮疹、過敏、溶血性貧血等不良反應;用藥時需大量飲水,並鹼化尿液,防止尿酸鹽在泌尿道沉積形成尿結石。
(4)輔助藥物
氯沙坦:輔助降低尿酸水準,可見血鉀升高、低血壓,主要用於高血壓患者伴血尿酸增高者。
非諾貝特:輔助降低尿酸水準,可見胃腸不適、轉氨酶升高、皮疹等,主要用於高甘油三酯血症伴高尿酸血症者。
碳酸氫鈉:用於鹼化尿液,使尿 pH 值維持在 6.2~6.9,利於尿酸排泄。
7. 治療療程如何確定?
開始降尿酸或調整用藥期間,一般每 2~5 周測定一次血尿酸,血尿酸達標後至少每 6 個月測定一次。
尿酸長期控制在目標值,降尿酸藥物使用劑量已很小,且血壓、血糖、血脂和體重指數等指標都達標,可考慮停葯。
8. 如何通過生活方式乾預?
1、少吃紅肉
很多痛風患者都有吃大量紅肉(如豬肉、牛肉、羊肉等)的習慣。這些人也通常有明顯的肥胖狀態。
痛風急性發作期不應食用肉類,緩解期或高尿酸血癥狀態時,每天平均的紅肉類攝取量應當控制在 50 克以內為好。動物內臟最好不吃。
2、少吃海鮮
長期吃大量海鮮,也被全球醫學界認為是痛風的風險因素之一。由於海鮮食物熱量相對較低,部分患者身體可能並不明顯肥胖,但尿酸水準較高。
3、少吃脂類
脂肪本身會阻礙腎臟對尿酸的排泄,而且脂肪高的膳食還會導致肥胖和代謝紊亂。對體脂過高、腰腹肥胖的患者來說,減肥本身就有利於代謝紊亂狀態的改善。
4、多吃雜糧薯類
不吃精白米和油脂的主食組合,適度增加雜糧薯類比例,減輕肥胖和胰島素代謝抵抗狀態。
5、多吃新鮮蔬果
特別是增加一些低糖蔬菜水果的攝入。在各類蔬菜中,冬瓜、黃瓜、番茄、萵筍之類富含水分,熱量很低,又有利尿作用的食物都無需限量。
6、多喝低脂奶類
多項流行病學研究表明,較高的低脂乳製品攝入量有利於預防痛風。雖然並未發現蛋白質的總攝入量與痛風患病風險和血清尿酸水準之間有顯著的關係,但牛奶蛋白質的攝入量,則分別與痛風的患病風險及血清尿酸水準,都呈極顯著的負相關性。
7、嚴格戒酒、不喝甜飲料、多喝水
在避免高嘌呤含量食物、酒類和甜飲料的同時,只有通過合理營養和減肥降脂來改善患者的整體代謝功能,才能真正把身體調整好。
身體的綜合代謝水準改善了,尿酸的問題也會逐漸得到改善。對於尚未發展為痛風的患者來說,控制體重,改善代謝紊亂問題,可以在很大程度上避免疾病發展到痛風狀態,預防因此造成的各種嚴重後果。