不久前,本院同事帶著他一個朋友來診。這個朋友說他父親 20 多天前因腦梗死在當地醫院住院,血糖稍有點高,沒有治療,結果 2 周後出院,越來越覺肢體無力,最近化驗血糖 16 mmol/L,要求住院。
從家屬的介紹看就是一個初發糖尿病血糖比較高,即便近期有腦梗死也規範治療 2 周出院了。同事的關係,收了。可等到接來病人一問診,才發現不是那麼回事。
患者,老年男性,2 月前因乏力、體重下降就診,化驗空腹血糖 11.2 mmol/L,診斷糖尿病,當地醫院給予口服吡格列酮及二甲雙胍治療。
1 個月後,出現左下肢無力,頭顱 CT 檢查提示基底節區多發腦梗死,建議住院治療。
5 天后,患者到當地縣級醫院住院,行顱腦核磁檢查,考慮多發腦梗死(橋腦及雙基底節),給予神經內科專科治療。期間患者降糖治療方案不變,沒有進一步監測血糖。
7 天后,左下肢無力癥狀減輕,但出現右下肢無力、麻木,同時出現口齒不清,雙上肢運動不受影響,繼續治療 7 天后出院回家。
出院後仍感下肢無力,行走困難,偶爾化驗一次晚餐餐後血糖 16 mmol/L,於是有了文章開頭的一幕。
其實故事講到這裡也沒有什麼。有糖尿病史,治療不規範,血糖控制不佳。有腦梗死病史,有活動進展,繼續住院治療就好了。
於是,經神經內科會診給予雙抗、他汀類藥物、促進腦細胞代謝藥物治療,同時再次預約顱腦核磁檢查,並給予胰島素降糖治療。一切都在有條不紊的進行。
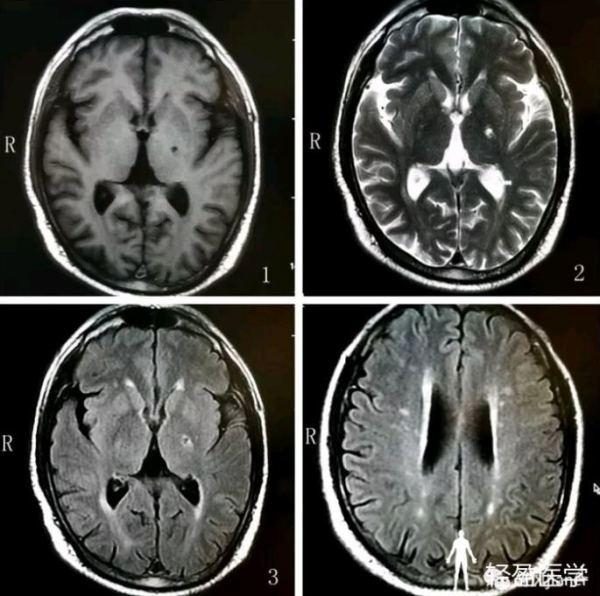
5 天后,顱腦核磁檢查結果回報,提示雙側皮層、橋腦、基底節均有小缺血灶,有急性病灶。而在這 5 天的治療中,患者癥狀不見好轉,甚至口齒不清時輕時重,右下肢無力癥狀似有加重傾向,但雙上肢始終未受累。
故事聽到這裡,大家心裡可能會有些嘀咕。那麼開始挖坑囉!
坑一:慢性支氣管炎病史
入院後觀察到患者有咳嗽、咳白痰癥狀,口唇略發紺,血氧飽和度監測在 92%-95%。化驗血象、降鈣素原不支持急性感染。追問病史:患者長期吸煙,20 支/天、50 年,有慢性咳嗽咳痰癥狀,近期沒有加重,沒有明顯活動後氣促。用家屬的話講,老頭抽煙抽的,那都不叫個事。
坑二:沒有做X光檢查
患者入院時帶著情緒,感覺 20 天的治療,去過大小幾家醫院,錢花了不少,結果越治越重。一旁陪伴的家屬雖經熟人介紹入院,但也能聽得出對醫療系統的失望和不滿。加上患者入院時心率一直偏快,95-100 次/分。所以入院後按重症患者對待,給予監護、通知病情仍有加重可能。當然在這種情況下,一些常規但不急的檢查就暫緩了。院外近期患者也沒有X光資料。
坑三:閱片盡顯水準高低
腦梗死是糖尿病大血管併發症,且大多為多發病灶。血糖控制不佳的腦梗死病人更易表現為進展型。但不同原因導致的顱內缺血灶在影像學上還是有所區別的,閱片的水準高低決定了對病因的判斷,決定了治療的方向。
坑四:癥狀體征及影像學檢查不吻合
病人雖一直在陳述下肢無力,但病人臥位查下肢肌力能達到 4+級,可下地行走卻舉步維艱。腰背部肌力也弱,常坐著坐著就自己倒了。病人主觀癥狀重,但顱腦核磁檢查病灶均為腔隙性小病灶。總體感覺癥狀重,病變輕。
坑五:習慣成自然的怪圈
腫瘤標誌物的檢查已經成為了很多大醫院的住院常規,但中槍的畢竟是少數。而且,腫瘤標誌物不特異,不能發現早期腫瘤,很多炎症性改變也可能出現某些指標異常。以前也常因為個別異常指標給患者撒網排查,結果常是大海撈針未果。時間久了就會麻痹。這個病人同樣入院第二天就進行了檢查,發現 CEA、NSE、角蛋白升高,大概高了 2-3 倍左右。當天結果出來後只是和家屬簡單交代了一下要動態觀察,也沒有引起過多重視。
好了,看到這裡,大家可能心裡開始猜測,是腫瘤腦轉移?
我不是神經內科專業醫生,對顱腦核磁片也是一知半解,這裡要為我們一位年輕的神經內科醫生點贊。二次複查核磁結果出來後我找到了她,並把治療中的疑點和她討論。認真看了片子後她提出了疑問:
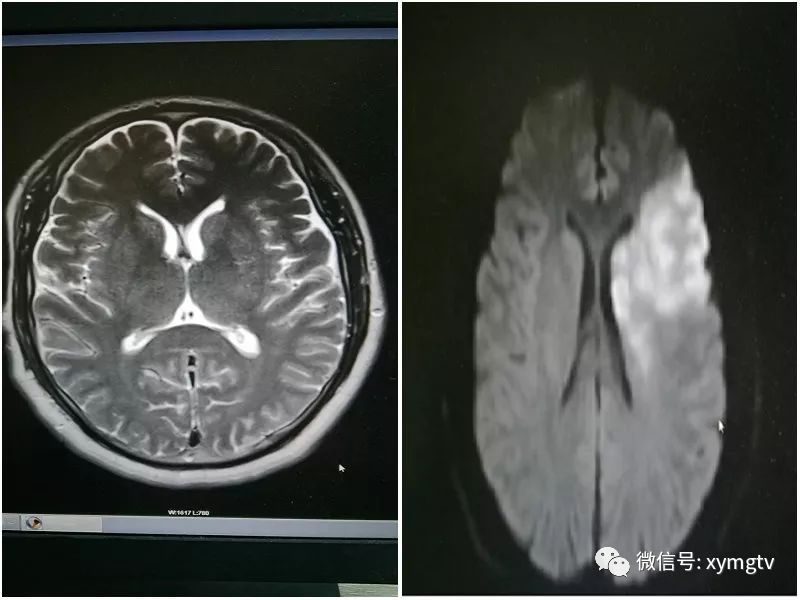
顱內缺血性病灶不少,腔隙性的較多,有新的也有陳舊的,但急性病灶多集中在雙側皮層,怎麼感覺像瘤栓啊?
她的一句話讓我的腦海中開始過電影:腫瘤標誌物,單純雙下肢受累,上肢未累及,肌力檢查臥位能達 4+級,但下地卻舉步維艱,腰部肌力也不夠,長期大量吸煙史,慢性咳嗽咳痰,低氧血症,莫非……
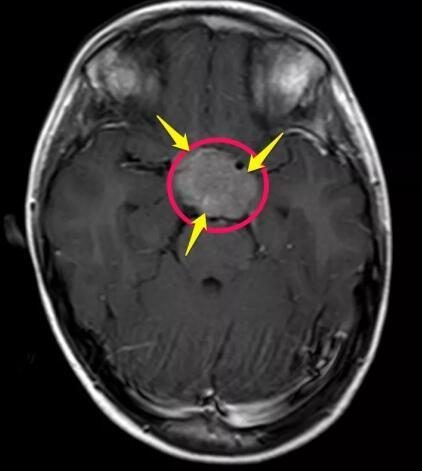
即刻帶病人做了X光檢查,左肺佔位病變不除外。馬上又約了胸部 CT 檢查,左肺佔位,肺癌?左側少量胸水,縱膈淋巴結腫大。隨後安排了椎體核磁檢查,發現腰椎也有病灶。
故事講完了,似乎真相大白了,對一直有怨言的患者和家屬而言也有了一個交代。不過就患者雙下肢無力以及口齒不清的癥狀而言,顱內多發缺血性病灶和腰椎轉移病灶究竟孰為元兇,二者與肺部病灶是否為直接因果關係,可能還值得進一步深究。而血糖的異常是否與腫瘤有關也要打個問號,不過這已不是治療重點。
這個病例的診斷過程看似有很多巧合因素,不過一路走來還是給我帶來了很多值得思考的問題。
思考一:都知道熟人看病麻煩
它讓我們有時候不得不違背正常的診療常規和程式,於是在一時心軟的背後總會埋下一些隱患。這個病例倘若事先詢問病史會考慮收住神經內科專業。專科的診療分析可能會使患者少走彎路。
思考二:不要被患者和家屬的思路牽著走
長期大量吸煙本身已經是肺癌的危險因素了,雖然用慢性支氣管炎可以完美解釋癥狀,但不得不多根弦,不要被患者和家屬的不以為然牽著走。很多患者和家屬認為的老毛病常常是疾病的癥結所在。
思考三:發現疑點不要輕易放過
此病例中疑點不少,但每一個都被我們用自覺完美的解釋忽略,有時候真的要多想一想。特別是當治療效果不盡如人意的時候,回頭認真思考一下,或許會柳暗花明。
思考四:細節決定成敗
面對逐年增高的糖尿病患病率,我們面對的群體越來越大。很多糖尿病患者遇到不舒服首先想到的就是內分泌科,甚至在已經明確病因但因床位等原因不能入其他科室時也會以有糖尿病為理由先住內分泌科。
這時,我們就需要更細緻的詢問病史和查體找到主要矛盾,和相關專業醫生會診解決。畢竟人是一個整體,專業分科越來越細,我們更需要合作。
投稿 | [email protected]
題圖 | shutterstock.com