作者:禾醫助
痛風作為一種常見的尿酸鹽過度沉積導致的炎性關節疾病,發病率在世界範圍內逐年升高,成為越來越多的人生命難以承受之痛。
針對痛風的規範化診療,已有多個版本的指南可以參考,然而,在臨床工作中,始終存在這樣一個疑惑,那就是:痛風急性期能不能降尿酸?下面我們就來深入的探討這個發自靈魂的拷問。
痛風急性期怎麼辦
痛風急性發作是由於沉積在關節及周圍組織的尿酸鹽引發的急性炎症所致。因此,首要治療目的是迅速控制關節炎症、緩解疼痛。
《中國高尿酸血症相關疾病診療多學科專家共識》建議:臥床休息,抬高患肢,局部冷敷,越早給予藥物治療效果越佳。秋水仙鹼或非甾體類消炎藥是痛風急性發作的一線用藥,有禁忌或效果不佳時可考慮選擇糖皮質激素。
1.秋水仙鹼:通過抑製白細胞趨化、吞噬作用及減輕炎性反應發揮止痛作用。推薦在痛風發作12h內儘早使用,超過36h後療效顯著降低。起始負荷劑量為1.0mg口服,1h後追加0.5mg,12h後按照0.5mg,1~3次/d。
2.非甾體類:若無禁忌推薦早期足量使用速效製劑。(活動性消化道潰瘍/出血,既往有複發性消化道潰瘍/出血病史者,為所有非甾體類使用禁忌證。)
3.糖皮質激素:主要用於嚴重急性痛風發作伴有較重全身癥狀,秋水仙鹼、非甾體類治療無效或使用受限的患者以及腎功能不全患者。全身給葯時,口服潑尼松0.5mg/(kg·d),連續用藥5~10d停葯,或0.5mg/(kg·d),用藥2~5d後逐漸減量,總療程7~10d口服。
不宜口服用藥時,可考慮靜脈使用糖皮質激素。避免使用長效製劑。急性發作僅累及1~2個大關節,全身治療效果不佳者,可考慮關節腔內注射短效糖皮質激素,避免短期內重複使用。
4.新葯治療:秋水仙鹼、非甾體類、糖皮質激素治療無效的難治性急性痛風,或者患者使用上述藥物有禁忌時,可以考慮IL-1受體拮抗劑治療。
能不能降尿酸
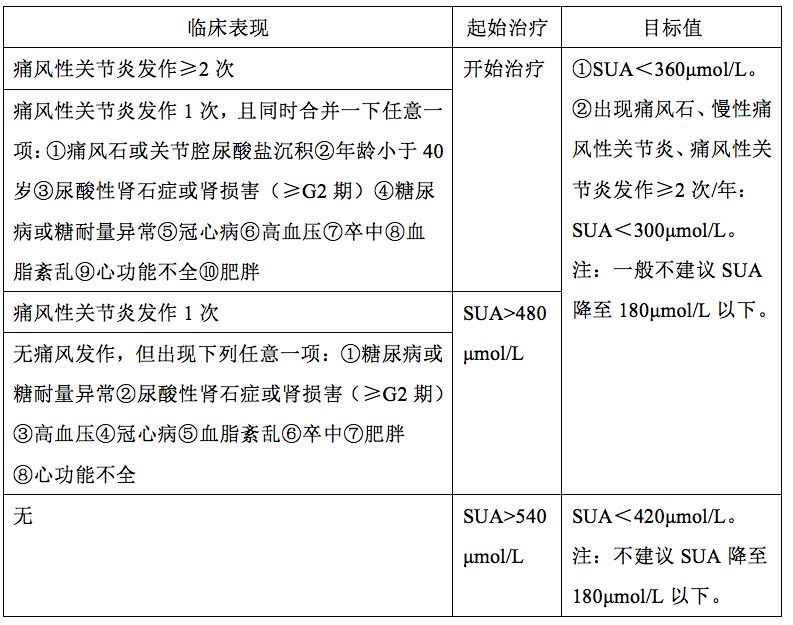
如果痛風急性期使用降尿酸藥物,會使血尿酸濃度突然降低,會導致已經沉積在關節及周圍組織的不溶性尿酸鹽結晶脫落,刺激關節腔或滑囊,從而加重痛風的癥狀和持續時間。因此,最近幾年國內的主張是痛風急性期不降尿酸。
《美國醫師協會臨床實踐指南:急性和複發性痛風管理》認為,降尿酸治療開始的時機為:對於複發性痛風患者(≥2次/年)、痛風石患者、合併慢性腎臟疾病或尿石症患者,可以啟動降尿酸治療。其中,也不包括痛風急性發作患者。
另外,由於血尿酸水準波動易誘發痛風急性發作,痛風患者初始降尿酸治療時,應預防痛風急性發作。首選口服小劑量秋水仙鹼,推薦劑量0.5~1.0mg/d。無效時採用非甾體類。仍療效不佳或存在禁忌時改用小劑量潑尼松或潑尼松龍(≤10mg/d)。預防治療維持3~6個月,根據關節炎發作情況酌情調整。
無痛風發作病史的高尿酸血症患者接受降尿酸治療時,不推薦使用預防痛風發作藥物,但應告知有誘發痛風發作的風險。
什麼時候降尿酸
一般來說,國內外文獻均推薦降尿酸應該在疼痛緩解後2周開始,但有兩種情況例外:
1.發作前就規律使用降尿酸藥物的患者,發作時仍維持原藥物治療,不避停用降尿酸藥物,避免血尿酸的波動,防止炎症加重。
2.嚴重的慢性痛風、痛風石患者,疼痛遷延、無法緩解,可以在抗炎鎮痛的同時,使用降尿酸藥物。
降尿酸藥物怎麼選
2016年EULAR指南和2017年BSR指南首選的降尿酸藥物均為別嘌醇。基於藥品不良反應監測數據,2016年中國發布的痛風指南中,除了非布司他和別嘌醇,也推薦苯溴馬隆作為一線降尿酸藥物。
1.別嘌醇:初始劑量50~100mg/d,每2~5周測血尿酸水準,未達標每次可遞增50~100mg,最大劑量600mg/d。腎功能不全起始劑量每日不超過1.5mg/eGFR。G3-4期推薦50~100mg/d,G5期禁用。
2.非布司他:初始劑量20~40mg/d,2~5周血尿酸不達標逐漸加量,最大劑量80mg/d。主要通過肝臟清除,在腎功能不全和腎移植患者中具有較高安全性,G1-3期無需減量,G4-5期慎用。
3.苯溴馬隆:起始劑量25~50mg/d,2~5周根據血尿酸水準調整至75或100mg/d,早餐後服用。可用於輕中度腎功能異常或腎移植患者,eGFR20~60ml/(min·173m2)推薦50mg/d,eGFR
小結
痛風急性期的首要治療目的是抗炎、止痛,降尿酸反而會加重癥狀,建議疼痛緩解後2周開始降尿酸治療。急性發作前已使用降尿酸藥物的患者,發作時不必停葯,避免尿酸水準波動。
參考文獻:
[1]高尿酸血症相關疾病診療多學科共識專家組.中國高尿酸血症相關疾病診療多學科專家共識[J].中國內科雜誌,2017,56(3):235-242.
[2]熊逸凡,趙東寶.《美國醫師協會臨床實踐指南:急性和複發性痛風管理》解讀[J].中國全科醫學,2018,21(14):1645-1647.
[3]中華醫學會風濕病學分會.2016中國痛風診療指南[J].中華內科雜誌,2016,55(11):892-899.
作者:瓶外的花
本文轉載自其他網站,不代表健康界觀點和立場。如有內容和圖片的著作權異議,請及時聯繫我們(郵箱:[email protected])