▲吳小華教授(左二)在手術中
卵巢癌發病率居女性惡性生殖系統腫瘤第三位,致死率卻長期高居榜首,堪稱「最凶婦癌」。
日前,從復旦大學附屬腫瘤醫院傳來消息,在腫瘤婦科主任、婦科腫瘤多學科綜合診治團隊首席專家吳小華教授的帶領下,該院卵巢癌研究團隊率先開展晚期卵巢癌系統性可切除評價工作,將晚期卵巢癌初始手術完全切除率提升到56.8%;牽頭完成國內首個多中心卵巢癌BRCA1/2基因胚系突變研究,填補中國卵巢癌患者人群BRCA突變數據研究空白;構建「卵巢癌全程管理模式」,涵蓋遺傳諮詢、基因檢測、家系預防、藥物試驗等……形成的卵巢癌診療「上海方案」,將卵巢癌這種令人色變的「殺手」變得可以被「管控」。
復旦大學附屬腫瘤醫院每年手術治療卵巢癌1000餘例,是我國收治卵巢癌患者最多的腫瘤中心,新近統計數2008年至2016年收治的卵巢癌患者據顯示,五年總生存率為49.7%,達到世界先進水準。
構建「精準預測」模型,晚期卵巢癌完全切除率達國際先進水準
卵巢癌發病隱匿,且因缺乏有效篩查及早期診斷措施,約70%的卵巢癌患者在確診時已屬晚期,存在腫瘤的廣泛播散和轉移,5年生存率僅為30-40%左右。目前,晚期卵巢癌標準治療方案仍然是最大程度的腫瘤減滅術和以鉑類藥物為主的輔助化療。
吳小華教授表示,腫瘤減滅術通過手術切除減輕卵巢癌患者腫瘤負擔,為術後化療或靶向治療提供有利的條件。大量證據顯示,滿意的腫瘤細胞減滅術可以改善晚期卵巢癌的生存預後,且這一獲益與術後殘留病灶的多少有顯著關聯,切得越乾淨生存時間越長,目前復旦大學附屬腫瘤醫院將滿意的腫瘤細胞減滅術目標提高至「完全切除」。
如何提高滿意減瘤患者的比例一直以來都是婦科腫瘤醫生亟待解決的問題。能否在手術前即可有效評價晚期卵巢癌的可切除性?復旦大學附屬腫瘤醫院卵巢癌研究團隊在吳小華教授的帶領下,率先在國內開展晚期卵巢癌系統性可切除性評價工作,同時對以腹腔鏡為基礎的可切除性預測模型和以CT影像學為基礎的可切除性預測模型進行了前瞻性研究,共161例晚期卵巢癌患者納入到該項研究中。在引入上述兩種可切除性評價方法後,初始手術治療組與新輔助化療組的完全切除率分別為56.4%及60.8%,達到了國際先進水準。
此外,該項研究還證實腹腔鏡探查相比於影像學評估對於手術結果具有更為準確的預測價值。該成果首先在第49屆美國婦科腫瘤(SGO)年會發布並被JGO(《婦科腫瘤學》)雜誌收錄。目前該系統性可切除性評價方法已經向國內其他部門推廣,深受同行好評。
除了術前評估進行個體化手術外,手術技巧也是晚期卵巢癌完全切凈的關鍵。70%以上卵巢癌患者診斷時已出現了盆、腹腔廣泛轉移,除卵巢等盆腔臟器外,還累及上腹部臟器,吳小華教授率領的團隊從10年前的盆腔「卷地毯」減瘤術、改良後盆腔除臟術,到目前的熟練腹部多臟器切除術。針對目前我國卵巢癌手術治療現狀,吳小華教授一直在全國各地演示卵巢癌細胞減滅術的手術技巧,並已專門設立卵巢癌手術培訓班,推廣卵巢癌手術切凈重要性的理念,在「世界卵巢癌日」來臨之際,呼籲重視卵巢癌手術技巧的培訓和推廣,特別是設立婦瘤科專科醫生培訓、考核和認證制度。
填補基因突變數據空白,為卵巢癌「中國共識」提供證據
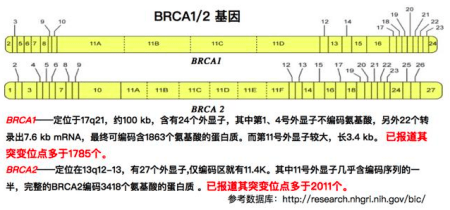
「研究發現,人體細胞內的BRCA基因突變與卵巢癌的發生關係密切,其中BRCA1和BRCA2均為抑癌基因,在調節細胞複製、遺傳物質DNA損傷修復、細胞正常生長方面有重要作用,如果BRCA發生突變,就會喪失抑製腫瘤發生的功能,進而導致癌細胞大量繁殖,」吳小華教授說,「一般人群的卵巢癌終生髮病風險約為1%,而BRCA1突變攜帶者的卵巢癌發病風險可高達40%,BRCA2突變攜帶者的卵巢癌發病風險可升高至11-18%。因此BRCA檢測不僅能成為卵巢癌早期篩查的重要參考數據,對卵巢癌患者後期用藥也具極具臨床指導意義。」
然而,由於在我國BRCA檢測大規模、多中心的研究數據缺乏。為破解在國際相關研究中長期處於「空白」的現狀,復旦大學附屬腫瘤醫院卵巢癌研究團隊牽頭完成了國內首個多中心卵巢癌胚系BRCA1/2基因突變研究。通過對826例卵巢癌患者的研究,發現在中國卵巢癌患者中,BRCA1/2基因突變概率高達28.5%。
該項成果在2016年國際婦科腫瘤(IGCS)雙年會首次進行了口頭髮言報導,並被IGCS官方雜誌收錄。中國首個多中心卵巢癌患者BRCA突變研究數據的公布,也為學界提供了首個可靠的、具有代表性的中國患者人群BRCA突變狀況的數據,為進一步在中國卵巢癌患者中制定精準治療方案、確立BRCA檢測共識提供了理論基礎和依據。
此外,復旦大學附屬腫瘤醫院卵巢癌研究團隊在前期BRCA1/2突變研究的基礎上,採用多基因檢測手段對卵巢癌患者外周血及腫瘤組織同時進行檢測。初步結果顯示,除BRCA1/2胚系/體系突變外,目前已知卵巢癌發病相關BRIP1、RAD50、RAD51等基因胚系/體系突變亦佔有相當比例,檢測陽性率從之前的28.5%(胚系),約提高10個百分點(胚系+體系)。多基因檢測能夠對卵巢癌患者遺傳發病風險進行更全面的評估,檢出更多的遺傳性卵巢癌患者,利於更有效的開展後續的遺傳諮詢及家系預防工作。此外,體系檢測能夠提供更多的藥物靶點信息,助力精準治療。
打造「全程管理」體系,讓管控「最凶婦癌」成為可能
在復旦大學附屬腫瘤醫院腫瘤婦科,每年開展卵巢癌手術超過1000例,其中近90%為晚期,超過40%為複發手術患者。為了給晚期卵巢癌患者提供滿意的治療,卵巢癌研究團隊構建了覆蓋初始治療、複發治療、隨訪及維持治療的全流程治療體系:針對初始治療患者,評估腫瘤可切除性與患者耐受性,經過個體化的評估後,選擇實施初次細胞減滅術或新輔助化療;針對複發治療的患者,通過二次手術風險模型的評估,選擇合適的治療方案;團隊還編撰《卵巢癌患者術後隨訪告知書》、搭建復旦大學附屬腫瘤醫院公眾號服務平台,完善患者隨訪及維持治療的流程。
針對遺傳性卵巢癌,自2013年項目起,依託於BRCA突變檢測項目,復旦大學附屬腫瘤醫院開始初步的遺傳諮詢及檢測工作。隨著工作深入進行,數百例基因陽性患者及其家庭成員尋求進一步治療乾預。2016年起,醫院卵巢癌研究團隊與病理科合作,開展預防性的輸卵管卵巢切除手術;並於2017年起啟動婦科腫瘤遺傳諮詢門診,為相關患者和家系管理提供了更加便利有效的途徑。
此外,得益於不斷開展的新技術以及臨床試驗,患者治療的全過程均有機會得到國際上最先進的治療理念、治療手段以及治療藥物,從而最大可能的提高晚期卵巢癌患者的治療效果,延長生存期,目前復旦大學附屬腫瘤醫院牽頭的國內外臨床試驗涉及遺傳性卵巢癌診斷、PARP抑製劑、血管靶向和免疫治療在一線、複發和挽救治療。
吳小華教授表示,全流程的診療體系結合基因檢測、遺傳諮詢與家系預防,配合藥物臨床試驗,將有望使得晚期卵巢癌這種病死率極高的「最凶婦癌」變為慢性病,真正實現「晚期卵巢癌全程管理」。
作者:
記者陳青 通訊員王懿輝、王廣兆
編輯:金婉霞
責任編輯:顧軍
*文匯獨家稿件,轉載請註明出處。