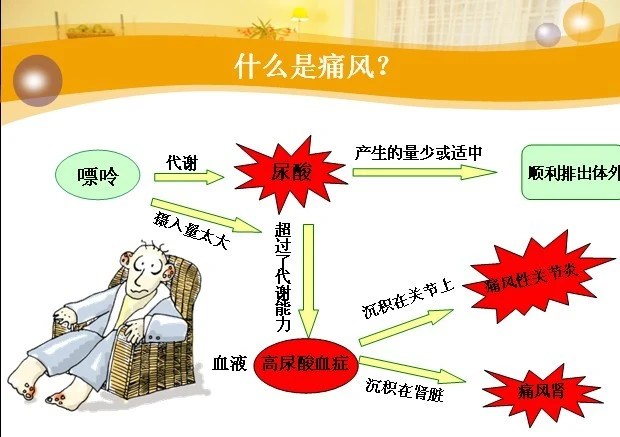
風濕痛風博士龔海洋說,痛風是一種單鈉尿酸鹽沉積所致的晶體相關性關節病,與嘌呤代謝紊亂及(或)尿酸排泄減少所致的高尿酸血症直接相關,屬代謝性風濕病。急性發作時表現為關節紅腫熱痛,疼痛劇烈,以蹠趾、足背、足跟、踝、膝等關節為主,久病則關節周圍可出現大小不等、能夠摸到的痰核結節。其疼痛像一陣風,來得快,去得也快,故名痛風。
我國痛風的患病率在1%~3%,並呈逐年上升趨勢。國家風濕病數據中心2016年調查發現,我國痛風患者平均年齡為48歲,男女比例為15比1,超過50%的痛風患者為超重或肥胖者。國外研究也發現50%~70%以上的痛風患者超重或肥胖,2/3以上伴有高脂血症。因此肥胖是痛風的主要危險因素之一。
既往眾多古代文獻中,將痛風大多納入「歷節」 、「白虎歷節風」 、「痹證」等範疇。明代《醫學入門·痛風》:「形祛瘦者,多內虛有火,形虛肥者,多外因風濕生痰,以其循歷遍身,日曆節風,甚如虎咬,曰白虎風,痛必夜甚者,血行於陰也……」。清代《醫學法律·痛風論》: 「所謂痛風,一名白虎歷節風實即痛痹也」。清代《張氏醫通·痛風》: 「痛風一證,《靈樞》謂之賊風,《素問》謂之痹……」。隋代《諸病源候論》:「熱毒氣從臟腑出,攻於手足,手足則灼熱赤腫疼痛也。」明代《萬病回春》: 「一切痛風、肢體痛者,病屬火,腫屬濕……」、「以膏粱之人多食煎炒炙煿、酒肉、熱物蒸臟腑。所以患痛風、惡瘡癰疽者最多。」 《張氏醫通·卷六·痛風歷節》:「肥人肢節痛,多是風濕痰飲流注。」
基於上述原因,長期以來中醫界大多認為痛風是熱毒、濕濁、痰凝、血瘀為標,脾腎虧虛為本,且以內濕為表現。並在臨床中將其分為風濕蘊熱證、痰瘀痹阻證、久痹正虛等證。
當代醫家則不然,國醫大師王琦教授認為痛風之為病,體質偏頗為本,濕熱痰瘀交阻為標。痛風患者由於先天稟賦和後天環境等因素的影響,機體存在陰陽失調,臟腑功能紊亂,從而導致體質偏頗。有臨床調研發現,痛風患者痰濕質佔33.3%,濕熱質佔28.6%,瘀血質佔21.4%,其它體質佔16.7%,發現痛風患者以痰濕質、濕熱質、瘀血質居多。這與國醫大師朱良春「痛風非風」、痛風是濁毒瘀滯血中,不得泄利所致的思想不謀而合。
風濕痛風博士龔海洋認為,痛風非鳳也,屬於津液病。多因體質偏頗,衛陽不足,津液輸布障礙,阻塞經絡,停留於皮裡脈外,凝聚成痰,甚則痰極生毒,凝聚成石。《靈樞·決氣》:「腠理髮泄,汗出溱溱,是謂津。……谷入氣滿,淖澤注於骨,骨屬屈伸,泄澤補益腦髓,皮膚潤澤,是謂液。」《類經·藏象類》:「津液本為同類,然亦有陰陽之分。蓋津者,液之清者也;液者,津之濁者也。津為汗而走腠理,故為陽;液注骨而補腦髓,故屬陰。」《靈樞·五癃津液別》:「津液各走其道」 、 「故上焦出氣以溫肌肉,充皮膚,為津;其留而不行者,為液;天暑衣厚則腠理開,故汗出;寒留於分肉之間,沫聚則為痛。」 因此陽虛液停、痰阻經絡、痰毒成石是痛風的主要病機。
目前痛風治療主要分為藥物治療和痛風石治療兩個方面。藥物治療又分為西藥治療和中藥治療兩種方法。
在西藥方面,秋水仙鹼早期用於痛風發作,控制癥狀的速度快。秋水仙鹼可與白細胞微管蛋白二聚體結合,阻止微管蛋白轉換,使細胞停止於有絲分裂中期,從而導致細胞死亡,通過減低白細胞活動和吞噬作用及減少乳酸形成從而減少尿酸結晶的沉積,減輕炎性反應,而起止痛作用。但是秋水仙鹼有劇毒,常見噁心、嘔吐、腹瀉、腹痛、胃腸反應以及腎臟損害。
別嘌醇可抑製黃嘌呤氧化酶,使次黃嘌呤及黃嘌呤不能轉化為尿酸,即尿酸合成減少,進而降低血中尿酸濃度,減少尿酸鹽在骨、關節及腎臟的沉著,能抑製尿酸合成。其主要副反應為藥物性皮疹發生率為3%~10%,重症還可能發生其他過敏性反應。
苯溴馬隆通過抑製腎小管對尿酸的再吸收,降低血中尿酸濃度。其主要副反應為肝損傷,表現為穀草轉氨酶、谷丙轉氨酶及鹼性磷酸酶升高。
中醫藥治療痛風具有西藥無法比擬的優越性,克服了患者希望長期用藥又懼怕西藥毒副反應的顧慮。在中藥治療方面,王琦教授認為無論在發作期還是緩解期,調理體質均應貫穿始終,並各有側重。我們針對不同體質的痛風患者,摒棄舊有的風濕蘊熱、痰瘀痹阻等思維,緊抓津液輸布障礙、阻塞經絡、凝聚成痰的核心病機,遵循調體質、治未病、防再發的宗旨,經過大量的臨床實踐,形成了一整套針對痛風手術及保守治療患者的中藥專方,收效甚好。
痛風石的治療,以手術治療為主。臨床上10%的痛風患者罹患痛風石,嚴重者出現表面皮膚破潰,形成潰瘍或竇道。痛風創面不癒合發生率高達20%以上,甚至長達六個月,嚴重損害患者的身心健康。
我們採用微創針刀鏡技術,對數千例痛風患者手術治療,清除痛風石,修復關節面,結合中藥調理,術後痛風極少複發,並且疼痛程度輕、持續時間短,從根本上為患者解除了痛苦,堪稱中西醫結合治療痛風的典範。