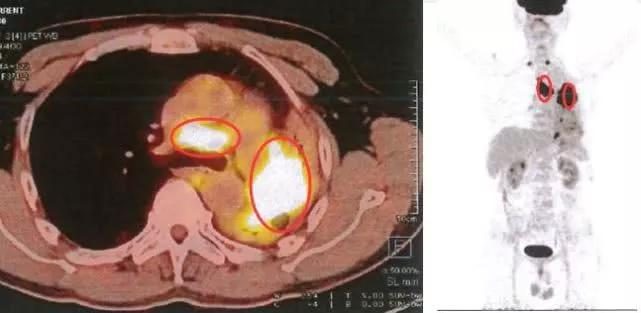
抗癌管家提示:對於肺癌患者而言,在經歷了手術的考驗之後,往往會面臨新的困擾——全身遠處轉移。其中,腦轉移是給患者生存質量帶來最大難題的一類轉移。面對腦轉移,我們除了勇敢面對、積極治療外,還有兩個重要的手段,小覓蜂為大家總結為兩個字——一是「防」,二是「控」。

那麼有沒有辦法讓「腦轉移」像我們預防傳染病那樣從源頭避免它發生呢?
結論是——有!預防性腦放射,簡稱PCI(prophylactic cra年l radiation)就是這樣一種行之有效的方法。所謂PCI,意思就是在根治手術或全身綜合治療後,尚未發生「腦轉移」之前就進行的一種全腦定向放射治療。
既往的臨床研究發現,這種預防性的放射治療的確是有效的!而且對於小細胞肺癌和非小細胞肺癌都有不同程度的效果。
今天小覓蜂就分別從這兩類癌症入手為大家說說預防性腦放射(PCI)究竟有沒有使用價值。
預防性腦放療使小細胞患者的腦轉移率下降了25%,並帶來了長生存希望
實際上,早在70年代初,臨床上便使用提前腦放射對小細胞肺癌(SCLC)患者進行了預防性的應用,目前普遍認為在降低小細胞患者腦轉移方面的確是有效的!
CSCO發表的臨床研究表明,預防性腦放療組患者的生存期有顯著提高。不僅如此,數據顯示小細胞患者如果接受了預防性腦放療,百度 抗癌管家,我們一起抗癌,治癒癌症不是夢。發生腦轉移的概率從40.4%下降到14.8%。今年在廈門舉辦的CSCO會議上,學者們進一步指出,預防性腦放療可降低小細胞肺癌患者的死亡風險,能夠阻止中樞神經系統轉移的發生。

近年來,腫瘤治療領域越來越推崇使用聯合治療,對於廣泛性小細胞肺癌除了進行全身綜合化療之外(包括靶向等生物療法),腫瘤醫生們常常會選擇「化療→胸部放療胸→腦部放療」三步走的策略:
簡單來說,就是在全身化療+胸部放療(CRT)都完成以後,在腦部未出現轉移灶的情況下,再聯合腦部預防性放射治療(PCI)來預防轉移灶的出現。
臨床研究RTOG0937的數據顯示,這種序貫化-放療(CRT)聯合預防性腦放射(PCI)的方式能夠把總生存率從50.8%提高到60.1%。Dutch CREST研究數據顯示,雖然這種了聯合的手段將1年生存率由28%提高到33%,效果還不太明顯,可是遠期效果卻蔚為可觀,2年生存率由3%提高到13%。
可以說,這種化療+放療+放療聯合的方法,為小細胞肺癌患者的長期生存帶來了希望!
預防性腦放射(PCI)的治療意義不可小覷,不良反應的發生也必須重視!
2018年CSCO進一步指出,預防性腦放療可在降低腦轉移發生風險的同時,患者出現認知功能障礙的風險增加了3倍,而可預知的認知功能下降會進一步影響患者的生活質量。
專家提供的數據顯示,仍有40%病情相對局限的小細胞肺癌患者出於對毒性反應的顧慮而拒絕了預防性腦放療。因此,進行積極的影像學,尤其是頭顱磁共振(MRI)掃描監測,是避免嚴重不良反應發生的有效辦法。
另一方面,研究表明,導致患者認知功能下降的主要腦區是大腦的海馬區,而無論原發腫瘤還是轉移導致的繼發腫瘤都極少會影響這個區域,如果我們能夠在放療過程中避開海馬區,是不是患者的認知功能就不會受損呢?
近年來,隨著放射治療技術與儀器的改進,尤其是立體定向放射治療的實現,在一定意義上實現了對關鍵腦區的保護作用,這樣就可以避免長期不良反應的發生!
可愛的科學家和工程師們為了大家的健康還真是周到呢。
非小細胞肺癌預防腦轉,放療比化療更具優勢
目前的數據顯示,非小細胞肺癌(NSCLC)患者雖然整體預後比小細胞肺癌(SCLC)遠期預後好,可是一旦出現腦轉移,尤其是出現了感覺和運動出現障礙時,自然生存期一般會少於2個月,此時應用激素治療可以使中位生存時間增加2個月,但總的生存時間仍少於4個月。
可見,非小細胞肺癌雖然整體預後比小細胞肺癌要好,可是腦轉移的出現卻會徹底破壞這點優勢。可是有心的患者一定會發出這樣的質疑——化療本身能否預防腦轉移呢?
那麼全身化療與預防性腦放射(PCI)相比,預防性腦放射是否具更有預防優勢呢?答案是肯定的!

先來說化療。
目前的研究表明,化療雖然可以減少骨、皮膚等全身轉移,可是對於腦轉移居然是無能為力的。這是為什麼呢?原來,百度 抗癌管家,我們一起抗癌,治癒癌症不是夢。大腦組織表面有一層叫做「血腦屏障」的東西,一方面可以避免有害病原體和一些有毒物質進入大腦,但同時也會阻礙化療藥物的吸收利用,這樣一來就不能發揮化療葯的預防作用了。
放療則不存在這個缺點,電離異塵餘生產生的穿透力非常強,可以輕易穿過顱骨與腦組織,理論上能夠清除潛在的小的腦轉移灶。RTOG(全美放療治療協作組)和VALG(美國退伍軍人肺癌研究組)進行的隨機臨床研究顯示,預防性腦放射能夠降低腦轉移率,雖然對總生存率的影響不明顯,卻可顯著延長腦轉移發生的時間。
尤其發現對於可切除的非鱗癌NSCLC患者,使用預防性腦放射的患者腦轉移率下降特別顯著,不可切除的非鱗癌患者的腦轉移率也有下降趨勢。
再來說說病理類型對預防性腦反射(PCI)的影響。
普遍認為,腺癌和大細胞癌比鱗癌的腦轉移率更高,因此非鱗癌患者對於預防性腦放射的需求應是顯著高於鱗癌患者的。
SWOG(西南腫瘤協作組)的數據顯示,在根治術與全身治療後早期(<16周)非鱗癌病理類型是發生腦轉移的高危因素,百度 抗癌管家,我們一起抗癌,治癒癌症不是夢。而治療後晚期(超過16周)就不再是了。這個數據意味著全身治療後,預防性腦放射應該越早進行效果越好。
哪類非小細胞肺癌患者可以考慮預防性腦放射?
說了這麼多預防性腦照射的好處,可是回顧CSCO2018年的數據可以發現,40%的局限期小細胞肺癌的患者出於對毒性反應的顧慮而拒絕了預防性腦放射,對於預後相對更好的非小細胞肺癌患者而言,這種顧慮就更大了。
那麼真正困擾患者的問題來了——我用了預防性腦放射,萬一病情因此加重了怎麼辦?誰來為使用PCI的安全性買單?
實際上,並不推薦所有非小細胞肺癌患者都來使用提前放療來預防腦轉移的。為了避免嚴重不良反應帶來的危害,小覓蜂為大家總結了一下文獻報導的幾類非小細胞肺癌適用人群:
非鱗癌(尤其是腺癌)患者;
年齡小於60歲的患者;
治療前腫瘤標記物CEA升高且行根治性術後的患者;
對於臨床分期處於中晚期(IIIA-N2期)且淋巴結陽性數>30%的患者。
如果你存在以上幾種風險因素,可能預防性腦放射就成為必要的預防手段了!
抗癌管家是專門幫助廣大癌症患者和家屬提供前沿抗癌資訊的互助平台,現已開通家屬及患者交流群,歡迎大家搜索抗癌管家,加入抗癌管家互助群和大家多交流。祝願每個患者和家屬都健康平安。抗癌管家-你身邊的抗癌專家。