「我們用30年時間探索,3年準備,30分鐘完成手術。」
作者|燕小六
來源|醫學界
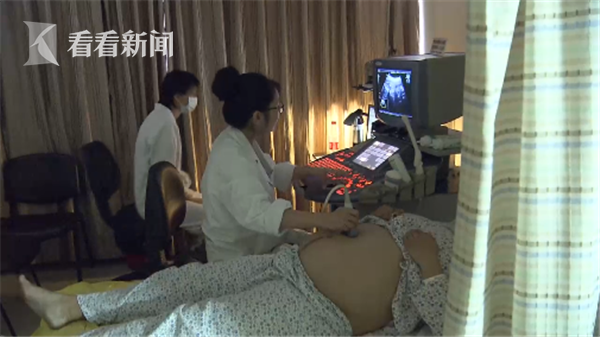
2018年7月17日9:05,孕32周的小F躺上手術台。
六七個科室、十幾名醫生圍住她。
手術對象是其腹中的寶寶。TA連小名都沒有,卻已有「2個月」心臟病病史。
TA被診斷為心臟主動脈瓣狹窄,且朝著極重度發展。
在場所有人都嚴陣以待:怕穿刺不準,怕胎心慢了,怕突然宮縮——萬一出現緊急情況,TA可能只有幾分鐘的「被搶救時間」。
老天眷顧。
30分鐘後,手術順利完成,母子平安。
這台手術不僅給TA活下去的機會,還將改變亞洲胎兒宮內心臟介入治療現狀。
「查閱文獻發現,這是亞洲首例單中心獨立完成的胎兒先天性重度主動脈瓣狹窄宮內球囊擴張手術。這是寫進醫院發展史冊的特殊日子。」上海交通大學醫學院附屬新華醫院院長、小兒心血管學科帶頭人孫錕教授說。

【一】
若不手術,分娩日就是奪命時
小兒心血管學科·孫錕院長
小F今年35歲,已育有一子。這些年來,高血壓、多囊卵巢綜合征等,一直糾纏她。但她就想再要一個。
這次懷孕,她一直在復旦大學附屬婦產科醫院做產檢。
孕24周時,該院超聲科任芸芸主任做胎兒超聲,發現不對勁。
小F的孩子被診斷為胎兒心臟主動脈瓣狹窄。
先天性主動脈瓣狹窄(aortic valve stenosis,AS):由於主動脈瓣先天發育異常,所導致左心室流出道梗阻性心臟病,約佔先天性心臟病的3%—6%[1]。
發現問題後,任芸芸醫生與小F及家屬充分溝通。
小F堅定地「要保住」。
任芸芸醫生遂與新華醫院陳筍主任聯繫。小F被轉至新華醫院,進行密切觀察。
對於小F和胎兒,新華醫院感到「有壓力」。
一般,胎兒若在孕早期,就發生主動脈瓣狹窄,隨著孕期延長,左心室的充盈血量會受影響,持續下降。最終,可能導致進行性發育不良和心力衰竭,形成左心發育不良綜合征(HLHS)。
這對孩子來說,有三重風險。
第一,分娩時分,是其性命交關之期。
在胎內,胎盤是孩子的「人工心肺機」,能為其提供血、氧。而一旦娩出,孩子的心肺必須獨立循環。由於先天不足,畸形的心臟可能會快速發生心力衰竭。
第二,HLHS患兒出生後,需要分期手術,才有可能長期存活。
這包括Norwood或Hybrid兩種術式。然而,兩種手術方式的一期死亡率超過20%。即使完成三期手術,也只能建立以右心室供應體循環的單心室循環。孩子日後的生活品質、身體狀況,疾病預後,不盡如人意。
第三,隨著新生兒心臟外科和導管介入技術的發展,可以做宮內介入治療。
心臟發育很有意思。儘早打通、改善主動脈血流,能促進左心室發育,為出生後雙心室循環創造機會。
但截至目前,國際上仍沒有較統一的介入指征。這其中牽涉倫理學問題。介入可能失敗,導致嚴重併發症,甚至危及母體。
1991年,世界首例相關治療病例由Maxwell D等報導。至今,國際上相繼報導200餘例臨床病例,集中在西方發達國家。主動脈瓣球囊擴張術佔大多數,技術成功率超過50%。
可憐天下父母心。小F和丈夫很勇敢,選擇保留胎兒,「願意盡一切可能,為孩子爭取生的希望」。

圖片說明:胎兒先心病手術中。上海新華醫院供圖。
【二】
31周,情況在惡化,時不我待!
小兒心血管科·陳筍主任
觀察至31周時,胎兒情況在惡化。
主動脈瓣壓差由25mmHg逐漸升高到88mmHg。
左右心室比例逐漸失調。心包積液,二尖瓣反流,相繼出現。
所有跡象都表明:主動脈瓣狹窄正向極重度發展,並出現心力衰竭等表現。
包括小兒心臟內、外科,產科,麻醉科,新生兒科在內的新華醫院圍產團隊,反覆研究,制定多套方案:
1.保守觀察+新生兒科密切評估;
2.宮內心臟介入治療(FCI),行球囊擴張手術;
3.剖腹產後完成子宮外產時治療(EXIT手術);
經過嚴格的醫學評估和倫理評估,以及在小F夫妻的堅決要求下,上海新華醫院決定:實行胎兒宮內心臟介入治療。
圍產團隊都領到任務:
?產科精準穿刺,找到臍血管;並確保穿刺針通過小F的肚皮、子宮、胎兒胸壁,最終送入胎兒左心室;
?麻醉師注入鎮靜藥物,密切觀察小F和胎兒的各項指標;
?小兒心臟外科將擴張導絲和球囊送至左心室,微調導絲,通過嚴重狹窄的主動脈瓣,把擴張球囊送到指定位置——最終,撐開狹窄的主動脈瓣;

宮內先心病介入手術圖示。上海新華醫院供圖。
手術室還有一些人,始終緊張觀望。
一旦出現特發情況,產科、小兒心臟外科、新生兒科會馬上啟動「第3套方案」。在30秒到1分鐘內,確保胎兒剖腹娩出,馬上對新生兒進行先心病外科手術。
幸運的是,30分鐘過去,宮內球囊擴張術成功。
羊水穿刺顯示:羊水清亮,母子都無出血。
麻醉醫生彙報:母子心率穩定,母親循環正常。
超聲顯示:胎兒的主動脈跨瓣流速降至3m/s,壓差降至36mmHg。這說明狹窄降至輕中度。
孩子將繼續在小F的子宮內妊娠。
10幾名醫生都笑了,相互擊掌。
【三】
摘下胎兒醫學的「皇冠」
婦產科·汪希鵬主任
在宮內,像對成人一樣,完成對胎兒的診斷治療:這是胎兒醫學的皇冠。
在7月17日前,我們多次演練,每一套方案都熟記於心。
術前3天,我們開始指導小F,口服宮縮抑製劑。
我們緊盯著超聲,瞄準臍血管——只有2—3mm寬——一刺即中,配合麻醉醫生完成鎮靜,讓胎動暫時STOP。
每個手術入路不同。等待胎兒左側位,胎兒腹壁、子宮、左心室流出道形成順暢通路時,我們再次出手,完成穿刺。
這例手術的成功,說明我們正式建立先天性心臟病,從胎兒期、圍產期、嬰幼兒期直至成人期的完整全生命周期診斷治療體系。

圖片說明:孫錕院長,小兒心血管科主任陳筍、武育蓉主任醫師,婦產科主任汪希鵬、王磊副主任醫師,麻醉科主任石學銀、張成密醫生等多學科專家團隊,共同實施本例手術。上海新華醫院供圖。
【後記】
孫錕院長介紹,從卵子受精算起,到妊娠第8周,胎兒的心臟發育情況基本定型。即是否正常、會否發生先心病、會是什麼問題,都已決定。到妊娠第11—13周,先天性心臟病會露出端倪。
《中國出生缺陷防治報告(2012)》顯示,我國每年新增出生缺陷例數達90萬。其中,先天性心臟病超過13萬例,是我國最主要的出生缺陷類型。隨著二孩完全放開,高齡、高危孕產婦增多,這類出生缺陷的發病率也會一定增加。[2]。
在上海市衛生及健康委員會的公共衛生三年行動計劃資助下,由上海新華醫院牽頭,聯合復旦大學附屬婦產科醫院、國際和平婦幼保健院、上海市第一婦嬰保健院、上海仁濟醫院及上海長寧婦幼保健院等,建立上海市圍產期先心病診治中心。
多家中心共完成胎兒先心篩查2萬餘例,完成新生兒期危重先天性心臟病介入及手術治療,近300例。
「我們希望通過這些數據告訴大眾,先天性心臟病並不可怕。經過產前準確的檢查及評估,大多數患兒出生後經過及時乾預,就能獲得非常理想的結果。胎兒期的治療只是在極少數危重型疾病中,對胎兒有益。病例的選擇、操作仍需要進一步的研究和規範。」孫錕院長說。
資料來源:
1.Weber HS.Catheter Management of Aortic Valve Stenosis in Neonates and Children.Catheter Cardiovasc Interv,2006,67:947-955.
2.《中國出生缺陷防治報告》,2012年
- 完 -
參加《醫學界》讀者調研
贏取精美小禮品