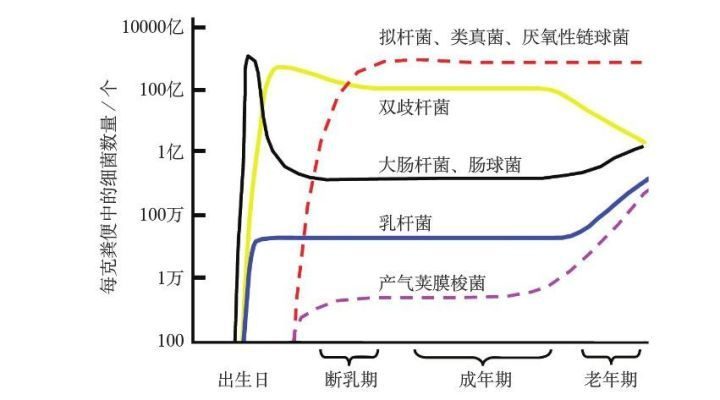
益生菌是對宿主有益的活性微生物,定植於人體腸道、生殖系統內,改善宿主微生態平衡、發揮有益作用的活性有益微生物的總稱。益生菌可以在胃腸道和陰道局部起作用,並通過不同方式能響免疫系統等。
最早有關益生菌治療陰道炎的研究發表於1992年,研究者使用產過氧化氫.的嗜酸乳桿菌陰道膠囊治療細菌性陰道病,結果顯示療效不明顯,但這項研究由於試驗組和對照組各有50%和86%的人沒有完成實驗,有效性難以評價。1996 年有研究報導使用產過氧化氫的嗜酸乳桿菌治療4周後,88%的病人細菌性陰道病得以治癒。


陰道用乳桿菌使用的菌類都屬益生菌菌株,具有良好的黏附陰道上皮和泌尿道上皮的能力,並能阻上泌尿生殖道病原體的黏附生長。研究陰道用益生菌或抗生素治療細菌性陰道病,益生菌組治癒率65%,甲硝唑組治癒率33%。也有研究者在抗生素治療細菌性陰道病後再使用益生菌,如先使用甲硝唑治療,再接著口服益生菌30天,30天后抗生素+益生菌組細菌性陰道病治癒率88%,抗生素十安慰劑組治癒率40%。
同樣,使用替硝唑後再接著陰道使用益生菌治療細菌性陰道病,也發現益生菌組的治癒率顯著高於安慰劑組(分別為87. 5%和50%),陰道菌群恢復正常率益生菌組和安慰劑組分別為75%和34.4%。益生菌治療細菌性陰道病除了有利於陰道正常菌群的恢復、提高治癒率以外,還可以降低其複發率。


在一項隨機、雙盲、安慰劑對照的研究中發現抗生素+益生菌(每次月經周期後陰道用益生菌3天)6個月後,細菌性陰道病的發生率大大下降。其他研究者也發現使用嗜酸乳桿菌陰道栓劑12天治療細菌性陰道病,6個月內無複發。同樣,研究發現有反覆細菌性陰道病發作史的女性,陰道應用益生菌製劑調理,其11個月內的細菌性陰道病複發率低於安慰劑組。益生菌治療的優點在於長期使用不會影響陰道正常菌群,反而有利於陰道正常微生態的重建。
當然,影響益生菌療效的因素包括乳桿菌菌株劑量配方是否和抗生素治療相組合,開始用藥的時間以及持續治療時間等。不同病人的不同療效可能還和病人的種族、年齡和初始優勢陰道菌群等有關。我們仍需要大型的、設計良好、標準化流程的臨床研究(包括種族、劑量、用藥途徑時間和用藥持續時間等)來探索不同益生菌菌株對於細菌性陰道病的治療效果。
微生物和妊娠的關係也越來越受到重視。研究者對益生榮和妊娠女性糖代謝的關係進行了探索。第一組僅接受飲食諮詢,第二組飲食諮詢加上益生菌補充,第三組對照組,無飲食諮詢,無安慰劑補充。結果第二組(飲食諮詢加益生菌組)孕期和產後12個月內的血糖水準最低,孕晚期和產後12個月內糖耐量指標均優於對照組。
微生物感染和早產有關,那是否可以應用益生菌來預防早產呢?之前研究顯示,雖然細菌性陰道病和不良妊娠結局如胎膜早破、早產、絨毛膜羊膜炎、產後子宮內膜炎等有關。治療妊娠合併細菌性陰道病確定的益處是緩解陰道感染的癥狀和體征,此外,可能可以減少細菌性陰道病並發其他性傳播疾病或HIV感染的風險。因此,並不推薦對孕婦常規進行細菌性陰道病的篩查,但對於有癥狀的孕婦或者是無癥狀且有早產高風險的孕婦可以進行篩查和治療。
不過,也有學者認為治療細菌性陰道病可能對降低早產發生率有益,益生菌可以通過取代或抑製病原體來控制感染及炎症的發生、發展,起到預防早產的作用。對孕期陰道pH值高於4. 7或診斷為細菌性陰道病的孕婦分別予以陰道乳桿菌或林可黴素陰道乳膏乾預,乾預組早產率顯著低於對照組(分別為8. 1%、12. 3%)。
因此,我們還需要更多的研究來證實細菌性陰道病、早產、常規治療和益生菌治療之間的關係,進一步提高母兒安全。
孕期益生菌的應用還可能可以調節胎兒免疫系統發育,減少免疫異常並促進宿主防禦反應。母親在分娩前6周和哺乳的6周內口服益生菌,母體外周血和安慰劑組相比,NK細胞顯著增加,T細胞和B細胞無顯著差異,母乳中的促炎細胞因子、TNF -a下降;服用益生菌的母親,母乳餵養2~6月齡的幼兒,其總體胃腸道癥狀如口腔念珠菌病、反流腹瀉腸絞痛、便秘等發生較少。
如果母親患有特應性過敏性疾病,在妊娠的最後兩個月和哺乳的最初兩個月予以益生菌治療,和對照組相比,新生兒的濕疹風險明顯下降。最近一項薈萃分析也指出孕期接受益生菌的女性,其幼兒2~7歲的特應性濕疹患病率顯著下降。
此外,益生菌還被用於治療外陰陰道假絲酵母菌病,減少HIV感染病人的胃腸道癥狀如可腹瀉、噁心和脹氣,緩解惡性腫瘤治療者的不適癥狀等。隨著研究的不斷深入,人體菌群和女性生殖系統健康的關係會一一解密,讓我們重新認識女性生殖系統的生理和病理,更深入地了解疾病的真相,為疾病的診治開拓不同的思路。