茅益民
上海交通大學醫學院附屬仁濟醫院
上海市脂肪性肝病診治研究中心
編者按: 在現代社會中,隨著人們飲食和生活方式的改變,西方國家和許多亞洲國家的非酒精性脂肪性肝病(NAFLD)和非酒精性脂肪性肝炎(NASH)的發病率顯著增加,我國NAFLD的發病率從來自不同地區的報導結果來看,也呈日益升高的趨勢(從15%到37%不等),已經成為公共衛生的重要問題。2018年6月30日,第二屆「長三角肝病高峰論壇暨肝臟腫瘤多學科診治學術研討會」於在無錫成功召開。會上,上海交通大學醫學院附屬仁濟醫院茅益民教授受邀做了關於NAFLD/NASH臨床管理的精彩報告。本刊特邀請茅益民教授就臨床醫生應如何管理NAFLD/NASH患者的話題進行了深度訪談。
茅益民教授:NAFLD是一種遺傳、環境、代謝、應激相關性疾病。西方生活方式(高熱量飲食、缺乏運動)導致肥胖、糖尿病(DM)等代謝綜合征的發病率增高。而肥胖、糖尿病(DM)等代謝綜合徵人群也是NAFLD/NASH發生的高危人群,它們具有共同的發病機制--胰島素抵抗,而且臨床上常互為因果關係。目前研究表明,NAFLD發生與遺傳易感性相關,一些基因位點的突變,如PNPLA3可能與NAFLD的發生風險相關,而且目前發現有數十種基因與NAFLD的嚴重程度相關。在我國,非肥胖NAFLD十分常見,可能與遺傳背景有關。
茅益民教授:一些影像學技術如超聲、CT、MRI等可用於在健康人群中篩查NAFLD。超聲檢查是最適於大規模人群篩查的最便捷方法。超聲、CT篩查的敏感度約為60%,可以篩查出大部分NAFLD患者。值得注意的是,即使超聲或CT檢查結果為陰性也不能完全排除NAFLD。波譜MRI的敏感性更高,即使5%的肝細胞脂肪變也可檢測出,但由於昂貴的價格,在臨床實踐中並不易於廣泛推廣。需提醒的是,目前所有的影像學技術均無法幫助我們在NAFLD人群中鑒別NASH。
《國際肝病》:對於NAFLD及NASH高危人群,應當採取怎樣的有效管理措施?茅益民教授:就肝臟病變而言,多數單純NAFLD患者通常進展緩慢,臨床上常呈現良性過程。但是,一旦進展為NASH,肝臟病變進展的風險增大,其中約30%的NASH患者可進展為肝硬化,甚至發生HCC。有研究顯示,存在顯著肝纖維化或早期肝硬化的NAFLD患者,無論是否為NASH,其全因和肝臟相關的死亡風險顯著增高。因此,在臨床管理上,在NAFLD人群中篩查出NASH和伴有顯著肝纖維化甚至早期肝硬化的NAFLD人群,並定期評估肝臟病變進展風險,是極為重要的。對脂肪肝患者,肝病病變進展風險是首要關注的問題。
需提醒的是,在NAFLD的肝臟病變自然史進程中,常存在肝外併發症,如合併肥胖、DM、高血壓、高脂血症、高尿酸血症等代謝綜合征。而且,現有研究表明,NAFLD可促進早期動脈硬化,使心腦血管事件(CVD)風險顯著增加,而事實上,由於肝臟病變進展通常需要很長的時間,CVD是導致NAFLD患者死亡的首要原因。目前,也已有證據表明,NAFLD可導致慢性腎臟疾病(CKD)風險增高。因此,臨床上對每一個NAFLD患者,必須要定期監測並評估代謝綜合征、慢性腎病及心腦血管事件等肝外併發症的風險,並採取合理的措施控制相應風險。此外,目前報導的NAFLD肝外併發症還包括結直腸腺瘤和腫瘤、甲狀腺功能減退、呼吸睡眠暫停綜合征、骨質疏鬆等,在臨床上也應注意篩查。
因此,不同於其他肝臟疾病,NAFLD的臨床管理中應定期篩查並評估包括肝臟及肝外的病變,只有這樣,我們才能全面了解患者的肝臟病變進展和肝外併發症的實際情況,並採取相應措施。
《國際肝病》:對於NAFLD/NASH患者有哪些治療選擇,如何針對個體制定有效的管理策略?茅益民教授:無論是肥胖(超重)還是非肥胖的NAFLD患者,生活方式乾預都是整體治療的基石。應當建議每名患者控制總熱卡攝入並加強有氧運動,以期達到減重的目的。生活方式乾預對於NAFLD患者的臨床治療是非常重要的。值得一提的是,目前各大指南推薦的減重目標來自於香港開展的關於生活方式乾預的RCT研究,減重應至少超過基線體重的3%~5%,如果能夠減重超過10%,NAFLD的生化和組織學獲益更為明顯。對於不同的脂肪肝患者,其臨床表型和伴隨的代謝綜合征組分各不相同,應根據患者的具體情況制定個體化的生活方式乾預措施。上海市脂肪性肝病診治研究中心自2003年成立的15年以來,通過MDT方式接診過大量脂肪肝患者,我們為每一位前來診治的脂肪肝患者都制定了個體化的飲食和運動處方,如果患者在生活乾預上配合度較高,能夠有效達到減重目標,相應的生化指標、影像學及肝組織學都能夠得到顯著改善甚至逆轉,而且其伴隨的肝外併發症風險降低。
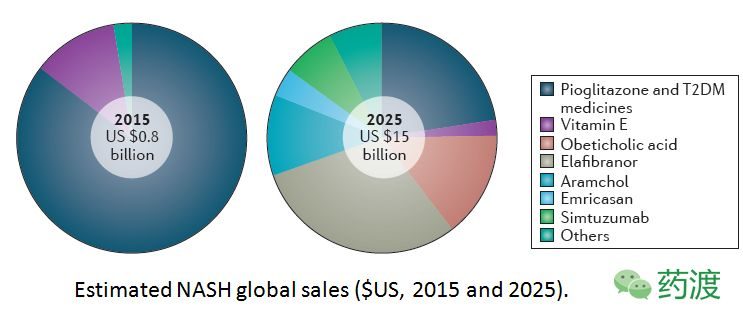
藥物治療方面,目前尚無經FDA批準專門用於治療NASH的藥物。現有的臨床藥物治療主要還是基於對患者肝外併發症情況的評估進行,例如:①合併高血壓時,應當使用抗高血壓藥物控制血壓;②存在糖代謝異常、胰島素抵抗明顯甚至DM時,應當使用胰島素增敏劑等藥物控制血糖,改善胰島素抵抗;③存在心腦血管事件風險時,如年齡>50歲,存在肥胖,低密度脂蛋白升高及頸動脈超聲檢查異常(頸動脈內中膜厚度≥1.1 mm或斑塊形成),臨床上可以給予他汀類藥物。現有的藥物治療主要還是針對肝外相關併發症,尚無針對NASH本身的藥物。當然,目前也有很多針對NASH的新型藥物處於不同的研髮狀態,我們也希望通過嚴格規範的臨床試驗證實這些藥物用於NASH患者治療的真正價值,使之轉化為臨床醫生治療NASH的手段。