阻礙性睡眠呼吸暫停低通氣綜合征(OSAHS)是一種睡眠呼吸障礙,呼吸暫停事件以阻塞性為主,伴打鼾、睡眠呼吸暫停、白天嗜睡等癥狀。夜間反覆發生低氧血症,高碳酸血症和睡眠結構紊亂,導致白天嗜睡及多器官系統損害。OSAHS導致卒中的病理生理機制是什麼?兩者之間是因果關係還是互為因果?治療策略有什麼新進展?
什麼是睡眠呼吸暫停低通氣綜合征(SAHS)?
睡眠呼吸暫停低通氣綜合征(SAHS)是一種睡眠呼吸障礙,主要表現為睡眠時打鼾並伴有呼吸暫停和低通氣,夜間反覆發生低氧血症,高碳酸血症和睡眠結構紊亂,導致白天嗜睡,多器官系統損害。SAHS分為阻塞性(OSAHS),中樞性(CSAS)和混合性(MSAS)。其中最為常見的就是阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)。

在OSAHS病情分級中,應充分考慮臨床癥狀、 合併症情況、AHI及夜間Sa02等實驗室指標,根據AHI和夜間Sa02將OSAHS分為輕、中、重度,其中以AHI作為主要判斷標準, 夜間最低Sa02作為參考。

阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)診斷和治療
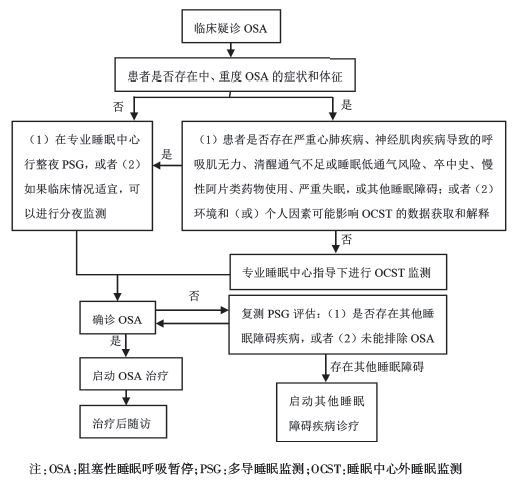
根據睡眠障礙的國際分類標準(ICSD-3)病人出現下列1項(或更多)相關情況:1)病人主訴嗜睡,睡後精力不能恢復,疲勞或失眠癥狀;2)病人因為憋氣,喘息或窒息而在夜間清醒;3)同床伴侶或其他知情者報告患者在睡眠時出現習慣性打鼾,呼吸中斷,或者兩個同時存在;4)病人被診斷患有高血壓,情緒障礙,認知損害,冠狀動脈疾病,中風,充血性心力衰竭,房顫或II型糖尿病。另外,由多導睡眠記錄(PSG)或攜帶型設備(OCST)提供的每小時睡眠至少出現5次阻塞性呼吸事件。
阻塞性睡眠呼吸暫停低通氣綜合征診治指南(2011)做出了非常清晰的定義,每夜7h睡眠過程中呼吸暫停及低通氣反覆發作30次以上,或呼吸暫停低通氣指數(AHI)≥5次/ h,如有條件以呼吸紊亂指數(RDI)為準。 呼吸暫停事件以阻塞性為主,伴打鼾、睡眠呼吸暫停、白天嗜睡等癥狀。

在該指南推薦:1)臨床有典型的夜間睡眠打鼾伴呼吸暫停、日間嗜睡(ESS評分≥9分)等癥狀,查體可見上氣道任何部位的狹窄及阻塞, AHI>5次/ h者可診斷OSAHS。2)對於日間嗜睡不明顯(ESS評分<9分)者,AHI≥10次/ h或AHI≥5/ h,存在認知功能障礙、高血壓、冠心病、腦血管疾病、糖尿病和失眠等1項或1項以上OSAHS合併症,也可確立診斷。
在阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)治療中,包括病因治療,生活方式指導,無創氣道正壓通氣治療以及外科治療等。病因治療是對基礎疾病的糾正,比如應用甲狀腺素治療甲狀腺功能減低等。生活方式指導則包括:(1)減肥、控制飲食和體重、適當運動;(2)戒酒、戒煙、慎用鎮靜催眠藥物及其他可引起或加重0SAHS的藥物;(3)側臥位睡眠;(4)適當抬高床頭;(5)白天避免過度勞累。另外,無創氣道正壓通氣治療已經被推薦為一線治療。
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)病理生理機制
OSAHS短期因素的病理生理機制為夜間反覆低氧-復氧所致的氧化應激、炎症級聯反應及內皮功能受損長期慢性缺氧使紅細胞代償性增多,血液粘稠度增高,血小板聚集性增強,血流緩慢。另外,反覆呼吸暫停時腦血流改變和血流動力學變化,引起腦血管化學感受器敏感性降低,腦血管自動調節能力減退,腦缺血易感性增加。長期因素有高血壓、頸動脈粥樣硬化、心臟結構及功能改變等,作為卒中的重要危險因素均與0SAHS關係密切。患者年齡等因素使肌肉鬆弛、塌陷程度增加,導致OSAHS發生並加重。
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)是卒中的併發症
中樞神經功能障礙導致呼吸驅動依賴的化學感受器及支配上氣道的神經反射活動減弱, 引起舌根鬆弛、後墜以及咽喉、軟齶肌肉功能失調,肌肉鬆弛,上氣道管腔狹窄。卒中並發OSAHS時血氧飽和度降低,腦血流進一步下降,導致患者癥狀加重、造成卒中複發。
多項研究顯示,卒中並發OSAHS患者,mRS評分較高,1個月內死亡率顯著增高。合併中,重度OSAHS的卒中患者,神經功能恢復差,住院時間長,遠期死亡率高。2014阻塞性睡眠呼吸暫停與卒中診治專家共識推薦,提高對OSAHS的警覺性,將篩查與評估是否存在OSAHS列為OSA高危人群、心腦血管病患者及糖脂代謝紊亂者的常規檢查項目。
另外,專家共識還推薦將攜帶型睡眠呼吸監測裝置或PSG監測作為卒中並發OSAHS的常規篩查及評估手段。應早期乾預,個體化措施積極治療OSAHS。CPAP通氣為OSAHS患者的一線治療方法。應定期隨訪和指導卒中伴OSAHS患者,不斷提高治療依從性及療效。在卒中單元的組織建設中,建議增加睡眠呼吸監測評估及睡眠呼吸學科專家的參與。
OSAHS與缺血性腦卒中的研究
研究一:
太原市醫學會神經病學專業委員會聯合太原市醫學會睡眠呼吸研究室,對太原市中心醫院、太原市中醫院、太原市第二醫院、鐵十七局醫院及太鋼醫院五家醫院的688例缺血性腦卒中住院患者進行多中心研究,通過攜帶型睡眠呼吸監測裝置了解腦卒中患者中OSA的患病情況。研究結果顯示,688例缺血性卒中合併OSAHS佔69%,中重度佔所有患者的35%。

研究二:
研究人員對來自2016年2月--5月的太原市中心醫院入院的可配合的急性缺血性卒中患者77例進行分析,其中男45例,女32例, 年齡38-82歲 ,平均年齡62.5歲。按照TOAST分型對患者進行病因分型,並根據影像學將梗死部位分為皮層及基底節區,腦乾及小腦。根據中華醫學會呼吸病學分會制定對OSAHS的診斷標準及分級標準。採用SPSS17.0統計軟體進行分析。
研究結果顯示,缺血性卒中病因分型為穿支動脈病變者並發OSAHS的比例最高,高於大動脈粥樣硬化型及心源性栓塞患者。腦乾和小腦等後循環供血區梗死患者並發OSAHS的比例高於頸內動脈供血區梗死患者。可能與後循環梗死並發CSAS相關。

另外,AHI與尿酸之間成線性相關,相關係數為0.535。AHI與NIHSS評分、HBAC及Hcy之間沒有相關性(P> 0.05)。
研究三:
在缺血性腦卒中患者當中,OSAHS是高尿酸血症的獨立危險因素。無創呼吸機治療療效確切,使腦卒中的危險因素得到控制。遠期療效及評價需更多病例長時間隨訪。在卒中患者中應關注0SA這一源頭疾病的篩查與治療。有研究顯示,急性缺血性卒中合併0SAHS的陽性檢出率為69%;其中輕度33.72%,中度18.75%,重度16. 28%。研究提示,由穿支動脈病變導致的缺血性卒中合併0SAHS的比例最高,同時可能與腦梗死部位相關,但是否與梗死嚴重程度相關尚需要更大樣本量的研究。
問答環節
問:對於新收治的卒中患者,在作OSA檢查時,檢查時機和治療時機該如何把握?
答:對於高度懷疑患OSAHS的患者,應當進一步篩查。對一個年輕的、有高血壓的、肥胖的,應該看頸部粗短、下頜後移,上氣道一看就存在上呼吸道狹窄。另外早晨醒來是否口乾舌燥,晚上是否打呼嚕,是不是打呼嚕中間就停了,不喘氣了。如果有這種情景來描述的話,則認為是OSAHS的高危患者,應該要引起警惕,做進一步的檢查。那麼一旦發現這個患者同時合併有OSAHS,那麼就應該開始治療,只要患者同意,越早治療越早受益。
問:關於OSAHS的老年患者,特別是伴有高血壓的首選呼吸器治療還是選用外科手術治療?
答:首先他是一個OSAHS患者,第二個他是一個老年患者,第三個他是伴有高血壓的患者,所以對於這樣的病人,建議首選CPAP,就是用呼吸機來治療。在所有呼吸科的指南,包括神經科的指南中,把CPAP持續氣道正壓通氣呼吸機治療作為一線的治療,尤其對於老年患者,需要考慮手術的風險、耐受性,這樣呼吸機治療更有它獨特的優勢。另外,CPAP治療後,對高血壓也會有很好的降壓作用,因此,CPAP無創呼吸機治療是一個首選的推薦的治療方式。
問:睡眠呼吸暫停綜合征是由於肥胖引起來的嗎?
答:睡眠呼吸暫停綜合征它的病因有很多種,包括一些神經的調節因素,解剖因素,那肥胖可能是其中的一個解剖因素。那肥胖一定會可能會伴有這個上氣道的一些個狹窄,當然還有一些並不胖甚至很瘦的病人,但是由於鼻架的偏確,由於這個扁桃體的肥大,也可能是一個OSAHS的患者。
問:請問0SAHS與缺血性腦病的發病時間有無相關性?
答:OSAHS是一個源頭疾病,20-40%的病人都發生了腦卒中,而腦卒中的患者當中並發OSAHS的比例超過50%,所以說它們倆確實是有相關性,同時是互為因果,相互影響。對於發病時間,缺血性卒中發病的時間在夜間,夜間是缺血性卒中的一個魔鬼時間,而呼吸睡眠暫停也是在睡眠,是一種睡眠障礙,也是在睡眠當中發生,所以說無論是從它的發病機制,從發生的時間來說,確實是有很多的相關性的。