回顧人類與癌症鬥爭的浩蕩歷史,我們先後嘗試了手術、放療、化療、靶向治療和免疫治療5大手段。在化療問世前,人們面對晚期腫瘤基本是束手無策,在1778年的倫敦診所,醫生面對早期腫瘤實行局部性手術,而面對晚期腫瘤醫生們只能「表示同情」。
上世界中葉,從「現代化療之父」Sidney Farber宣布可以使用抗代謝葯暫時緩解兒童急性白血病開始,到1949年美國食品藥品監督管理局FDA批準「用氮芥治療癌症」,從而開創了人類化療的先河。


Sidney Farber
時間來到2018年,這一年被稱為中國免疫治療的元年,在這一年,四大免疫抑製劑PD-1接連獲批上市;17種抗癌藥納入醫保,價格平均降幅56.7%...
正是隨著精準靶向治療和免疫治療的興起,很多晚期癌症的一線治療方案已經從化療向靶向治療和免疫治療轉變:2018年4月美國FDA批準第三代EGFR-TKI奧希替尼用於一線治療EGFR突變型非小細胞肺癌;時間近一點的,今年3月18日美國FDA批準PD-L1單抗「T葯」聯合化療,用於一線治療晚期小細胞肺癌…


就目前國內的情況看,化療依然佔據了癌症治療中的基石地位,任何治療方法都無法替代。
前段時間有新聞說「化療會加速患者的死亡」,這種說法簡直讓人哭笑不得,太過片面!過於強調化療的副作用而選擇性忽視了化療帶給患者的生存獲益。如果真是這樣,那化療早就應該不復存在了嗎?
接下來,我將通過以下幾個方面為化療「正名」!


一、化療貫穿了癌症治療的始終,是最重要的抗癌手段
有術前縮小腫瘤便於切除的新輔助化療、有術後防止癌腫轉移複發的輔助化療、還有經過一線治療穩定後繼續治療至腫瘤進展的維持化療、有完全治癒對「化療敏感性腫瘤」的根治性化療,還有以延長患者生存時間為目的的姑息化療。
對於早期未轉移的癌腫,找到病變部位手術切除,基本上就能治癒,而一旦癌腫出現轉移或者癌腫部位特殊難以切除,手術就難以發揮作用,這時我們就需要化療法。對於廣泛轉移的癌腫,化療是最重要的治療方法。


1、以卵巢癌為例,極易在腹腔內發生種植脫落轉移,幸運的是卵巢癌屬於化療敏感性腫瘤,通過術前新輔助化療,儘可能殺滅癌細胞,縮小癌腫,便於根治。
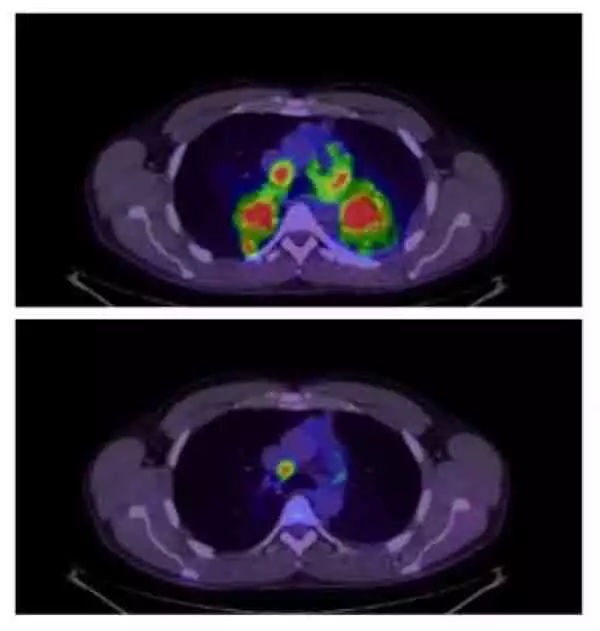
2、還有一種癌症惡變程度高且發展迅速,但同樣對化療極為敏感,這時發現腫瘤雖然已到晚期,但經過化療後癌細胞會很快死亡。所以化療充當了「救火隊員」的角色,迅速緩解病情,會後續治療贏得時間!


二、即使癌症晚期,通過化療也有可能根治
僅靠化療,不少淋巴瘤、生殖細胞瘤病人的生存期就超過了10年甚至治癒。說「化療加速死亡的」,完全就是嘩眾取寵不可信。但我們不可否認,化療並不適合每一位病人,確實有化療後效果不佳的患者,世界上也沒有一種藥物或治療方法能適合100%的人。
如果發現腫瘤中早期,患者體質好,治療願望強烈,以根治癌症為目的,那麼化療一定是足量足療程;而對於晚期姑息性化療的患者,年齡大、身體狀態差,預估生存期短的患者,那麼不建議化療。


三、靶向治療和免疫治療有效率高,但並非人人都能用
回到開頭,新葯的上市必然會吸引到更多的眼球。先不說治療費用問題,單說患者到底能不能用上靶向葯或免疫藥物就是個問題,實際上並不是每一個病人都可以成為靶向治療或免疫治療的「寵兒」。
治療有效率:
以肺癌為例,只有符合EGFR陽性突變的患者,才可以單葯口服靶向藥物;
只有符合PD-L1表達>50%的患者,才可以單葯使用PD-1抗體藥物。
這裡要給大家說一組事實,在已經完成的臨床研究中發現:
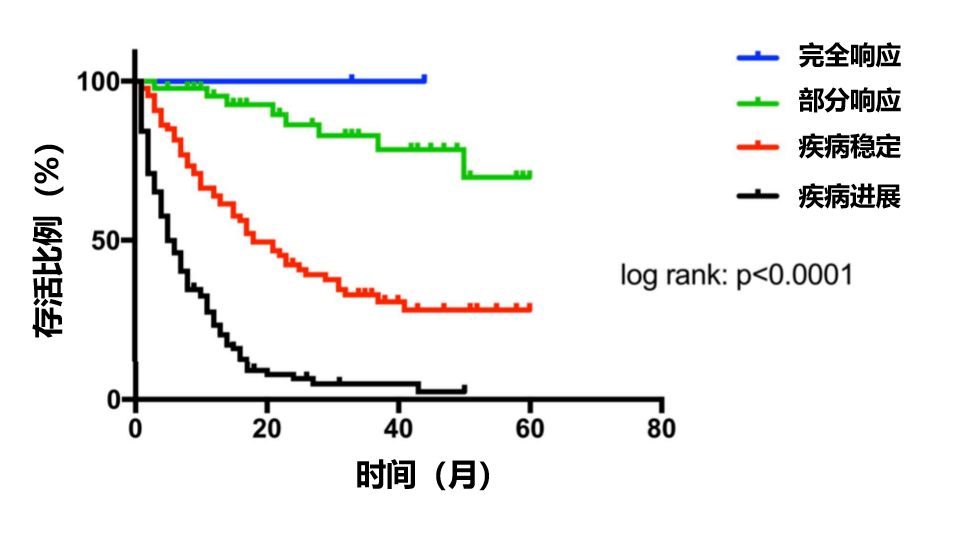
① 即使攜帶EGFR突變基因的患者,聯合化療的無進展生存期要比單獨服用靶向葯的無進展生存期更高;
② 即使攜帶PD-L1高表達的患者,聯合化療的死亡風險要比單獨用PD-1單抗的死亡風險更低。
這就說明,即使符合單獨服用靶向葯或者PD-1單抗的條件,如果配合化療也能達到更好的治療效果,提高生活質量,延長生命!


價格:
還是以肺癌為例,第三代EGFR-TKI奧希替尼在被納入醫保後一個月治療費用為1.53萬元,用於二線非小細胞肺癌的PD-1單抗納武利尤單抗一個月治療費用約為3.68萬元(贈葯政策前)。
總結一下:
人類抗癌史發展至今,隨著靶向治療和免疫治療的出現和崛起,為醫生和患者提供了更多選擇的機會,世間又多了兩把抗擊癌症的利器,我們理應感到榮幸。


化療從1949年問世到現在已經有70年的歷史,逐漸成為抗腫瘤治療的支柱。時至今日仍然十分重要且不落時,針對化療的副作用如嘔吐、掉發、腹瀉等都有預知預防和應急預案,設定合理的化療周期,留足身體充分的恢復時間。
最後,每一種治療手段都有利有弊,這是不可避免的,不應誇大其副作用和不良反應。只有充分了解各種治療方案的利弊,結合經濟條件配合醫生工作,做出最優選擇。
TAG: |