同行都說,醫生越當膽子越小。作為一名急診科醫生更是這樣,需要在最短的時間評估病情,開具有針對性的檢查、檢驗,給病人一個初步的診斷。可是,有些病人一個不經意的檢查或者檢驗讓你減少了一個漏診病人,挽救了一個病人的生命,事後我們往往唏噓不已,感慨「生死就在一念之間」。以下這個案例是我科接診的真實病例,寫出來與大家分享。
「醫生,我牙痛,要看急診。」4月的一個晚班,七點多來了一位48歲的病人,一進急診大廳就嚷嚷著,一手捂著左側下頜處。

「哪裡不舒服?有多久了?」分診護士邊幫他登記資訊,邊詢問病情。「7個多小時了,吃了止痛藥也不解決問題。」
「好的,我幫你叫口腔科醫生,你坐在這裡先測個血壓吧。」分診護士趕緊聯繫口腔科醫生,給病人測血壓、脈搏。
「血壓96/69mmHg,脈搏58次/分,請問你有以前測過血壓嗎?」

「有有有,血壓一直偏高,葯有時吃有時不吃」,患者一邊不耐煩地回答一邊催:「口腔科醫生什麼時候到呀?」
「就到了、就到了」 ,護士一面安撫痛得出汗的病人一面暗自想,「病人目前痛得這麼厲害,血壓卻不增高?」,接著又問病人:「那你除了牙痛還有哪裡不舒服嗎?」
「就是牙痛」,病人想了一下又說,指著自己的胸口,「這裡好像也有點不舒服。」
「那我們先做個心電圖吧。」護士扶著病人到達搶救室,做心電圖。
「我就是牙痛,要看口腔科,做心電圖乾什麼?」患者一邊走一邊嘟囔著。

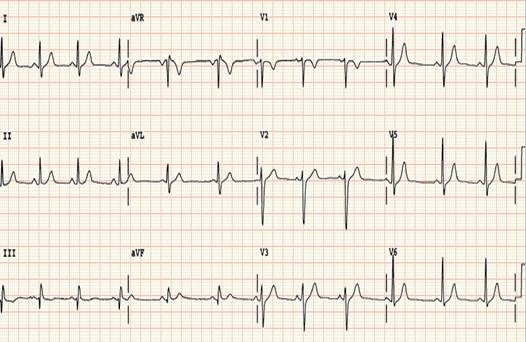
「急性心肌梗塞」,急診醫生一看到心電圖就立即下醫囑:加做十八導心電圖、吸氧 、心電監護、抽血查胸痛四項(肌鈣蛋白、肌紅蛋白、CK-MB、D-二聚體)血常規、生化、凝血常規,建立靜脈通路,口服心梗一包葯,心內科急會診。立即搶救室吹響了號角,大家各就各位,各司其職,做心電圖的、抽血的、點滴打針的、取葯的、電話聯繫會診的、值班醫生開醫囑,通知家屬,與家屬談話,交代病情,下病危通知單。

十分鐘內,心內科總住院濤哥迅速到達急診科,看心電圖,詢問病史、體格檢查,十五分鐘,胸痛四項結果回報:肌紅蛋白、CK-MB明顯增高、肌鈣蛋白cTnI也偏高。結合心電圖結果。患者診斷明確,急性心肌梗塞(下壁+右室)。心內科醫生與家屬再次交代病情「患者診斷明確,需儘早開通罪犯血管,首選PCI。」家屬詢問「那既然病情這麼嚴重,是否需要轉院?」


「我院是國家級胸痛中心,每年急診PCI手術三百多台,對於這類急性心肌梗塞的病人建議就地搶救,開放閉塞的冠狀動脈越早越好。」
「好吧,做!」,家屬猶豫了一下後,在手術同意書上籤了字。
在病人同意介入手術的同時,濤哥立即通知介入室做好手術前準備。
手術同意書、授權委託書及各種知情同意書統統簽好字,病人辦好手續,介入室打來電話,準備工作就緒,病人可以來介入室了。
病人在醫務人員的陪同下到到達介入室。
25分鐘,病人完成冠脈造影顯示,右冠近段完全閉塞,植入3.5*35mm支架一枚,冠脈恢復血供, FMC(首次醫療接觸時間到血管開通時間)時間48分鐘,患者成功救治。
該患者的成功救治的基礎在於分診護士對病情的正確評估,一個心電圖檢查救了患者一命,為我們專業的分診護士點贊!

心肌梗死科普知識:
心肌梗塞是冠狀動脈閉塞,血流中斷,使部分心肌因嚴重的持久性缺血而發生局部壞死。

臨床上常有劇烈而較持久的胸骨後疼痛,可以發生心律失常、休克或心力衰竭。ST段抬高型心肌梗死總死亡率約30%,死亡多在發病數小時內。根據典型的臨床表現,特徵性的心電圖改變和實驗室檢查發現,診斷本病並不困難,而癥狀不典型的病人容易造成誤診和漏診。
長沙市中心醫院,國家級胸痛中心提醒您,當出現下列這些部位的疼痛或不適也應高度警惕心肌缺血或不穩定心絞痛,甚至急性心肌梗死發作,需及時就診:
下頜痛及牙痛,可伴有頭暈及冷汗等癥狀;
左肩背部、腋下及左上肢疼痛,尤其伴有胸悶、氣促及出汗癥狀;
頸部咽部疼痛,特別是伴有胸悶時;
活動勞累相關的上腹部不適或「胃痛」,尤其伴有出汗甚至暈厥時,要考慮心梗的可能;
部分老年體弱及糖尿病人可出現無痛性心梗,僅表現出輕微的胸悶、乏力、頭昏或上腹部不適等癥狀,容易誤診及漏診。