臨床工作中,總有一些病例記憶猶新,即使再重複千遍萬遍,仍舊不能確保自己不能漏診/誤診,我們一起來看看戰友分享的這 9 個精彩病例吧~
以下內容整理自丁香園論壇:
@wpcx
病例詳情
上個中午班,急症科收入一個患者,女,65 歲,主訴為「突發胸悶 1 天」,既往有「高血壓病 3 級」病史。
急診科心電圖示:竇性心動過速、部分導聯 T 波低平,入住 CCU。
值班護士動作很快,在我拿心電圖機過程中即給患者吸氧及心電監護了(監護是:竇性心動過速、HR120 次/分、呼吸 22 次/分、末梢血氧飽和度為 97%、血壓為 140/95 mmHg),查床邊心電圖與急診科無動態改變。
病史詢問:既往患者有高血壓 3 級病史,既往無胸悶病史,入院前 1 天出現持續胸悶不適(主要為心前區)。
查體:雙側橈動脈及足背動脈對稱,無減弱,口唇無紫紺,聽診肺部呼吸音清,未聞及乾濕性囉音,心界不大,律齊,心音有力,未聞及雜音,雙下肢無水腫。
考慮為急性冠脈綜合症可能,正準備去開醫囑了,突然患者說吸氧難受拿掉鼻導管,很快發現末梢血氧飽和度下掉至 80%;
>>上下滑動卡片查看病例詳情<<
處理
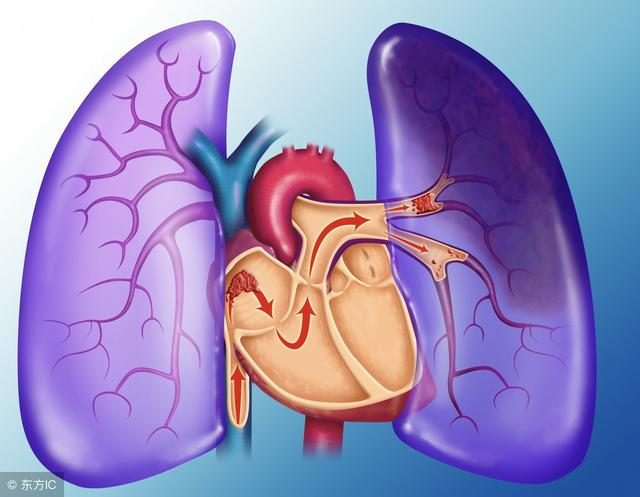
根據患者現在的表現,想到:突發胸悶不適,竇性心動過速,再仔細分析心電圖可見 SIQIIITIII 改變,「肺栓塞」這個詞一下子出現在我的腦海中,查血氣分析、D-二聚體定量、肺動脈 CTA 證實了我的猜測。
心得 檢查患者時可以拿掉患者鼻導管,觀察未吸氧狀態下末梢血氧飽和度情況,可能會有很大收穫。
@Union2008
患者男性,23 歲,主因「乏力,間斷髮熱伴腹瀉半月」入院。
門診查血象:白細胞:16000, 紅細胞偏低,血紅蛋白:76,血小板正常。
查體:胸骨壓痛可疑,患者掛的血液科的號,入住的血液科,骨穿(結果等了 2 天)顯示:不是白血病,考慮是類白血病反應。
患者入院後一直有低熱(< 38°),仔細學問患者的病史無果,期間生化結果出來了,顯示:腎功能不好,查尿常規明顯的腎臟損害。
我拿著結果去看病人,心臟聽診:收縮期吹風樣雜音,二尖瓣關閉不全,結合患者的發熱,突然之間冒出一個想法:感染性心內膜炎。
查心電圖、心臟彩超,出來結果後一身冷汗:1. 感染性心內膜炎,二尖瓣贅生物形成 2.8*1.2(肝脾 B 超有提示:脾臟栓塞可能),中重度關閉不全 2. 心包積液。
1. 請心內科急會診 2. 告病重跟患者家屬交代病情,5 分鐘後心內科醫生趕到,後轉入心內科。
心得
這個病例很簡單,經驗教訓是深刻的,從開始說起,接診醫生看見是個發熱乏力、血象高的病人估計考慮白血病了,沒有估計到病情的兇險,要是患者這時候栓塞大腦的話,值班醫生估計打死也不知道怎麼回事。
1. 認真做體格檢查,即使是你的水準很低手法不到位 但是你要去做,你檢查出問題來後做相應的檢查,聽到心律不齊,可以做個心電圖;心臟雜音做個心臟彩超;多處淋巴結腫大可以掃一下;肝脾腫大可以做個 B 超看一下。
2. 全面體格檢查後,重新分析病人,不要讓思維受限制。
3.最後附上自己發熱原因待查的常見的疾病:感染性疾病,腫瘤性疾病,結締組織病,其他亂七八糟的,感染性疾病裡面有個感性心內膜炎最容易漏掉的,很多聽診有心臟問題的又有發熱這個病大家是要想到的。
@感悟 2008
上周晚上後半夜值班收一個病人,聽護士說是心律失常的,趕緊爬起來。
病人男,65 歲,因「反覆心悸、胸悶 1 周,再發伴大汗、頭暈、嘔吐 1 次」入院,無胸痛、頭痛,無腹痛,無明顯氣急。家屬述一年前發現肺癌,已行手術治療,沒有其他疾病史。
入院後查體:T36.6 ℃,BP105/85 mmHg, P140~150 次/分,R23 次/分,血氧飽和度為 98%,患者半臥位,神志清,精神軟,口唇微紺,面色稍蒼白,肺部呼吸音粗,未及明顯乾濕性羅音,心率 140~150 次/分,腹部查體陰性,雙下肢未見浮腫。
心裡閃現急性冠脈綜合症、電解質紊亂、心力衰竭、低血糖、急性心肌..... 給患者吸上氧,立即做了個心電圖提示竇性心動過速,未見明顯 ST-T 改變,手指血糖正常。
我正在開醫囑時家屬急忙跑過來說患者暈厥了,我急忙跑過去一看患者面色蒼白,口唇紫紺、大汗,頭歪在一邊。
我也慌,阿斯綜合征?
但是竇性心律很少出現腦供血不足而暈厥,忙拍打患者,幾秒後清醒,當時心電監護仍然是竇性心動過速,心律 150 次左右。
立即又拉個心電圖,和上次差不多,QRS 低電壓,再次聽診肺部未聞及乾濕性囉音,心動過速 140~150,心律齊,未及雜音,僅心音偏低。
血液檢驗報告示心肌酶譜、肌鈣蛋白、電解質正常。
處理
心想是不是心包積液?心裡沒底,後半夜做過心超不容易,本院 B 超不值夜班,叫了個 B 超,B 超檢查提示心包積液、大量,積液主要位於心後位,後告知患者病情危重,轉入重症監護室治療。
心得 在病因未明確時應該擴展思路,多想些可能性,多次、仔細查體問病史,找線索,該做的檢查一定要做,不論什麼時候。@衍星航:心梗合併主動脈脈夾層!
剛輪到心內科的時候特別黑,值班經常一收就是七、八個。
那天急診收個高血壓的過來,中年男性,體型肥胖,詢問病史:是家飲食店的老闆, 平素血壓高, 最高時收縮壓達 190 mmHg.。兩天前在逛街的時候曾有胸痛,持續幾分鐘,今天胸痛時間較長,較前厲害。
輔助檢查:血壓 210/120 mmHg,3 級;心電圖,V1~V5 ST 段普遍壓低大於 0.2mv。
第一印象:急性廣泛前壁心肌梗死,急忙 call 老總過來。
老總看完病人後,同意診斷,向家屬解釋病情,告病危後,立即予吸氧,心電監護,頓服阿司匹林,辛伐他汀,波立維,皮下低分子肝素鈣,予硝酸甘油泵入等心梗處理,患者無 ST 段抬高,暫不溶栓。同時急查心功酶,電解質等。
心功酶結果回報 CK、CK-MB、TCnI 明顯升高,診斷心梗成立,心裡暗喜又搞點一個心梗的了。
反覆看了幾次病人,病人胸痛並沒有明顯緩解,血壓還是持續不降,請示老總後加用硝普鈉,兩者聯合降壓(硝酸甘油 50 mg+硝普鈉 50 mg, 每小時達 20 幾毫升)。
心裡納悶,考慮有沒有可能是主動脈夾層,緊急拍床邊X光。十幾分鐘後影像室電話報:未見異常。遂予以杜冷丁止痛。
第二天主任查房,考慮主動脈夾層可能性極大,仔細看X光後發現:縱隔明顯增寬。
後來查增強胸部 CT , 主動脈夾層撕裂,從冠脈開口到主動脈降部,並有假瘤形成,汗!
心得 要多想幾個診斷,對於高度懷疑的診斷要及時追查結果,自己要親自閱讀X光或 CT,不懂的要請示上級,最重要的是要有責任心,對於重病號千萬不要掉以輕心!@霜落長河
說一個病例,與大家分享。
某日值夜班,急診科通知:收一位老年病人,前壁心梗,可能要溶栓,正火速馳往我科。
因患者為前壁心梗,較兇險,先讓一個護士到急診住院處火速去取阿替普酶。這時病人被推進來,聽到送診護士第一句話,頭就大了:
「這病人是聾啞人,暫時沒有家屬,好像也沒帶多少錢,自己做計程車來的,具體病情你再詳細問問吧」。
當時有點蒙了,回想起來當時應該出了點細汗吧。看過急診做的心電圖,典型的廣泛前壁心梗圖形,結合患者「捫心痛恨」的痛苦表情,診斷心梗可能性極大了。
簡單查了查體,生命體征算平穩,心音低鈍,沒有聞及雜音,就立刻讓護士推入重症監護室。
處理
這個問題沒遇到過,且非常緊急。請示主任,指示先按溶栓準備。自己試著問一下病史,主任簡短了解後,果斷指示予以阿替普酶溶栓,同時緊急聯繫患者家人。
溶栓簽字都是病人按的手印,同時主任還把當晚的醫院總值班請過來,同時簽字證明。好在溶栓過程順利,考慮再通且沒出現併發症。隨後等來了患者家屬,順利交上了錢。
心得 碰到問題,別想當然的硬撐,要鎮定,隨時「想著」領導,我想一個負責任的領導不會因為你的求救電話而厭煩吧。緊急情況時,不要忘了還有總值班來做個證明。@丁香花 ludy
我也來講講,一個誤診為心梗的氣胸病例
周末值班,一大早急診科送來一個「呼吸困難 2 小時」的 65 歲病人。
診斷是急性心肌梗塞,已經用了硝酸甘油靜滴,我安排病人進了病房,仔細體檢。
患者左肺呼吸音很低,雙肺未聞及乾濕性羅音,HR120~140bpm, 血壓 150/100, 呼吸頻率 30 次每分,SpO2 90% 左右。張口呼吸,口唇紫紺。
意識清楚,感上腹部不適,無胸痛等不適。心電圖有非特異性 T 波異常。
患者自述有肺大泡病史,結合體檢我懷疑氣胸的可能性比較大。再建立一條靜脈通道予以氨茶鹼平喘治療,應該去拍個X光或者做個肺 CT。
但因為二線跟我的意見不符,她認為是心梗合併心衰,並說雙肺底有濕羅音,暫時不宜搬動患者,指揮我給予西地蘭,呋噻米,抽血查心肌酶,我都照做了,半個小時後患者仍然呼吸困難無改善,心率未減慢。
2 個小時後心肌酶檢驗報告正常,二線指揮再推半支西地蘭,心率仍無減慢。
我多次聽診肺部左肺的呼吸音明顯低於右側,叩診呈鼓音。中午患者感覺癥狀稍好轉,我開始動員患者和家屬去做肺部 CT,並向主任請示了正準備去做檢查,病人再次感呼吸困難加重,只能再等等。
後 CT 檢查提示:左側氣胸,左肺壓縮約 80%。
處理
立即請胸外科會診,行胸腔閉式引流,大量氣體溢出,患者呼吸困難的癥狀立即改善,心率降到 90 次/分,SpO2 上升到 98%。
心得 這件事情給我的教訓就是,一定要相信自己的判斷,不能被權威壓倒。
@jiafu186
有天值夜班,急診收進來個病人(電話裡說不重),說是幾天前剛從我們科出院的
問完病史、查體、開醫囑一氣呵成。患者擴張型心肌病診斷明確,呈端坐位呼吸,半臥位,頸靜脈充盈明顯,肝鎖骨中線下約 5 cm,雙下肢無浮腫(感覺皮膚有點暗黑色)。
急查 BNP12000 多,那就按心衰處理吧,呋噻米利尿等對症處理,並檢測電解質情況,開始一天還可以,喘息癥狀稍有緩解。
第二天患者自覺喘息癥狀明顯加重,痛苦表情,呈端坐位,查體同前,無特殊。
後主任查房,查體後吩咐道:補液!即予擴容,連進了約 2000 ml,患者癥狀有改善,連續幾日後,患者已明顯改善。
>>上下滑動卡片查看病例詳情<<
心得 不要隨便把醫囑開完了就沒事了,其實後面還有很多事要做,那就是觀察,患者查體四肢乾且皮溫涼考慮與周圍灌注不足有關,一味地按:只要考慮心衰凈體重就利尿,結果導致有效循環血量不足,反而加重心衰。病人就是你最好的老師,那就要多觀察,多思考
@berryberry
前兩天遇到一例病人,覺得又驚又險:
病人 48 歲男性,突發胸痛 3 小時入院,既往吸煙史,無其他病史,疼痛呈持續性,伴出汗。
查體及輔助檢查:血壓 130/85 mmHg,心電圖示前壁 ST-T 改變,查心肌酶和 CTNT 陰性。
以急性冠脈綜合症收入院。
入院常規抗栓,調脂,改善心肌代謝血供治療,病人疼痛始終不能緩解,建議行冠脈造影檢查,明確診斷,正在準備,主管組的副主任醫生來病房。
簡要向其說明後,此人有習慣,在造影前先查病人右側的足背動脈和股動脈,但不查不要緊,一查出問題了,病人右側的股動脈及以下摸不到,聽診器一聽,雜音明顯,再摸左側較正常減弱。
難道是夾層?先查 CT,一查,從主動脈撕到了髂總動脈,立即轉入外科手術。
心得
1. 首先無高血壓病史,病人入院也無血壓增高,易忽視夾層 。
2. 病人的查體是老生常談了,的確非常重要,每一個細節稍一忽略,就會造成不可彌補的後果,所有醫生都應該首先回歸基本功-查體!!!!!
@jizhentcm
心電圖 ST 段抬高時並須結合臨床癥狀和動態觀察,有條件一定要做心肌酶和肌紅、肌鈣蛋白,因為不但是心梗會有 ST 段抬高,其他病也有,千萬不要盲目抗聚、抗凝及溶栓,尤其是溶栓。
1. 早期復極綜合症、束支傳導阻滯和 Brugada 綜合症,這一類的疾病都有 ST 段抬高,但是大多沒有動態演變,也沒有癥狀,心梗等實驗室檢查也無異常。
2. 急性心包炎,也有胸痛癥狀,甚至心肌酶升高,但 ST 段是凹面向下抬高,而典型的心梗是弓背向上。(這時需注意形態,而不是抬高的幅度),
3. 肺栓塞的癥狀和心電圖改變有時跟心梗很相似,而且心肌酶及肌鈣、肌紅都有升高,但是肺栓塞的典型癥狀是呼吸困難、胸痛和咯血,X 光和心臟彩超可以發現右心擴大,心彩可以發現肺動脈擴張,心電圖可有肺性 P 波。當然要確診必須做肺通氣灌注掃描、肺動脈造影。
總之,看到 ST 段抬高一定要多方面考慮,不要只想到心梗。


覺得文章還不錯,點個 「好看」 再走吧~
TAG: |