不想錯過界哥的推送?

診斷、靶向治療、化療、手術治療、內分泌治療……一文全掌握CSCO持續/複發及轉移性甲狀腺癌指南更新要點!
文丨Cloudy
臨床上甲狀腺癌按病理分型分為:乳頭狀癌、濾泡癌、髓樣癌和未分化癌。其中乳頭狀癌和濾泡癌合稱為分化型甲狀腺癌(DTC)。
分化型甲狀腺癌的一線治療措施包括手術、131I、促甲狀腺激素(TSH)抑製治療。但目前國內外的最新研究數據表明,DTC經一線治療後,其持續或複發率為14.9%,轉移率為7%-23%。本次中國臨床腫瘤學會(CSCO)指南大會針對持續/複發及轉移性甲狀腺癌(prm-DTC)的指南更新進行了發布,本文將更新要點梳理如下。
-
持續/複發及轉移性甲狀腺癌的診斷應採用多學科協作(MDT)模式;
-
MDT原則應該貫穿每一位患者的治療全程;
MDT:超聲科、放射科、病理科、外科、核醫學科、內分泌科、放療科、腫瘤科等。

實驗室檢查
I級推薦:血清甲狀腺球蛋白(Tg)、甲狀腺球蛋白抗體(TgAb)及TSH(2A);
II級推薦:穿刺洗脫液Tg測定(2A)。
-
Tg監測有助於DTC術後病情評估及複發風險分層;
-
在全甲狀腺切除後,無TgAb干擾時,低血清Tg水準具有較高的陰性預測值;但是,由於受殘餘甲狀腺組織、血清TSH及TgAb水準等因素的影響,目前尚無明確的最佳界值點用以指導131I治療決策。
prm-DTC病理檢查

PTC:乳頭狀甲狀腺癌;FTC:濾泡狀甲狀腺癌
-
新增需參照2017年新版WHO甲狀腺腫瘤分類明確組織學類型;
新增FTC,需儘可能評估血管內癌栓數量。

-
BRAF啟動子與TERT共突變與PTC侵襲性、複發、死亡風險與發生碘難治 等密切相關;
除外 BRAFV600E,新增預後不良標記TERT啟動子、TP53。
prm-DTC影像學診斷

■ 超聲適用情況
評估內容:
-
包括頸部淋巴結、甲狀腺床、頸部軟組織、 血管、氣管、食管部分良性病變(術後癜痕、縫線肉芽腫、食管氣管憩室、斷端神經瘤以及炎性反應增生性淋巴結等)和複發病灶鑒別困難。
正確解釋需結合臨床病史和血清學檢查結果。
■ 頸部增強CT或MRI適用情況
-
評估超聲無法完全探及的部位(縱隔和區淋巴結,或者Tg+/Us-) (Ⅱ級推薦);
-
評估複發病灶或淋巴結與周圍結構及器官的相對關係(如氣管、食管、頸動脈鞘),為手術範圍提供幫助 (Ⅱ級推薦);
-
神經系統以外轉移(Ⅱ級推薦);
懷疑腦轉移的影像常規檢查項目(I級推薦)。
■ prm-DTC放射性碘掃描適用情況
局部病變Ⅱ級推薦,遠處轉移I級推薦。
放射性碘掃描分類及作用:
-
131I-全身現象(WBS)評估病灶的攝碘能力,判斷療效;
131I-SPECT/CT協助攝碘灶定位和定性,輔助治療決策。
■ prm-DTC其他影像學檢查
-
18F-FDG-PET/CT(Ⅱ級推薦):適用於131I消融後,Tg或TgAb持續升高,其他影像學檢查陰性時;
內窺鏡(I級推薦):適用於懷疑氣管、食管受累時。
化療與靶向治療更新要點化療
-
無癥狀、穩定或緩慢進展:I級推薦為定期隨訪(2A);
有癥狀或進行性RAIR-DT:Ⅲ級推薦為阿黴素(2B)。
無癥狀、穩定或緩慢進展:I級推薦為定期隨訪(2A);
有癥狀或進行性RAIR-DT:
I級推薦:索拉非尼(1A);
Ⅱ級推薦:侖伐替尼(1B);
Ⅲ級推薦:參加臨床試驗(2B)。
不良反應及處理策略
■ 治療開始前
基線危險因素評估與乾預
-
全面評估患者是否存在某些可能導致靶向治療不良反應發生風險升高的危險因素,權衡治療利弊,確立個體化的治療方案。
控制合併症。
患者教育
-
對患者進行潛在不良反應教育,告知患者需及時就診的臨床表現;
患者心理教育。
■ 治療過程中
密切的患者監測和處理
-
NCI-CTCAE標準評估;
密切監測患者並提供快速且有效的支持措施,以將不良反應的風險及嚴重程度降至最低。
不良反應管理
-
MDT模式下積極處理複雜不良反應;
依據不良反應,考慮劑量調整或中斷。
外照射治療更新要點治療選擇更新
-
強調轉移性腫瘤局部治療的重要性:局部控制與生存相關,轉移性腫瘤無病生存可轉化為生存獲益;
-
特別強調針對寡轉移的局部區域治療:寡轉移的局部治療可改善寡轉移患者的生存;
轉移性腫瘤大分割照射+免疫治療:大分割照射可增加腫瘤免疫原性,利於放療與免疫治療的聯合。
局部持續/複發病灶:
Ⅱ級推薦為外照射(不可切除或碘難治病灶)(2A)
轉移性病灶:
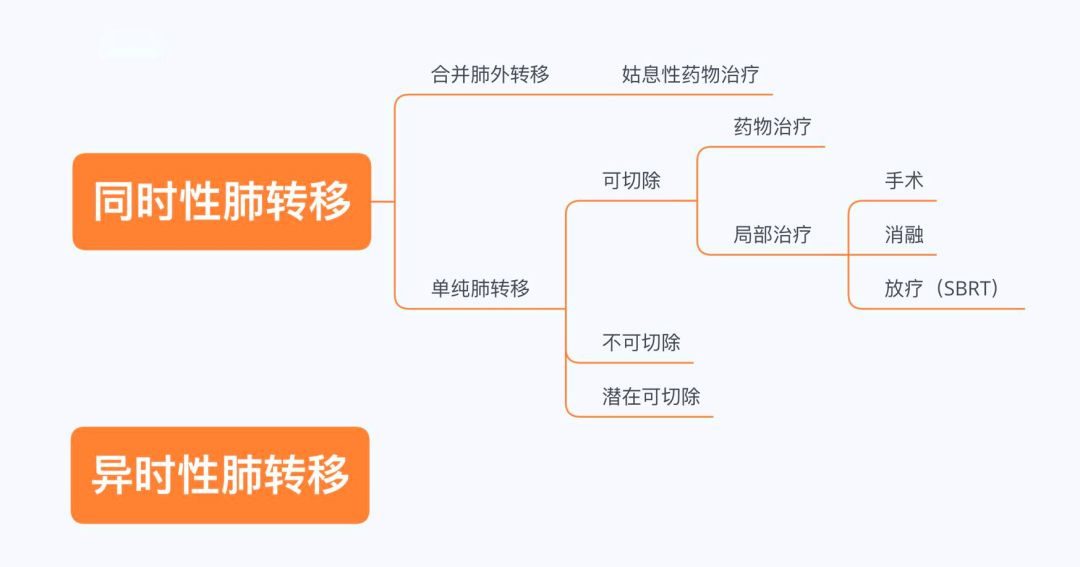
肺轉移:Ⅱ級推薦為外照射(寡轉移)(2A);Ⅲ級推薦為外照射(多發轉移,局部轉移病灶危及生命或伴有嚴重壓迫等癥狀者)(2B)。
骨轉移:Ⅱ級推薦為外照射(有癥狀或承重骨)(2A)。
腦轉移:I級推薦為外照射(寡轉移)(2A);Ⅱ級推薦為外照射(多發轉移)(2B)。
外放射治療更新細節-
寡轉移定義更改:寡轉移目前沒有統一定義標準通常認為轉移灶在1-5個以內;
-
肺轉移適應證補充「局部轉移病灶危及生命或伴有嚴重壓迫等癥狀者」的描述;
取消具體劑量推薦,更改為「大分割治療有明顯的生物學和經濟學優勢,與新型治療手段聯合可能有潛在臨床獲益,尚需進一步研究證實」;
指南將「三維外照射技術」更改為「三維或調強外照射等技術。
外科治療更新要點
■ 外科治療的總原則中增加並強調:
-
手術時機的選擇和手術範圍的確定是外科醫生在診治這類患者時需要重點考慮的問題;
-
外科治療的目標是儘可能治癒或控制疾病、改善生存並保留重要器官的功能;
手術次數對預後有明顯影響,三次以上手術的患者預後更差。
■ 在手術治療前專科評估中強調:
-
結構性病灶是再次手術的靶病灶,因此對外科醫生來說,術前影像學檢查是最重要的評估內容,需明確是否存在結構性病灶並定位病灶;
-
無周圍重要結構侵犯的局部持續/複發及轉移病灶的外科治療策略 調整後的頸側區淋巴結清掃範圍一般包括ⅡⅢ、Ⅳ、V區或其中1-2個區域;
■ 病灶侵犯周圍重要結構的局部持續/複發及轉移病灶的外科治療策略:
-
突出病灶可能廣泛侵犯的特徵:粘連、侵犯周圍的重要結構,如喉、氣管、食管、頸血管和重要的神經,如喉返神經、迷走神經、交感神經、膈神經、臂叢神經等;
-
在注釋中增加了切除後修復重建的方法:對於侵犯到氣管腔內的病灶,常採用節段性切除、端端吻合方法重建氣道,不能端端吻合者可採用自體血管化皮瓣及肌皮瓣方法修復氣道;
在病灶侵犯至食管腔內的患者中,切除大範圍侵犯的病灶後亦需重建修復食道,可採用自體血管化皮艦及肌皮瓣方法進行修復,切除局部侵犯的病灶後可直接對位縫合修補管腔;當病灶僅侵至食道肌層時,通常可在黏膜下解剖、切除病灶,不需要食道重建。
■ 強調術前專科情況評估(I級推薦為主):
①既往術式範圍
②手術併發症/證據
血鈣/PTH;
喉鏡檢查聲帶情況。
③病理結果/疾病分期
④結構性病灶存在的客觀依據
基本指標:Tg/TgAb+超聲;
重要方法:頸胸部增強CT。
⑤其它考慮
年齡
疾病播散程度(全身/局部)
合併症
■ 無重要結構侵犯病灶的外科治療策略 (Ⅱ級推薦為主):
①中央區病灶
最小徑<8mm時,密切隨訪;
最小徑≥8mm時,再次手術;
術前穿刺證實轉移;
再次手術時補充全甲狀腺切除術,並進行規範的區域淋巴結清掃術。
②側頸區病灶
最小徑<10mm時,密切隨訪;
最小徑≥10mm時,再次手術;
術前穿刺證實轉移;
前次未發現病灶的側頸區:治療性改良頸側區淋巴結清掃術,保留關鍵結構;
前次手術過的側頸區域病灶:可調整清掃區域使其更為局限(1-2個區域)。
■ 喉返神經受累:
無聲帶麻痹,盡量切腫瘤、保神經(I級推薦);
明確聲帶麻痹、腫瘤包裹神經切病灶及受累神經(I級推薦);
儘可能,術中重建神經(Ⅱ級推薦);
■ 氣管食道消化道受累(Ⅱ級推薦):
未侵入管腔時,可剔除腫瘤;
侵入管腔內者,切病灶及受累器官,修復重/建造口術;
無法切除、有窒息/明顯咯血時,可行局部姑息性手術。
■ 頸血管受累(Ⅱ級推薦):
單側頸內靜脈明顯受累可切除受累頸內靜脈;
雙側頸內靜脈受累,可切除受累血管、至少重建一側;
頸總動脈局限性受累時,切除後需進行血管重建。
■ 再手術時喉返神經及甲狀旁腺的保護:
喉返神經的保護(Ⅱ級推薦):
術中喉返神經監測;
術中發現喉返神經損傷時盡量一期修復;
術後診斷神經損傷者可行手術探查、二期修復。
甲狀旁腺的保護(I級推薦):
術中辨識、保留或移植甲狀旁腺;
遠處轉移手術治療:肺、骨、腦、其他均為Ⅱ級推薦。
內分泌治療TSH抑製治療策略
■ 治療分類
初治期(I級推薦):
結合TSH抑製治療副作用風險設定個體化TSH自標(1A);
副作用風險低危:<0.1mU/L(2A);
副作用風險中高危:可耐受的前提下<0.1mU/L—正常下限(2A)。
隨訪期:
-
I級推薦:結合患者對治療反應的動態評估和TSH抑製治療副作用風險,調整TSH目標(2A)。
Ⅱ級推薦:(1)療效滿意:正常下限-2.0mU/L(2A);(2)療效不確切:正常下限附近(2A);(3)生化療效不佳:0.1mU/L-正常下限, 副作用低危時<0.1mU/L(2A);(4)結構性療效不佳:可耐受的前提<0.1mU/L(2A)。
有獎調研
為了了解中國腫瘤醫生PD-1/PD-L1抑製劑的使用與認知情況,醫學界腫瘤頻道誠邀您參與下方調研,參與者有機會獲得《臨床腫瘤內科手冊(第6版)》哦!快來掃描海報內二維碼,速速參與吧!
征 稿請註明:【投稿】醫院+科室+姓名
來稿以word文檔形式,其他不予考慮
你在看我嗎?
↓↓↓↓