病例介紹
患者,女,30歲,因心臟驟停急診入院。患者母親當天早上8:45發現患者昏迷,打電話叫了急救後,開始心肺復甦(CPR)。隨後消防急救人員抵達,繼續進行CPR,同時使用自動體外除顫器實施電擊。
急救人員早上8:54到達,發現患者無脈搏。繼續CPR,建立骨髓點滴通路。心電圖監護儀提示患者寬QRS波。繼續CPR,進行氣管插管,通過骨髓通路輸入碳酸氫鈉、腎上腺素和氯化鈣。患者自主循環恢復。
當患者移至救護車時,脈搏再次消失,重新CPR,注射腎上腺素後脈搏恢復。早上9:16,患者脈搏為每分鐘94次,血壓為66/30mmHg,呼吸頻率為每分鐘7次。安置外周靜脈導管、注射生理鹽水後,血壓為54/24 mmHg,持續輸注多巴胺,9:38到達急診室。
患者剛到急診室時,醫生對患者既往史了解有限。患者母親稱,患者有酗酒史,前一天晚上似乎也發生了醉酒,但在患者母親發現患者昏迷之前,也就是早上7:45,患者狀態看起來較佳。患者有吸煙史和抑鬱、焦慮、藥物依賴(包括酒精、阿片類藥物和可卡因)病史,因耐甲氧西林金黃色葡萄球菌感染出現過皮膚膿腫。目前服藥情況未知,就診記錄提示對阿莫西林-克拉維酸過敏。患者目前與母親、女兒和表弟住在一起,處於失業狀態。
患者對有害刺激無應答,體溫35.9℃,脈搏每分鐘97次,血壓60/24 mmHg,呼吸每分鐘25次,在完全依賴機械通氣的情況下(吸入氧氣分數:1.00),血氧飽和度達99%。瞳孔直徑6 mm,無光反應。角膜、頭眼、咳嗽及嘔吐反射消失。在機械通氣的情況下,無自主呼吸,兩肺呼吸音一致。進行心電圖檢查。
心電圖結果提示(圖1),不規則的寬波心律,QRS波寬度可達220毫秒。這種寬QRS波的鑒別診斷包括:室性心動過速和預激、異常心室傳導、嚴重心肌病、體溫過低、電解質異常(包括高鉀血症)和藥物毒性作用。
該患者的QRS波在V1導聯中有一個寬的正R波,提示右束支阻滯;其他特徵如額面軸右旋(「西北」)和aVR導聯中的正R波,提示室性心動過速、導聯錯位、右位心或中毒的可能。此外,即使考慮了寬QRS波的影響,心電圖結果也顯示校正QT(QTc)間期顯著延長。


圖1 入院前心電圖結果
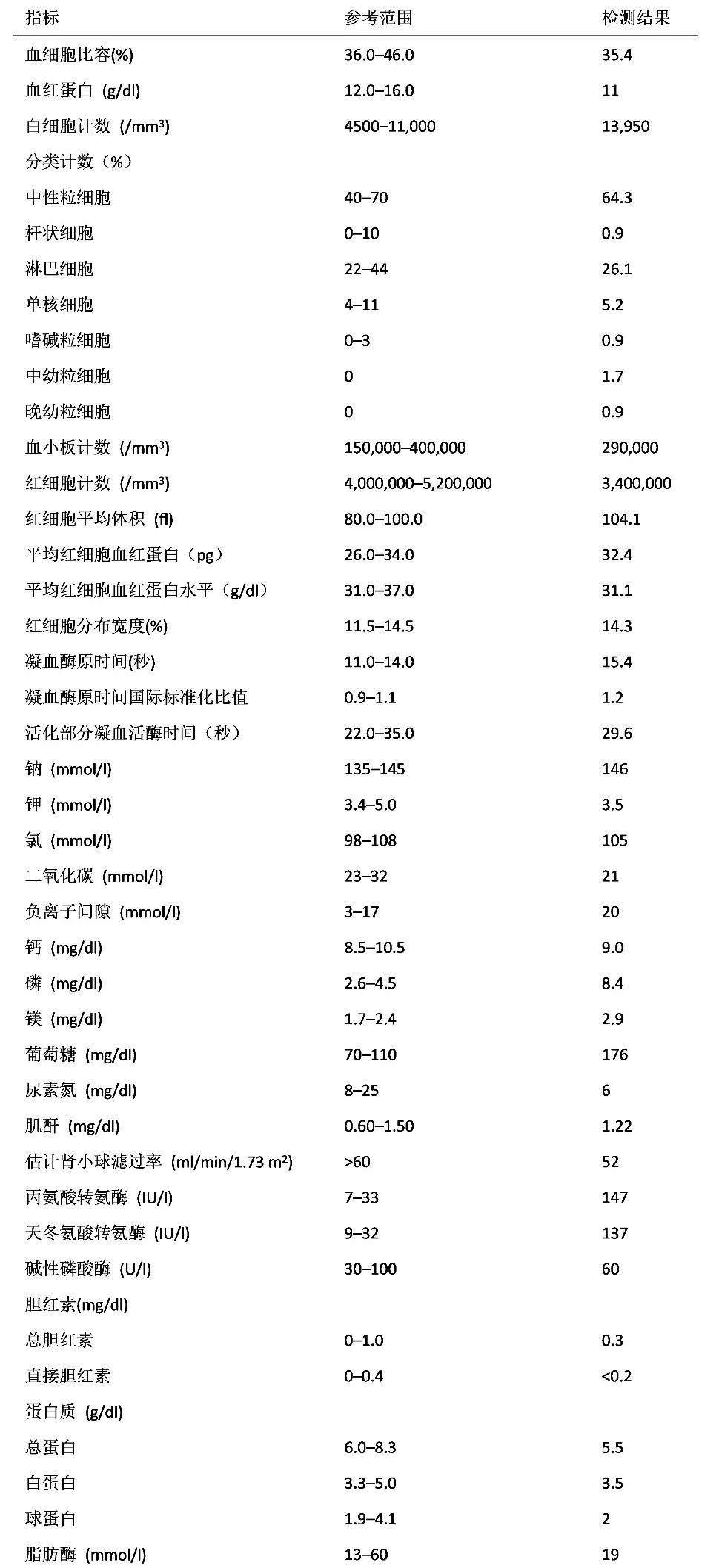
實驗室檢查結果如表1所示。在充分了解患者既往史的情況,進一步分析患者的診斷和治療方案。
表1 實驗室檢查結果

初始診斷和治療
年輕人發生心臟驟停的原因多為心臟或神經系統病變、創傷、中毒或代謝紊亂。16-35歲患者的常見原因為創傷或心臟病變,最常出現的是心跳停搏、無脈搏性電活動、室顫或心動過速。
對該患者來說,除顫器試圖除顫的事實表明,患者最初的癥狀很可能是室顫或心動過速,不過電擊也有可能是針對另外的寬波心律。急診人員稱,給予電擊後,患者出現一種寬波心律,有時可感知脈搏,有時沒有。該描述提示為室性心動過速或其他寬波心律,排除無脈搏性電衝動。
寬波心律可以由心肌缺血、伴旁路或傳導異常的室上性心動過速、體溫過低、高鉀血症或藥物(如鈉通道阻滯劑)引起。室性心動過速可發生在QTc間期延長的情況下,由鉀、鎂或鈣異常引起,或由藥物如抗心律失常葯、抗生素、抗組胺葯、止吐葯、抗精神病葯、抗抑鬱葯等引起。
患者進入急診室後,問診與急救同步進行。問診幫助醫護人員更深入了解患者的既往史、服藥情況和發病時間,並確認出現昏迷的開始時間是60分鐘之內。體格檢查發現,患者氣道通暢,記錄呼吸音,並維持正常血壓。醫生檢查患者胸部皮膚以判斷是否有心臟手術或安置過起搏器,檢查心臟雜音,評估心衰風險,檢查四肢發現是否存在透析相關的瘺管或者注射藥物相關的痕跡,並通過直腸溫度判斷體溫情況;這些檢查都呈陰性結果。未發現創傷痕跡,排除由創傷引起的心臟驟停。
雖然以該患者的年齡發生卒中或蛛網膜下腔出血的風險較小,但仍不排除由這些神經系統病變引發心臟驟停的可能。另外,藥物使用或過量使用引起的中毒可導致電解質紊亂(如鉀或鎂),從而引起心臟驟停,但仍需要進一步鑒別。
床旁檢測或許可以迅速明確心臟驟停原因。如指血葡萄糖檢測可以排除低血糖,超聲可以快速評估左心室功能,並鑒別異常(如心包填塞、右心室勞損和氣胸)。針對該患者,這些初步檢查都沒能確診心臟驟停的原因。隨後,醫生抽取患者血液樣本,進行完整的細胞計數和電解質(包括鉀、鎂和鈣)分析,並對血樣和尿樣進行毒理學篩查。
在等待檢查結果的同時,醫生可以依據經驗對心臟驟停病因待查患者進行治療。其中,可以對潛在低血糖患者注射葡萄糖,潛在低鎂血症患者注射鎂劑,潛在鈉離子通道阻斷劑中毒患者注射碳酸氫鈉。考慮到該患者的年齡、精神病史、60分鐘內的起病時間、寬波心律以及缺少其他可能診斷的情況,我們認為其心臟驟停多可能由藥物引起,尤其是鈉離子通道阻斷劑中毒,如三環類抗抑鬱藥物。理由是三環類抗抑鬱藥物可改變患者精神狀態,導致患者QTc間期延長,引起室性心動過速。因此,我們根據經驗給患者注射碳酸氫鈉。
那麼,心電圖結果是否支持這一判斷呢?
三環類抗抑鬱藥物使用過量患者的心電圖表現如下:心動過速、寬QRS波、QTc間隔延長以及QRS波右移,尤其是QRS波終末電勢右移(多由aVR導聯中的正R波表現出來)。這些表現與該病人的心電圖結果一致,所以我們高度懷疑該患者的心臟驟停是由三環類抗抑鬱藥物急性中毒引起的。此外,三環類抗抑鬱藥物使用過量患者還可能出現PR間隔延長和Brugada癥狀。
因此,該患者初步確診為三環類抗抑鬱藥物使用過量引起的心臟驟停。
進一步檢查
針對該患者,血液毒理學篩查可以幫助進行病因診斷。血液毒理學篩查主要包括乙醯氨基酚、水楊酸酯和乙醇的定量分析以及三環類抗抑鬱藥物的定性免疫分析。依據抗體的免疫分析已廣泛應用於藥物檢測,優勢在於檢測速度快,對危重病人潛在毒物判斷十分重要。
三環類抗抑鬱藥物免疫分析的原理是使用一種多克隆抗體混合物檢測常用的三環類物質及其活性代謝物的含量。因此,該檢測並沒有特異性,陽性結果不能區分是單一藥物,還是多種藥物共同作用。此外,治療劑量的三環類物質也可以產生陽性結果,所以陽性並不一定提示中毒。
還有一些藥物,如苯丙胺、卡馬西平和喹硫平,存在與三環類相似的結構,可能出現三環類抗抑鬱藥物免疫分析假陽性結果。同時,苯海拉明也可引起假陽性結果。因此,如果患者的用藥情況不明(如該患者),我們需要綜合考慮三環類抗抑鬱藥物免疫分析的陽性結果,排除干擾因素。
該患者血液毒理學篩查結果顯示,三環類抗抑鬱藥物和乙醇陽性;尿樣毒理學篩查結果顯示,可卡因陽性。針對三環類抗抑鬱藥物使用過量的診斷依賴於臨床與病理相關性,即該患者的臨床癥狀符合三環類抗抑鬱藥物中毒表現,心電圖和血液免疫分析結果也支持三環類抗抑鬱藥物中毒診斷。同時,醫生在患者臥室中發現了兩瓶多慮平空瓶,約3000mg藥物下落不明,提示該患者服用了46 mg/kg體重的藥物,遠超過10-20mg/kg體重的臨床中毒劑量。
治療討論
需要密切監視三環類抗抑鬱藥物中毒患者的生命體征和檢查結果,依據抗毒蕈鹼毒性和心臟、神經系統表現選擇治療方案。正如該患者的情況,三環類抗抑鬱藥物毒性多在藥物攝入後60分鐘內顯現,主要中毒癥狀可在2個小時內明顯表現出來。若患者服藥後6個小時內無癥狀,那麼中毒癥狀多不會再出現;但需要注意的是,也有一些患者,特別是胃腸蠕動緩慢患者,可能出現延遲毒性。多數死亡病例發生在服藥後的24小時之內。既往也有大劑量三環類抗抑鬱藥物中毒,出現延遲性室性心動過速,又被成功救治的案例。
針對該患者,治療的第一步是開放氣道,保證氧氣所需,並建立靜脈通道。接下來,可以採取如下治療:洗胃、靜脈使用碳酸氫鈉、處理低血壓、靜注脂肪乳劑、體外支持、使用抗心律失常藥物(表2)。
表2 三環類抗抑鬱藥物中毒患者的治療


1. 洗胃
考慮到三環類抗抑鬱藥物中毒的死亡風險,如果患者服藥1小時後沒有明顯急性中毒癥狀,且清醒、配合,可以使用活性炭進行洗胃。但該患者一直處於昏迷狀態,且存在肺吸入風險,因此不建議洗胃。
2. 碳酸氫鈉
醫護人員在急救階段給該患者使用了碳酸氫鈉,這是三環類抗抑鬱藥物中毒治療中關鍵的一步。一般來說,如果患者出現血液動力學改變或QRS波寬度超過100毫秒,那麼就應該給患者使用碳酸氫鈉。該患者存在低血壓(60/24mmHg),QRS波寬度達220毫秒,符合碳酸氫鈉給葯標準。
三環類抗抑鬱藥物誘導鈉通道阻滯,如果QRS波寬度超過100毫秒,預測可能出現癲癇發作;如果QRS波寬度超過160毫秒,預測可能出現心律失常。如果aVR導聯中R/S比值超過0.7或R波高於3mm,也可以預測癲癇和心律失常。針對這類患者,使用碳酸氫鈉可增加血液鹼度,改變細胞極性,促進蛋白合成,從而降低遊離藥物濃度;同時碳酸氫鈉還可以緩解鈉通道阻滯情況。
碳酸氫鈉用量視具體情況而定。重症三環類抗抑鬱藥物中毒患者的碳酸氫鈉治療劑量可以很大,但同時可能誘發低血鉀,因此使用碳酸氫鈉後需要密切監測血鉀濃度,必要時也可以適當輸血。也可對三環類抗抑鬱藥物中毒伴發心臟毒性患者使用以下替代方法,治療性過度通氣使動脈血pH值至7.50-7.55或在患者血pH值達到最大鹼性水準後使用高滲鹽水(成人3%)。
3. 血管升壓素
三環類抗抑鬱藥物中毒引起的低血壓多對積極液體復甦或碳酸氫鈉無應答,可給予具有直接作用效果的血管升壓素。同時,由於三環類抗抑鬱藥物引起的外周α-腎上腺素能阻滯作用,去甲腎上腺素和腎上腺素的升壓效果比多巴胺好。因此,雖然急救醫護人員給該患者使用了多巴胺,但進一步改用去甲腎上腺素可以更好地改善患者低血壓癥狀。
4. 靜脈脂肪乳劑
靜脈脂肪乳劑已經成為局部麻醉藥物中毒的一種搶救措施,也被推薦用於其他脂溶性藥物中毒的治療。針對三環類抗抑鬱藥物中毒的治療效果尚不明確,但既往病例報告顯示靜脈脂肪乳劑具有實際應用價值。我們建議三環類抗抑鬱藥物中毒患者,若出現血流動力學改變,並對標準劑量碳酸氫鈉和血管升壓素無應答,則可以考慮使用脂肪乳劑,脂肪乳劑不應作為一線治療手段。
鑒於該患者在接受常規治療手段後,低血壓癥狀持續存在,我們可以考慮靜脈脂肪乳劑。但必須注意的是,脂肪乳劑可能會對血液檢測結果產生干擾,並可以誘發胰腺炎和急性呼吸窘迫綜合征,還可能降低其他治療手段的效果。因此,我們必須在綜合評價風險和收益之後對患者進行個性化治療。
5. 體外支持
由於三環類抗抑鬱藥物與蛋白質的結合程度較高,也分布廣泛,因此血液透析以及血液灌流等體外支持手段的治療效果多不顯著。一些研究表明,針對三環類抗抑鬱藥物中毒伴發血液動力學改變的患者,早期建立血漿置換和體外膜肺氧合可能有治療效果,甚至可能救命。目前指南建議,治療性低溫對院外心臟驟停患者有益,可以改善功能性神經系統的愈後。
最近一項研究也提示,輕度治療性低溫對三環類抗抑鬱藥物中毒伴發重度心臟傳導障礙和心律失常患者是安全的。因此,我們也可以考慮對該患者採取治療性低溫措施。
6. 抗心律失常藥物
抗心律失常藥物可以作為三環類抗抑鬱藥物中毒的治療手段之一。其中,靜脈給予鎂劑(QTc間期延長者使用)和IB類抗心律失常葯(如利多卡因)是推薦用藥,但利多卡因在癲癇患者中應慎用。而IA類和IC類抗心律失常葯應避免使用;III類抗心律失常葯,如β受體阻滯劑和胺碘酮可加重低血壓和傳導異常,也應避免;但一項動物研究結果顯示,胺碘酮用於三環抗抑鬱藥物中毒無有害作用。
7. 其他治療手段
值得注意的是,三環類抗抑鬱藥物不僅具有抗膽鹼能作用,還具有α受體拮抗、去甲腎上腺素再攝取阻斷和鈉通道抑製作用。因此,毒扁豆鹼類抗膽鹼酯酶藥物對三環類抗抑鬱藥物中毒的治療效果較差,甚至可出現反作用。
其實,針對單純抗膽鹼能藥物中毒且QRS波正常患者,如苯海拉明中毒患者,乙醯膽鹼酯酶抑製劑-毒扁豆鹼是具有臨床療效的。但是,毒扁豆鹼不能應用於三環類抗抑鬱藥物中毒,尤其是已經出現心動過緩、束支阻滯和房室傳導阻滯伴寬QRS波或QTc間隔延長的患者;既往研究顯示,毒扁豆鹼可使三環類抗抑鬱藥物中毒患者出現罕見的不良反應,如全心傳導阻滯和心跳停止。
三環類抗抑鬱藥物中毒可引起癲癇發作,但多有自限性,通過靜注苯二氮?類藥物可治療。難治性癲癇可通過苯巴比妥或異丙酚治療。如果癲癇發作難以控制,則應給予誘導劑,開放氣道、插管並治療麻痹,避免由乳酸堆積產生代謝性酸中毒。因為酸中毒會降低蛋白質合成,增加三環類抗抑鬱藥物的血液濃度,增加神經和心臟毒性。
根據上述分析,該病人進入急診後,停用多巴胺,改持續靜脈給予去甲腎上腺素。碳酸氫鈉以間歇劑量持續給予,但隨後患者脈搏消失。CPR後,改用腎上腺素,並加量碳酸氫鈉持續給予,自主循環恢復。患者出現抽搐,疑似癲癇發作,使用咪達唑侖。血流動力學穩定後,採取治療性低溫措施。心電圖結果顯示,寬波心律。碳酸氫鈉靜滴維持,加用脂肪乳劑,並採取治療性過度換氣。每小時監測一次動脈血氣和心電圖。
碳酸氫鈉和脂肪乳劑治療3小時後,患者QRS波寬度降至140毫秒,aVR導聯R波高度降低,自主心律(疑似竇性心動過速110次/分伴發一度房室延遲),額面軸右旋減小(圖2A)。7小時後,aVR導聯中R/S值結果呈陰性。24小時後,心率降至84次/分鐘,QRS波寬度降至110毫秒(圖2B)。


圖 2A 入院治療3小時後患者心電圖結果


圖 2B 入院治療12小時後患者心電圖結果
患者進入ICU監護,持續靜滴碳酸氫鈉、去甲腎上腺素、咪達唑侖和氫嗎啡酮。第二日,心電圖結果正常,停用碳酸氫鈉。第三日,患者恢復,針對吸入性肺炎進行治療,血壓恢復正常。第四日,拔管。隨後,針對譫妄和酒精戒斷癥狀進行治療。既往史補充:患者曾兩次自殺未遂入院,戒毒5年,此次入院前2個月復吸;在這2個月裡,患者自感絕望,停用抗精神病藥物。第十日,患者頭部核磁和神經檢查無異常,轉診精神科。後患者拒絕接受藥物濫用治療,精神科住院十日後出院。
出院診斷
三環類抗抑鬱藥物(多慮平)中毒。
更多閱讀
-ykh關注醫咖會,輕鬆學習統計學~
),拉你進統計討論群和眾多熱愛研究的小夥伴們一起交流學習。