不想錯過界哥的推送?


病例展示
47歲女性,大便帶血2月,腸鏡示距肛門口5cm蕈傘狀腫物,部分阻塞腸管。病理示中分化腺癌,微衛星狀態穩定。盆腔CT及MRI見直腸周圍脂肪間隙小淋巴結,腫瘤侵及直腸周圍脂肪,未累及周圍筋膜。
II-III期直腸癌,現有標準治療為3聯方案:術前同步放化療(CRT)+手術+輔助化療。多項研究證實術前CRT在局部控制率、保肛率方面優於術後CRT[1,2]。pCR的意義
病理完全緩解(pCR)患者預後很好,局部控制率和總生存率很高,5年生存率可達到95%以上。近年提出,經嚴格評估預測可獲得pCR的患者,甚至可以不進行手術,採取等待觀察策略(Watch-and-Wait),避免手術對生活品質的損害,也規避術後併發症風險。
預測可能獲得pCR的患者,目前仍具有挑戰性。首先要有精確預測pCR的技術路線,其次需要患者的高度配合理解。高品質多學科團隊的共同協作,包括內鏡、影像、內科、外科、放療等多專業醫生的參與必不可少。同時需要經驗的逐漸積累,以及與患者充分溝通。
圍繞提高pCR率,近年展開了各種嘗試。總結有以下方法:
(1)延長CRT與手術的間隔期;
(2)採用TNT策略(Total Neoadjuvant Therapy),在 手術前給予全身化療 ;
(3)CRT中聯合更強的化療藥物。


CRT與手術的間隔時間
兩者間更長的間隔時間能帶來更高的pCR率。原因在於CRT療效的延後性:結束CRT後,放射線對腫瘤細胞有持續殺傷作用。
Lyon研究[3]中,相比間隔2周,延長間隔時間到6-8周顯著提高了pCR率(26% vs.10%)。一項META分析[4]同樣支持更長的間隔時間帶來更高的pCR率(大於6-8周 19.5% vs. 小於6-8周 13.7%)。間隔時間超過8周需謹慎。過於延遲手術並不能增加pCR率,反而增加盆腔纖維化和術後併發症[4]。如圖,間隔11周手術和間隔7周的患者相比,pCR率無明顯差別。但術後併發症卻明顯增加(32.8% v 19.2),直腸系膜完整切除率明顯下降(78.7% v 90%)

TNT策略的應用
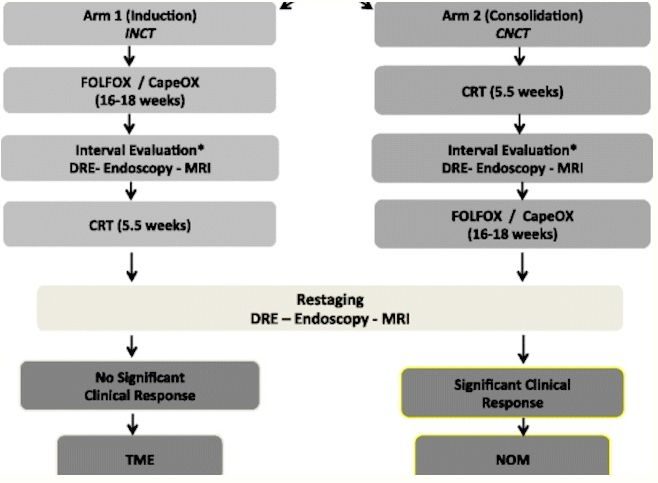
TNT策略,是指把所有新輔助治療方法用在手術前,包括CRT和化療,術後不再給予輔助治療。這一策略理論上能夠獲得最大化的局部療效,降低遠處轉移風險,患者耐受性也比術後輔助化療高。
一項2期研究在此方面進行了探索[5]。如下圖,四組患者間隔期逐漸拉長,同時組2,3,4患者間隔期化療周期數逐漸增加。


結果顯示:最長間隔期+最多化療周期=最高pCR率。當然這一結果還需在3期隨機臨床研究中驗證。


MSKCC正在開展一項研究比較兩種TNT治療方案的有效性,同時評估根據內鏡、MRI和臨床判斷為完全緩解的患者,採用非手術治療的療效[7]。

CRT中使用聯合化療
目前CRT中化療常用的是5-FU類單葯。多項研究嘗試在其基礎上加用奧沙利鉑,期望提高pCR。



其他嘗試
RAPIDO研究探索短程放療(5GyX5次)後,序貫XELOX化療和手術。短程放療與手術之間的間隔通常是1周。Stockholm III研究探索短程放療後4-8周再手術的效果似乎優於間隔1周(pCR率:11.8% v 1.7%)[10]。單純新輔助化療:正在入組的PROSPECT研究探索對於新輔助FOLFOX方案反應良好的患者,能否去掉放療。
治療建議
根據TNT策略:當患者沒有巨大腫塊、沒有N2及以上淋巴結轉移,沒有出現嚴重腫瘤相關癥狀時,可採用 CRT-間隔期FOLFOX-全系膜切除術;
當患者有明顯梗阻、直腸出血或廣泛盆腔淋巴結轉移時,可選擇誘導FOLFOX化療-同步放化療-全系膜切除術。這類患者在誘導化療後,能獲得迅速的癥狀緩解,能更好耐受同步放化療。接受TNT治療的患者可不再接受術後輔助化療。
參考文獻
原文整理自:J Clin Oncol. 2016 Nov 1;34(31):3724-3728
[1]. N Engl J Med 351:1731-1740, 2004;
[2]. J Clin Oncol 30:1926-1933, 2012;
[3]. Int J Radiat Oncol Biol Phys 94:544-553, 2016;
[4]. Ann Surg 263:458–464, 2016;
[5]. Lancet Oncol 16:957-966, 2015;
[6]. J Natl Compr Canc Netw 12:513-519, 2014;
[7]. BMC Cancer. 2015 Oct 23;15:767;
[8]. J Clin Oncol 32:1927-1934, 2014 ;
[9]. Lancet Oncol. 2015 Aug;16(8):979-89;
[10]. Br J Surg 102:972-978, 2015; discussion 978