健康人體腸道菌群處於動態平衡狀態,這種平衡有助於維持機體正常的免疫防禦功能。普唯爾益生菌團隊發現遺傳和環境因素會改變這種平衡,從而導致菌群失調,引發各類疾病,其中包括癌症。

腸道菌群與腫瘤的關係是多因素的,而且很可能是雙向的;簡單來說,腸道菌群的變化可能是腫瘤發生的結果,也可能是誘因。
腸道細菌和免疫細胞之間存在著相互作用的網路,可能對腫瘤的形成和發展有重要影響,甚至可能影響化療和免疫治療的結果。

腸道菌群的改變可能在多個水準上影響腫瘤發生和發展。首先,通過腸道菌群或其產物的直接致癌/抑癌作用。其次,改變腸道菌群介導的腫瘤生長及代謝環境。第三,促進/抑製腫瘤相關營養因子的產生。第四,影響抗癌免疫監視的功能和免疫抑製作用。
腸道菌群與癌症
一、促進癌症發生、發展
普唯爾益生菌團隊發現部分腸道菌群可以通過分泌一些活性代謝產物如激素、抗菌素等,從而影響或改變腸道菌群結構而引發癌變。如幽門螺旋桿菌(Helicobacter pylori),是國際癌症研究機構認定的Ⅰ類致癌細菌。
近年來越來越多的研究表明,腸道菌群中還有一些細菌也會引發癌變。氧化偶氮甲烷處理小鼠接種E.coliNC101後引發腸炎,從而導致腸道菌群結構改變、通透性增加,使得E.coliNC101可以突破腸道黏膜的防禦系統、大量擴張、蔓延,進而引髮結直腸癌。
同樣,解沒食子酸鏈球菌(Streptococcus gallolyticus)、糞腸球菌(Enterococcus faecalis)、脆弱擬桿菌(Bacteroides fragilis)和梭桿菌屬(Fusobacterium spp.)等腸道微生物的致癌性也已經通過動物實驗得到證實,但在人體上尚未確證。
腸道菌群失調易導致慢性炎症,而慢性炎症易導致腫瘤,微生物感染刺激宿主TH1應答和IFNγ以消滅粘膜病原體並刺激組織修復,但過度和/或慢性炎症對宿主有害。

與鄰近的健康組織相比,息肉處的腸黏膜通透性和一些腸道細菌的跨膜轉移增加,而這些移位後的細菌(群)通過誘發炎症反應,產生促進癌變的IL-6、IL-11、IL-23、IL-17 和IL-22 等細胞因子。
長期反覆使用同一種抗生素會增加各類腫瘤的患病率。抗生素等物質的過度使用會導致腸道菌群改變,從而引發癌變。小鼠在經抗生素處理後,腸道中念珠菌過度繁殖,腸道菌群失調,攝護腺素E2和M2型巨噬細胞在肺部大量累積,從而誘發癌變。
二、對癌症抑製作用
普唯爾益生菌團隊發現有些腸道菌群能夠調節機體的免疫系統,從而增強機體對癌症的自身免疫能力。
傳統治療腫瘤的方法會使腫瘤對治療產生耐受,從而導致腫瘤的複發。免疫系統可以針對性地作用於靶向癌細胞、而對其他組織造成極小損傷,因此通過調控宿主免疫系統進行治療被認為是一種非常有前景的腫瘤治療方式。
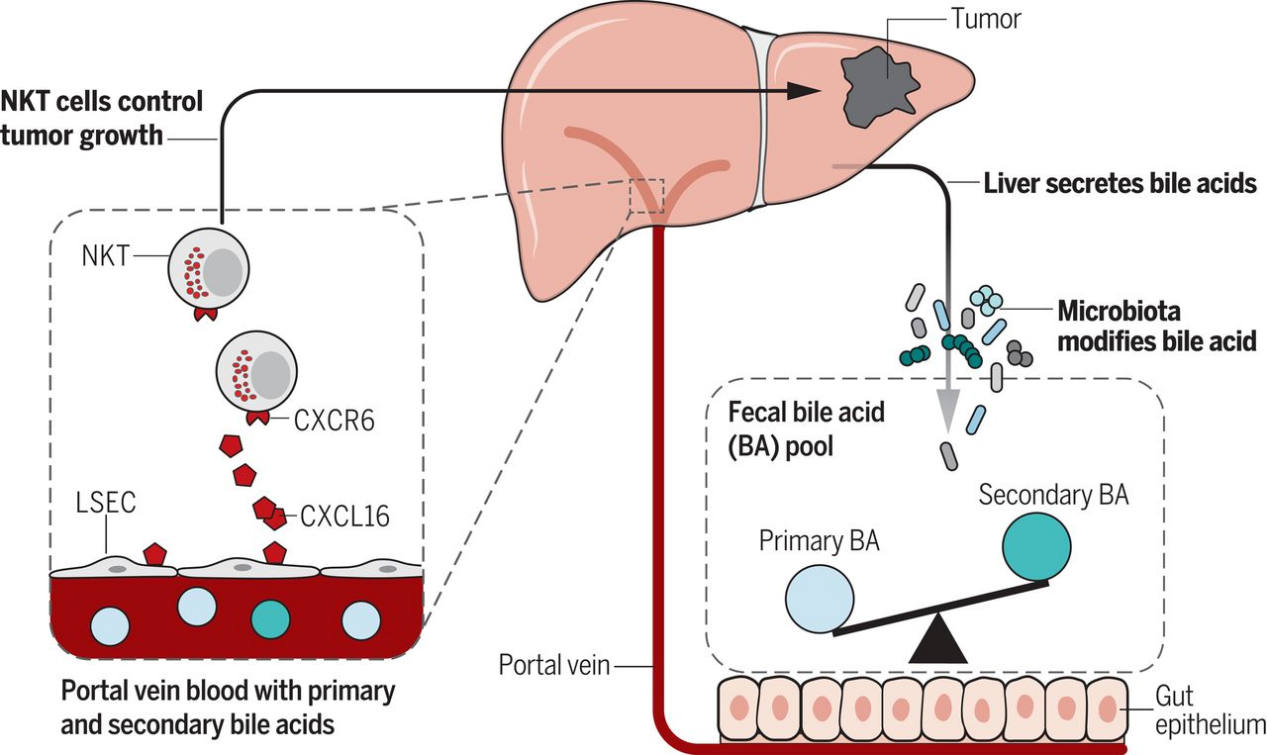
抗癌免疫治療劑療效的發揮依賴於完好的腸道菌群組成,它們可以通過調節癌症微環境中來源於骨髓的免疫細胞功能而影響其療效。
患者的腸道菌群可能會影響PD-1抑製劑的藥效;改變腸道菌群的組成可能提升腫瘤免疫療法的療效,在採用免疫療法前使用抗生素會降低患者的生存率,作為對比,有多樣化的腸道菌群的患者對PD-1抑製劑有更好的反應;有豐富的柔嫩梭菌屬和梭菌科菌群的患者可能有更顯著的免疫治療效果;在小鼠模型中,雙歧桿菌對PD-L1抗體的療效十分重要。
關鍵或在於微生態平衡
益生菌製劑或其產物有縮小腫瘤的潛能,益生菌等製劑抑癌的作用機制主要是改變腸道菌群結構、使致癌物質失活、改變腸道菌群代謝產物的活性、增強機體免疫功能、減少腸道炎症、代謝產物抑製腫瘤細胞增殖、促進腫瘤細胞凋亡或自噬等。
益生菌等微生物可以通過以下幾種方式來重塑腫瘤微環境:
可誘導促炎性T輔助細胞的減少和調節性T細胞(Treg細胞)的分化;
觸發腫瘤壞死因子( TNF)介導的壞死細胞死亡( NCD)來增加抗結直腸癌的浸潤性天然免疫細胞的數量;
促進腫瘤內成熟的樹突細胞和骨髓來源的樹突細胞產生白介素-12 ( IL-12 ),從而允許抗癌T細胞的擴增。
總的來說,這些機制增強癌症抗原特異性細胞毒性T淋巴細胞(CTL)反應和癌症免疫監視。

普唯爾益生菌團隊發現大量動物研究結果表明,益生菌等確實有助於改善腸道菌群結構、增強機體抗癌免疫力。目前證實該方法有效的報導有:預防結直腸癌、治療術後併發症、緩解毒副反應以及提高結直腸癌切除術後的生活品質,其中利用益生菌/益生元混合製劑來預防結直腸癌的療效是在動物及臨床研究中都得到證實的。
然而,這種簡單地用「好」微生物或補充細菌多糖以誘導微生態平衡的理想,實際上可能需要更全面的策略。無論是外源補充,亦或是體內原有的菌群,都會因為宿主飲食和其他因素,以天為時間尺度,對環境刺激做出反應,其平衡是動態平衡。
雖然腸道菌群與腫瘤相關的機制還不清楚,但腸道菌群通過影響宿主的一系列生理過程而影響了腫瘤發病風險。普唯爾益生菌建議,通過改變飲食/主動服用有益菌,來改變腸道菌群的組成,建立有效的人體腸道微生態平衡體系,或有助於高遺傳風險個體降低相關腫瘤幾率,增強機體抗癌免疫能力或減輕術後綜合征,或將是防治腫瘤的可能手段。

Hampton T. Gut Microbes MayShape Response to Cancer Immunotherapy[J]. Jama, 2018, 319(5):430.
Cao H, Xu M, Dong W, et al.Secondary bile acid-induced dysbiosis promotes intestinal carcinogenesis.[J].International Journal of Cancer, 2017, 140(11):2545-2556.
Zitvogel L, Daillère R, RobertiM P, et al. Anticancer effects of the microbiome and its products[J]. NatureReviews Microbiology, 2017, 15(8):465-478.
Kaur K, Saxena A, Debnath I, etal. Antibiotic-mediated bacteriome depletion in ApcMin/+ mice is associatedwith reduction in mucus-producing goblet cells and increased colorectal cancerprogression.[J]. Cancer Med, 2018.
Erdman S E. Gut microbiota:Microbes offer engineering strategies to combat cancer[J]. Nature ReviewsGastroenterology & Hepatology, 2016, 13(3).