很有意思的一個病例,內容有點長,看完整個病例預計需要十分鐘。
病例資料:
1.患者:男性,63歲,已婚,農民。
2.主訴:陣發性上腹痛一個月余。
3.現病史:2018-3-16行胃鏡示:胃體上段後壁黏膜糜爛,色澤潮紅,未見潰瘍及出血。為進一步治療收治我科。
4.既往史:有長期吸煙飲酒史。
5.查體:未及明顯陽性體征。
6.輔助檢查:血常規、生化、凝血功能等指標正常。
腫瘤標誌物見下圖:
腹部+胸部CT:1.胃壁未見明顯腫塊影,請結合內鏡檢查。 2.雙腎多發囊腫。 3.兩肺肺氣腫。右肺數個細小結節灶,建議隔期複查。
精查胃鏡資料:

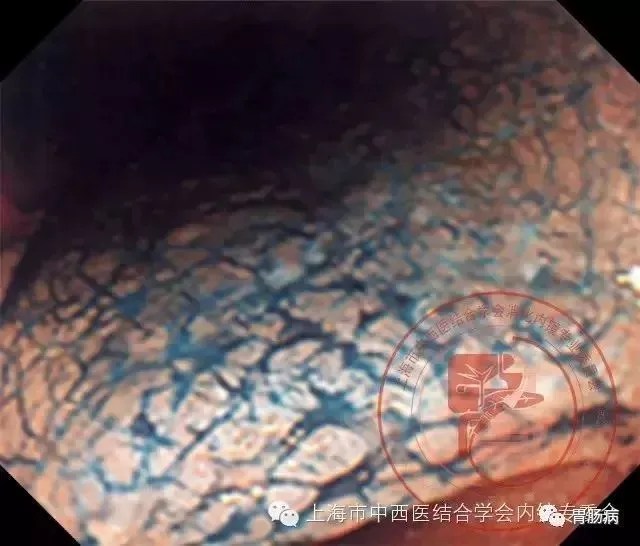
一眼看到賁門下緣胃體上段大彎偏後壁見一直徑約0.5cm的0-IIc型病變。

倒鏡時看到胃底上段見一大片的退色調黏膜病變,局灶發白,有黏膜下增厚感,表面黏膜光滑完整。

黃框內是第一看所見 的II-c型病變。

對II-c型病變行NBI+ME觀察,見明顯的DL。

繼續NBI+ME強放大時觀察,見到明顯的MV改變,White Zone結構較周圍正常形態有明顯的改變,形態增大變形不規則,呈顆粒狀、乳頭狀。在White Zone包繞的封閉區域內可見襻狀的微血管,較正常的微血管有的變形,增粗,形態和方向走形也有明顯的變化。
判斷此處病變為一個比較典型的分化較好的早期胃癌。

NBI+ME倒鏡觀察胃底退色調病變黏膜區域。


仔細觀察,可見病變周圍正常的無萎縮的胃底腺黏膜結構(A區)由高密度的圓形pit構成;B區見圓形pit密度減少,逐漸過渡表現為橢圓形的pit;在病變中央區則表現為大顆粒狀的pit結構。
異型的pit結構White Zone結構內未見明顯的MV改變;病變周圍也看不到腫瘤邊界線DL。

在胃體中段大彎見一直徑約1.5cm的的黏膜異常區域,整體色澤發白,有黏膜下增厚隆起感,表面腺體結構尚完整,未見明顯破壞改變,表面可見樹枝樣血管結構。


NBI觀察不到明顯的DL。

NBI+ME弱放大時見到ABC3種明顯有差別的pit結構

病變周圍A區見正常無萎縮的胃底腺黏膜放大像(緻密排列的圓形pit)

病變邊緣B區是中度萎縮(橢圓形向溝狀移行變化的pit)


病變中央C區是高度萎縮(管狀或顆粒狀pit)。
仔細觀察,可見病變周圍正常的無萎縮的胃底腺黏膜結構(A區)由高密度的圓形pit構成;B區見圓形pit密度減少,逐漸過渡表現為橢圓形的pit;在病變中央區則表現為大顆粒狀、溝狀的pit結構。異型的pit結構White Zone結構內未見明顯的MV改變;病變周圍也看不到腫瘤邊界線DL。



胃體RAC陽性,查14C呼氣試驗陰性,Hp未感染。
內鏡診斷:遇到此類胃體中上段胃體黏膜發白退色調的黏膜異常,一般會考慮到淋巴瘤、低未分化癌和罕見的胃底腺型胃癌。考慮為淋巴瘤或未分化胃癌時,腫瘤浸潤表層,表層胃黏膜結構有破壞傾向,放大觀察一般有明顯的MS和MV改變。胃底腺型胃癌的放大內鏡表現為White Zone結構可見,雖有類似萎縮表現,但可以保存,不被破壞消失。
所以這個病例需首先考慮胃底腺型胃癌,但淋巴瘤、未分化胃癌不能排除。
我們的治療策略是:在胃體病變活檢。胃體上型段0-IIc型病變內鏡診斷明確為早期胃癌表現,暫未活檢。兩側病變行黏膜下注射試驗,抬舉征陽性。
胃體中段取活檢病理:黏膜慢性炎。
所以這個病例需首先考慮胃底腺型胃癌,但淋巴瘤、未分化胃癌不能排除,但病理暫未證實,行診斷性ESD。待ESD完整病理進一步研究。

病理標本

20倍放大

腺體增生,排列紊亂,形狀不規則,異型腺體均位於黏膜層。
40倍放大

100倍放大

200倍放大

400倍放大

核深染,有異型,呈長桿狀或卵圓形,核漿比較高,易見核分裂象。
此處病變病理診斷和內鏡診斷一致。

20倍放大

黏膜表層以下腺體增生,排列紊亂,形狀不規則,浸潤黏膜下層。
40倍放大


黏膜中下層以下正常的胃底腺破壞消失,被的腫瘤細胞代替。

病變區見腫瘤細胞分化較好,病變主要向黏膜下生長。

5號片
20倍放大

黏膜表層以下腺體增生,排列紊亂,形狀不規則,浸潤黏膜下層。
40倍放大

黏膜中下層以下正常的胃底腺破壞消失,被分化較好的腫瘤細胞代替。
100倍放大

病變區見分化較好的腫瘤細胞,病變主要向黏膜下生長。

看到病變下緣切緣陰性,病變浸潤黏膜肌下約1500μm。
病理診斷初步診斷:
胃ESD標本:(胃體上段後壁)黏膜慢性炎伴部分腺體重度異型增生,癌變符合中低分化腺癌,局灶浸潤黏膜下層(最深處距黏膜肌1.5mm)。
備註:黏膜周切緣及基底均陰性。
胃ESD標本:(胃體中段大彎)黏膜慢性炎伴部分腺體重度異型增生、癌變。局灶浸潤黏膜下層(最深處距黏膜肌1.5mm)。
備註:黏膜周切緣及基底均陰性。
內鏡醫生和病理醫生繼續討論,內鏡所見表面腺體結構尚清晰, 胃體中段大彎側病變及胃體上段後壁病變表面腺體保留殘存的正常細胞,黏膜層的胃底腺結構破壞消失,被分化較好的腫瘤細胞代替浸潤,病變從內鏡表現和病理圖片均符合胃底腺型胃癌,如果進一步免疫組化可進一步證實。
病理診斷:病變符合胃底腺型胃癌。
行MDT討論
腫瘤外科專家:惡性腫瘤診斷明確,浸潤深度≥SM2,雖內鏡已完整切除病變,周切緣及基底切緣均陰性,但仍有較大的淋巴結轉移概率。需行胃癌根治術治療。
病理學專家:胃底腺型胃癌屬於低異型度分化胃癌,預後相對較好。
內鏡醫生:胃底腺型胃癌屬於少見腫瘤,缺乏SM2型淋巴結轉移的大數據資料,ESD完整切除,如患者為高齡或體弱,亦可積極隨訪。
討論意見:建議行標準胃癌根治術。
繼續行胃癌根治術,術後病理未見明顯腫瘤證據,淋巴結均陰性。

病理片與內鏡圖片對應:A區:正常胃底腺結構;B區:萎縮表現;C區:正常胃底腺結構破壞,腫瘤浸潤代替。
Tips:
胃底腺型胃癌屬於低異型度分化胃癌,發生於黏膜深層的胃底腺,表面覆蓋正常上皮;小的病變即可出現黏膜下浸潤,細胞增殖活性及脈管侵襲度極低,屬於低度惡性腫瘤,預後較好。好發於高齡者,多位於胃體上部,多見於Hp陰性者。
內鏡下的特點:
1.SMT樣形態;
2.退色調;
3.樹枝狀血管;
4.背景黏膜無萎縮
NBI觀察特點:
1.沒有清晰的邊界 DL;
2.MCE隱窩開口增大;
3.窩間部IP增寬;
4.缺乏異型血管 MV。
八木先生介紹:胃底腺型胃癌的特徵是:癌主要在黏膜中層已深發育,而表層腺窩殘存的傾向很明顯,因此,放大內鏡也不可採用通常的診斷理論,故難以診斷。此類癌的診斷要點是注意觀察正常胃底腺消失後的黏膜表層腺窩上皮的放大內鏡圖觀察像:病變周圍可以觀察到正常無萎縮的胃底腺黏膜放大像(緻密排列的圓形pit),病變邊緣是中度萎縮(橢圓形向溝狀移行變化的pit);病變中央是高度萎縮(管狀或顆粒狀pit)。
病例來源:浙江省腫瘤醫院