9 月 20 日,在第 27 屆國際高血壓學會科學會議(ISH 2018)上,中國高血壓防治指南解讀專場正式召開。與會專家對新版指南的主要內容進行詳細介紹,並發布《2018 年中國高血壓防治指南修訂版(徵求意見稿)》,筆者整理了其中要點,供諸位先睹為快。
診斷評估、分類與分層
診斷性評估的內容包括以下三方面
1. 確立高血壓診斷,確定血壓水準分級;
2. 判斷高血壓的原因,區分原發性繼發性高血壓;
3. 尋找其他心腦血管危臉因素、靶器官損害以及相關臨床情況,從而做出高血壓病因的鑒別診斷和評估患者的心血管疾病風險程度,指導診斷與治療。
診室血壓測量步驟
要求受試者安靜休息至少 5 分鐘後開始測量坐位上臂血圧,上臂應置於心臟水準;
推薦使用經過驗證的上臂式醫用電子血壓計,水銀柱血壓計將逐步被淘汰;
使用標準規格袖帶(氣囊長 22~26cm、寬 12 cm),肥胖者或臂圍大者(>32 cm)應使用大規格氣囊袖帶;
-
首診時測量兩上臂血壓,以血壓讀數較高的一側作為測量的上臂;
測量血壓時,應至少測量 2 次,間隔 1~2 分鐘,若差別 ≤ 5 mmHg,則取 2 次測量的平均值;若差別>5 mmHg,應再次測量,取 3 次測量的平均值;
老年人、糖尿病患者及出現體位性低血壓情況者,應該加測站立位血壓,站立位血在臥位改為站立位後 1 分鐘和 3 分鐘時測量;
在測量血壓的同時,應測定脈率;
評估靶器官損害
在高血壓患者中,評估是否有靶器官損害是高血壓診斷評估的重要內容,特別是檢出無癥狀性亞臨床靶器官損害。
早期檢出並及時治療,亞臨床靶器官損害是可以逆轉的。
提倡因地因人製宜,採用相對簡便、費效比適當、易於推廣的檢查手段,開展亞臨床靶器官損害的篩查和防治。
高血壓分類與分層
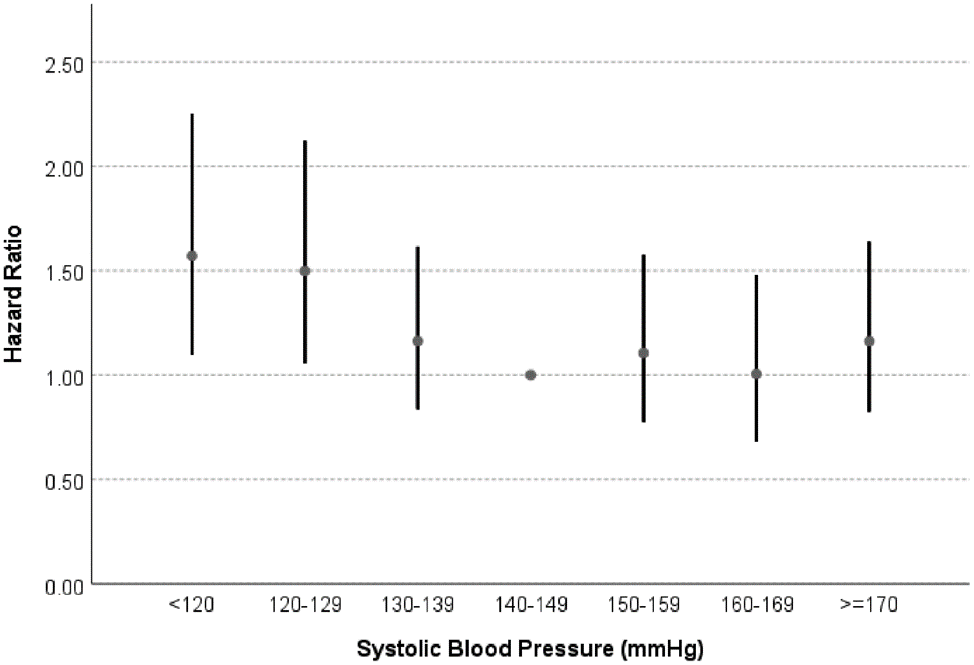
高血壓定義:在末使用降壓藥物的情況下,診室 SBP ≥ 140 mmHg 和(或)DBP ≥ 90mmHg。根據血壓升高水準,將高血壓分為 1 級、2 級和 3 級。
根據血壓水準、心血管危險因素、靶器官損害、臨床併發症和糖尿病進行心血管風險分層,分為低危、中危、高危和很高危 4 個層次。
不同血壓測量方法對應的高血壓診斷標準

影響高血壓患者心血管預後的重要因素

高血壓治療目標
降壓治療策略
降達標的方式:除高血壓急症和亞急症外,對大多數高血壓患者而言,應根據病情,在 4 周內或 12 周內將血壓逐漸降至目標水準(I,C)。
降壓藥物治療的時機:在改善生活方式的基礎上,血壓仍 ≥ 140/90 mmHg 和(或)高於目標血壓的患者應啟動藥物治療(I,A)。
降壓藥物治療的時機
降壓藥物治療的時機取決於心血管風險評估水準,在改善生活方式的基礎上,血壓仍超過 140/90 mmHg 和(或)目標水準的患者應給予藥物治療。
高危和很高危的患者,應及時啟動降壓藥物治療,並對並存的危險因素和合併的臨床疾病進行綜合治療;
中危患者,可觀察數周,評估靶器官損害情況,改善生活方式,如血壓仍不達標,則應開始藥物治療;
低危患者,則可對患者進行 1~3 個月的觀察,密切隨診,儘可能進行診室外血壓監測,評估靶器官損害情兄,改善生活方式,如血壓仍不達標可開始降壓藥物治療。
初診高血壓患者的評估及監測程式

生活方式乾預
生活方式乾預在任何時候對任何高血壓患者(包括正常高值者和需要藥物治療的高血壓患者)都是合理、有效的治療,其目的是降低血圧、控制其他危險因素和臨床情況。
生活方式乾預降低血壓和心血管危險的作用肯定,所有患者都應採用,主要指施包括以下內容
減少鈉鹽攝入,每人每日食鹽攝入量逐步降至<6 g,增加鉀攝入(I,B)
合理膳食,平衡膳食(I,A)
控制體重,使 BMI<24;腰圍:男性<90 cm;女性<85 cm(I,B)
不吸煙,徹底戒煙,避免被動吸煙(I,C)
不飲酒或限制飲酒(I,B)
增加運動,中等強度;每周 4~7 次;每次特續 30~60 分鐘(I,A)
減輕精神壓力,保持心理平衡(Ia,C)
生活方式乾預的意義

藥物治療策略
降壓藥應用的基本原則
常用的五大類降藥物均可作為初始治療用藥,建議根據特殊人群的類型、合併症選擇針對性的藥物,進行個體化治療。
應根據血壓水準和心血管風險選擇初始單葯或聯合治療。
一般患者採用常規劑量;老年人及高齡老年人初始治療時通常應採用較小的有效治療劑量,根據需要,可考慮逐漸增加至足劑量。
優先使用長效降壓藥物,以有效控制 24 小時血壓,更有效預防心腦血管併發症發生。
對血壓 ≥ 160/100 mmHg、高於目標血壓 20/10mmHg 的高危患者,或單葯治療未達標的高血壓患者應進行聯合降壓治療(I,C),包括自由聯合或單片復方製劑。
對血壓 ≥ 140/90 mmHg 的患者,也可起始小劑量聯合治療(I,c)。
常用降壓藥物
常用降壓藥物包括 CCB、ACEI、ARB、利尿劑和 β 受體阻滯劑五類,以及由上述藥物組成的固定配比復方製劑。
本指南建議五大類降壓藥物均可作為初始和維持用藥的選擇。
應根據患者的危險因素、亞臨床靶器官損害以及合併臨床疾病情況,合理使用藥物,優先選擇某類降壓藥物。
α 受體阻滯劑或其他種類降壓藥有時亦可應用於某些高血壓人群。
腎素抑製劑(阿利吉侖)可顯著降低高血壓患者的血壓水準,這類藥物耐受性良好。
降壓藥的聯合應用
聯合應用降壓藥物已成為降壓治療的基本方法。為了達到目標血壓水準,大部分高血壓患者需要使用 2 種或 2 種以上降壓藥物
聯合用藥的適應證:血壓 ≥ 160/100 mmHg 或高於目標血壓 20/10 mmHg 的高危人群,往往初始治療即需要應用 2 種降壓藥物,如血壓超過 140/90 mmHg,也可考慮初始聯合降壓藥物治療。如仍不能達到目標血壓,可在原葯基礎上加量,或可能需要 3 種甚至 4 種以上降壓藥物。
聯合用藥的方法:兩葯聯合時,降壓作用機制應具有互補性,同時具有相加的降壓作用,並可互相抵消或減輕不良反應。
聯合治療方案

單片復方製劑(SPC)是聯合治療的新趨勢
單片復方製(SPC)是常用的一組高血壓聯合治療的藥物。
通常由不同作用機制的兩種或兩種以上的降壓藥組成。
與隨機組方的降壓聯合治療相比,其優點是使用方便,可改善治療的依從性及療效,是聯合治療的新趨勢。
應用時注意其相應組成成分的禁忌證或可能的不良反應。
目前我國上市的新型的單片復方製劑主要包括:ACEI+噻嗪類利尿劑,ARB+噻嗪類利尿劑,二氫吡啶定類 CCB+ARB,二氫吡啶定類 CCB+ACEI,二氫吡啶定類 CCB+β 受體阻滯劑,噻嗪類利尿劑+保鉀利尿劑等。
選擇單葯或聯合降壓治療流程圖

相關危險因素處理
1. 高血壓伴血脂異常的患者,降脂治療建議如下:高血壓伴血脂異常的患者,應在生活方式改變的基礎上,積極降壓治療以及適度降脂治療。對 ASCVD 風險低中危患者,當嚴格實施生活方式乾預 6 個月後,血脂水準不能達到目標值者,則考慮藥物降脂治療。對 ASCVD 風險中危以上的高血壓患者,應立即啟動他汀治療。採用中等強度他汀類治療(I,A),必要時採用聯合降膽固醇藥物治療。
2. 高血壓伴有缺血性心腦血管病的患者,推薦進行抗血小板治療(I,A)。
3. 高血壓合併高血糖的患者,血糖控制目標:HbA1c<7%;空腹血糖 4.4~7.0 mmol/L;餐後 2 小時血糖或高峰值血糖<10.0 mmo/L。容易發生低血糖、病程長、老年人、合併症或併發症多的患者,血糖控制目標可以適當放寬。
4. 易發生房顫的高血壓患者,推薦使用 RAS 抑製藥物(尤其 ARB),以減少房顫的發生(Ⅱa,B),具有血栓栓塞危險因素的房顫患者,應按照現行指南進行抗凝治療(I,A)。
5. 高血壓伴多重危險因素的管理:生活方式乾預是高血壓合併多重危險因素患者心血管疾病預防的基礎;建議高血壓伴同型半胱氨酸升高的患者適當補充新鮮水果,必要時補充葉酸。
老年高血壓
65~79 歲的普通老年人,血壓 ≥ 150/90 mmHg 時推薦開始藥物治療(I,A),≥ 140/90 mmHg 時可考慮藥物治療(Ⅱa,B);≥ 80 歲的老年人,SBP ≥ 160 mmHg 時開始藥物治療(Ⅱa,B)。
65~79 歲的老年人,首先應降至<150/90 mmHg;如能耐受,可進一步降至<140/90 mmHg(Ⅱa,B)。≥ 80 歲的老年人應降至<150/90 mmHg(Ⅱa,B)。
老年高血壓臨床特點
1. 收縮壓增高,脈壓增大:ISH 是老年高血壓最常見的類型,佔老年高血壓 60%~80%,大於 70 歲高血壓人群中,可達 80%~90%。收縮壓增高明顯增加卒中、冠心病和終末腎病的風險。
2. 血壓波動大:高血壓合併體位性血壓變異和餐後低血壓者增多。體位性血壓變異包括直立性低血壓和臥位高血壓,血壓波動大,影響治療效果,可顯著增加發生心血管事件的危險。
3. 血壓晝夜節律異常的發生率高:夜間低血壓或夜間高血壓多見,清晨高血壓也增多。
4. 白大衣高血壓和假性高血壓增多。
5. 常與多種疾病如冠心病、心力衰竭、腦血管疾病、腎功能不全、糖尿病等並存,使治療難度增加。
老年高血壓-降壓目標值
老年高血壓治療的主要目標是 SBP 達標。
共病和衰弱症患者應綜合評估後,個體化確定血壓起始治療水準和治療目標值。
65~79 歲的老年人,第一步應降至<150/90 mmHg;如能耐受,目標血壓<140/90 mmHg。
≥ 80 歲應降至<150/90 mmHg;患者如 SBP<130 mmHg 且耐受良好,可繼續治療而不必回調血壓水準。
雙側頸動脈狹窄程度>75% 時,中樞血流灌注壓下降,降壓過度可能增加腦缺血風險,降壓治療應以避免腦缺血癥狀為原則,宜適當放寬血壓目標值。
衰弱的高齡老年人降壓注意監測血壓,降壓速度不宜過快,降壓水準不宜過低。
老年高血壓藥物應用方法
推薦利尿劑、CCB、ACEI 或 ARB,均可作為初始或聯合藥物治療。
應從小劑量開始,逐漸增加至最大劑量。
無並存疾病的老年高血壓不宜首選 β 受體阻滯劑。
利尿劑可能降低糖耐量,誘發低血鉀、高尿酸和血脂異常,需小劑量使用。
α 受體阻滯劑可用作伴良性攝護腺增生或難治性高血壓患者的輔助用藥,但高齡老年人以及有體位血壓變化的老年人使用時應當注意體位性低血壓。
老年 ISH 的藥物治療
DBP<60 mmHg 的患者如 SBP<150 mmHg,可不用藥物;
如 SBP 為 150~179 mmHg,可用小劑量降壓藥;
如 SBP ≥ 180 mmHg,需用降壓藥,用藥中應密切觀察血壓的變化和不良反應。
妊娠高血壓
對於妊娠高血壓患者,推薦血壓 ≥ 150/100 mmHg 時啟動藥物治療,治療目標為 150/100 mmHg 以下(Ⅱb,C)。
如無蛋白尿及其他靶器官損傷存在,也可考考慮 ≥ 160/110 mmHg 時啟動藥物治療(Ⅰ,C)。
妊娠合併輕度高血壓時,強調非藥物治療,並積極監測血壓.定期複查尿常規等相關檢查。
特殊人群:腦卒中、冠心病、心衰
高血壓伴腦卒中(啟動治療及目標血壓)

高血壓伴冠心病目標血壓

高血壓伴冠心病藥物選擇
穩定心絞痛降壓藥物首選β-阻滯劑或 CCB(Ⅰ,A)

高血壓伴心力衰竭降壓目標
推薦目標:<130/80 mmHg(Ⅰ, C),這一推薦尚缺乏 RCT 證據支持。
高血壓伴 LVH:<140/90 mmHg,耐受者:<130/80 mmHg,有利於心力衰竭的預防。
高血壓伴心力衰竭藥物的選擇

特殊人群:腎臟病等
高血壓伴腎臟病
慢性腎臟病(CKD)患者的降壓目標:無白蛋白尿者為<140/90 mmHg(I,A),有白蛋白尿者為<130/80 mmHg(Ⅱa,B)。
建議 18~60 歲的 CKD 合併高血壓患者在 ≥ 140/90 mmHg 時啟動藥物降壓治療(I,A)。
CKD 合併高血壓患者的初始降壓治療應包括一種 ACEI(Ⅱa)或 ARB(Ⅱ b),單獨或聯合其他降壓藥,但不建議 ACEI 和 ARB 兩葯聯合應用(I,A)。
特殊人群高血壓的處理:高血壓急症和亞急症
高血壓急症的治療:初始階段(1 小時內)血壓控制的目標為平均動脈壓的降低幅度不超過治療前水準的 25%。在隨後的 2~6 小時內將血壓降至較安全水準,一般為 160/100 mmHg 左右。如果可耐受這樣的血壓水準,在以後 24~48 小時,逐步降壓達到正常水準
高血壓亞急症的治庁:在 24~48 小時將血壓緩慢降至 160/100 mmHg,沒有證據說明緊急降壓治療可以改善預後。許多高血壓亞急症患者可通過口服降壓藥控制。
特殊人群高血壓的處理:圍術期高血壓的血壓管理
控制原則:基本原則是保證重要臟器灌注,降低心臟後負荷,維護心功能。術前服用 β 受體阻滯劑和 CCB 可以繼續維持,不建議繼續使用 ACEI 及 ARB。
-
血壓控制的目標:年齡<60 歲的患者血壓應控制<140/90 mmHg;年齡 ≥ 60 歲,如不伴糖尿病、慢性腎病,SBP 應<150 mmHg;高齡患者(>80 歲),SBP 應維持在 140~150mmHg,如伴糖尿病、慢性腎病,血壓控制目標<140/90 mmHg。
?? ?? ?? 95%的人會繼續閱讀: