中國是胃癌大國,全世界近一半的胃癌病人在中國。不管是發病數還是死亡數,胃癌都僅次於肺癌,排在惡性腫瘤第 2 位。
2015年全國有 67.9 萬 人新患胃癌,因胃癌死亡人數則達到 49.8 萬,分別佔癌症總人數的 16% 和 18%。
那麼面對來勢洶洶的胃癌,我們到底可以做些什麼?
胃癌可以預防嗎?
正常的胃黏膜細胞按照一定的規律生長、分化、衰老和更新。在這過程之中受到某些因素強烈的或持久的作用,就可能發生質變,其形態和遺傳規律也發生變化,即為胃癌細胞。
胃癌可以由胃黏膜的柱狀上皮發生,也可來自化生的腸上皮,即所謂瀰漫型胃癌和腸型胃癌。
1、瀰漫型胃癌
少部分胃癌的發生和基因突變有關,稱之為瀰漫型胃癌。這種胃癌一般都來勢洶洶,毫無徵兆,預後也不太好。
有資料顯示:平均發病年齡33歲,平均存活8.3個月。很多新聞報導中看到的年紀輕輕就患上胃癌的人,基本都是這種瀰漫型胃癌。
基本上說,這是運氣不好,主要與基因有關,當然,不良的生活習慣,會加速它的到來。


但是這種類型發病率很低,而且並非都會遺傳,有胃癌家族史的人一方面要認識到自己雖然可能因遺傳而患上胃癌,但並不意味著一定會得胃癌,應避免不必要的恐懼;另一方面要更加註意防癌,爭取做到早發現、早診斷和早治療。
2、腸型胃癌
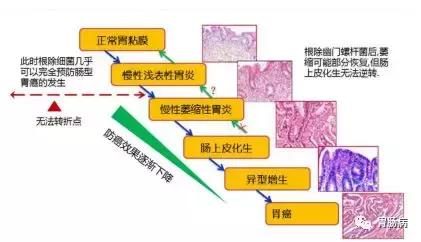
腸型胃癌的發生:從慢性非萎縮性胃炎開始,經歷萎縮性胃炎、腸上皮化生、異型增生(上皮內瘤變),最終發展為腸型胃癌。
這個過程看似簡單,但並不是一蹴而就的,其中的內部、外部因素很多都是可控的,比如幽門螺旋桿菌感染、不良飲食習慣、精神因素、癌前疾病和癌前病變等等。
既然是可以預防的,我們該怎麼做呢?
第一步:非萎縮性胃炎(也叫淺表性胃炎)
雖然它是胃癌發生的第一步,但單純的非萎縮性胃炎,並不會增加胃癌風險。因此,即便被診斷非萎縮性胃炎,也不用太擔心。


如果同時有胃癌家族史、生活在胃癌高發區、胃潰瘍等胃癌危險因素:① 需要進行幽門螺桿菌根除治療;② 注意多吃新鮮蔬果、少吃醃製熏烤及高鹽食物;③控制體重;④不吸煙。
第二步:萎縮性胃炎
從萎縮性胃炎開始,就被叫做胃癌「癌前病變」了。如果診斷了萎縮性胃炎:必須進行幽門螺桿菌根除治療,定期複查。
第三步:腸上皮化生
腸上皮化生分為完全型和不完全型腸上皮化生兩種,其中不完全型化生更接近胃癌。因此,當不完全型化生出現時,密切進行胃鏡監測就很重要。
第四步:異型增生(也叫上皮內瘤變或者不典型增生)
它分為低級別異型增生和高級別異型增生。其中低級別最終進展為癌的概率為 0~23%,高級別的則為 60~85%,因此:低級別:繼續嚴密進行胃鏡監測並對症治療。高級別:需要立即進行預防性胃鏡下治療或手術乾預。
胃癌,就是最後一步了,如果前面的預防工作做好了,大部分人都不會走到這一步。即使已經癌變,如果是早期癌,5年生存率也大於90%。


如果不知道自己在哪一步,怎麼辦?
為了最大限度降低胃癌對我們的影響,有這麼幾點要注意:
1、基因檢測
如果家裡有不少於 2 個人患有胃癌,且其中最少有 1 個人確診為瀰漫型胃癌;或者家裡有 1 個人在 40 歲以前就確診瀰漫型胃癌。推薦進行 CDH1 基因檢測,如確認突變存在,可以進行預防性胃切除,預防瀰漫型胃癌。
2、根除幽門螺桿菌


幽門螺桿菌目前已經明確與胃炎、潰瘍、胃癌關係密切;及時根除幽門螺旋桿菌能降低39%的患癌幾率。
常用C13、C14呼氣試驗,簡單快捷準確,如果患有癌前疾病、癌前病變或有家族史,具體是否要根除治療,還要讓專科醫生來判斷。
3、高危人群篩查
根據2014長沙共識,胃癌高危人群的定義如下:
① 年齡40歲以上,性別不限 ② 胃癌高發地區③ Hp感染者 ④ 胃癌患者一級親屬 ⑤ 存在胃癌其他高危因素 ⑥ 前疾病者:萎縮性胃炎、胃潰瘍、胃息肉、殘胃、肥厚性胃炎、惡性貧血。
符合第①條及第②~⑥條中任何一條,即可作為胃癌的篩查對象。篩查包括胃泌素G17、胃蛋白酶原I,II、胃蛋白酶原比值、胃鏡、基因檢測等。
其中胃鏡為金標準,目前臨床上大都開展了無痛胃鏡和,有的醫院還有超細內鏡和膠囊內鏡。
4、吃的健康


不吃或少吃煎炸、煙熏、火烤、醃製或霉變的食物,因為這類食品會含有一些致癌物質,暴飲暴食,對胃是一個損傷性的刺激,也與胃癌的發生有一定的關係。