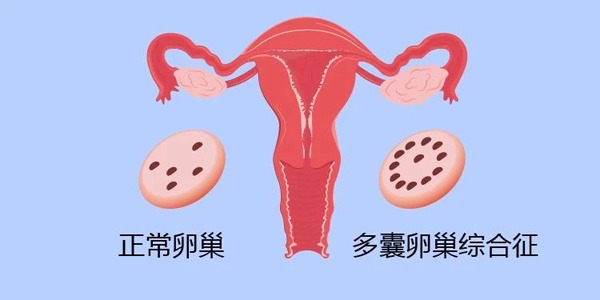
不孕症中約25-30%的患者是由於排卵障礙引起。排卵障礙包括卵巢早衰(POF)、多囊卵巢綜合征(PCOS)、先天性性腺發育不良(GD)、卵巢抵抗綜合征(ROS)、黃素化卵泡不破裂綜合征(LUFS)和高泌乳素血征等病症,而臨床上以持續性無排卵的情況最多。女性的排卵受中樞下丘腦-垂體-卵巢性軸的任何一個環節的病變和功能異常影響,卵巢中沒有足夠的卵泡產生、卵子消耗過快、卵泡不能生長和成熟、卵子不能排出、黃體功能不足等各種病理情況,都可發生排卵障礙的不孕。
為此,我們邀請了大連大學附屬新華醫院——趙蓮茹主任,跟大家講解排卵障礙與不孕。
醫生簡介


趙蓮茹
大連大學附屬新華醫院 婦科主任醫師
畢業於哈爾濱醫科大學醫療系。日本留學歸國人員,引進日本先進技術,享受國務院特殊津貼。從事婦產科臨床工作40餘年,多次國內外進修,勝任婦產科的全部工作,可診治婦產科全部疾病,特別是對婦科腫瘤、內分泌、性病、不孕症、子宮內膜異位症,女性尿失禁、子宮及陰道脫垂等疑難雜症。獲省及市科技進步獎10項、省衛生系統歸國人員科技進步獎1項,省醫療新技術應用獎9項。撰寫論文50餘篇,參編著作3部。
● 47期微課堂「排卵障礙導致的不孕,還能治癒嗎?」的重點內容,由於本期課程內容較長,大家可點擊「閱讀原文」進入直播間收聽。
不孕的原因
不孕的原因多種多樣,一般認為:單純女方原因約佔50%,單純男方原因約佔30%,男女雙方的原因約佔20%。女性不孕中多種原因:如生殖器發育異常、子宮內膜發育不良、內膜息肉、子宮肌瘤、卵巢囊腫、子宮內膜異位症、盆腔粘連、輸卵管問題、染色體異常、免疫遺傳問題,血栓病凝血問題、內分泌因素,甲狀腺問題等等,其中有相當一部分是排卵障礙,排卵障礙或稀發排卵約佔女性不孕的25--30%(其中包括較多見多囊卵巢綜合症)。
什麼是排卵障礙


成熟卵子自卵泡逸出(卵母細胞及包繞它的卵丘顆粒細胞一起排出)的過程,稱為排卵。此過程極其複雜, 正常的排卵需要完整的下丘腦-垂體-卵巢性腺軸的正常功能,其中任何一個環節的功能失調,或器質性病變,都可以造成暫時或長期的卵巢功能障礙,導致排卵異常。
排卵障礙可導致—不孕症、月經病、代謝病、癌症
排卵是卵巢的主要任務,排卵是生育的最基本要求,排卵障礙不排卵就沒有卵子去和精子結合,怎麼能談得上受孕。因此,排卵障礙必然導致不孕,排卵障礙是女性不孕症的主要原因之一,約佔25-30%。排卵障礙除引起不孕外,會導致性激素的代謝發生紊亂引起月經失調、(月經病),多毛、肥胖、糖尿病等癥狀(代謝病)。另外,如果長期不排卵,性激素代謝紊亂,子宮內膜過度增生而無周期性孕激素的對抗作用,易發生子宮內膜癌及乳腺癌(癌症)。所以對排卵障礙者應給予足夠的重視,進行積極的檢查和治療。
排卵障礙病因
排卵障礙與先天性發育缺陷,中樞神經、下丘腦-垂體-卵巢性腺軸功能不正常等有關。其原因包括:
1、中樞性:中樞神經系統性無排卵;下丘腦性無排卵;垂體性無排卵(垂體衰竭、高泌乳素血症),過度減肥、神經性厭食症過度消瘦排卵障礙也屬中樞性;
2、卵巢性無排卵;卵巢早衰;多囊卵巢綜合征;卵泡黃素化不破裂綜合征;
3、其他:性腺軸以外的其他內分泌系統包括甲狀腺、腎上腺功能的排卵功能障礙及全身性的疾病、重度的營養不良等造成的排卵功能障礙。
排卵障礙的臨床表現-月經失調及不孕
1.無排卵型功能失調性子宮出血
完全無規律的子宮出血。青春期女性最多見。出血間隔時間可長可短,可從幾天到數月,甚至1年以上。出血持續時間亦可長可短,常在生活上某些事件如考試、比賽、劇烈運動等後發生。出血量少時僅點滴出血,多時可有大血塊,出現嚴重貧血,貧血時可伴有頭暈、頭昏、無力、食慾缺乏、失眠、多夢等。長期出血時因盆腔充血而下腹墜脹,乳房受雌激素影響而脹痛,亦可出現面部與四肢水腫。無排卵的月經或出血前不伴有痛經。
體格檢查一般無特殊體征,少數患者可有多毛,提示可能為多囊卵巢綜合征(但不能確診)。盆腔檢查均屬正常範圍,偶可有單側或雙側卵巢囊性增大。
2.閉經
女孩18歲尚無月經,稱為原發閉經,曾有月經而停經6個月經周期以上者,稱為繼發閉經。
3.不孕
是指正常性生活並未採取避孕措施12個月後未妊娠。排卵障礙或稀發排卵約佔女性不孕因素的30%。
如何確定排卵障礙
檢查一:
1.一般檢查
月經周期在26~36天,常提示有排卵,但對於不孕的女性,尚須客觀的檢查明確是否有排卵。而對於存在異常子宮出血、月經稀發或閉經的患者,肯定有排卵障礙,通常並不須做具體的檢查來明確無排卵的診斷。
2.基礎體溫測定(BBT)
排卵後產生孕激素可使基礎體溫上升,典型的黃體期體溫上升0.3℃~0.5℃,並可維持12~14天,形成雙相體溫,說明一般有排卵,若體溫在周期後半期無上升則為單相,提示無排卵。當然偶有例外,如卵泡未破而已有黃素化時,雖無排卵但有體溫的上升。


(棒米基礎體溫計:無排卵曲線)
3.血清孕激素測定
下次月經開始前一周測定血清孕激素水準可以可靠客觀地反映是否排卵,若孕激素≥3ng/ml提示有排卵。
4、尿LH監測(排卵試紙)
檢查二:
1.陰道超音波排卵檢測
陰道超音波可以檢測出直徑4mm的卵泡,月經周期第5~7天可檢測出一組小卵泡,8~12天發展出優勢卵泡,通常只有一個,以後每日以2~3mm速度增大,發育成直徑17~18mm的成熟卵泡。在卵泡排出後,觀察到原優勢卵泡消失或卵泡壁塌陷,可能伴有少量盆腔積液。如果≥2個周期沒有優勢卵泡、優勢卵泡直徑<17-18mm、成熟卵泡不破裂等徵象持續發生,可考慮為排卵障礙。
2、宮頸粘液的檢查
女性在月經後半期仍然可以檢測出羊齒狀的植物精狀物,表明沒有排卵現象。
3、子宮內膜活檢
子宮內膜活檢為分泌期子宮內膜提示有排卵, 增殖期子宮內膜提示無排卵。臨床上除非懷疑有子宮內膜腫瘤或子宮內膜炎,否則不建議行子宮內膜活檢術。
判斷是否排卵的方法
1、是否有規律的月經周期
2、基礎體溫測定
3、黃體期孕激素測定
4、尿LH監測
5、陰道超音波監測
6、宮頸粘液的檢查
7、子宮內膜活檢
排卵障礙診斷
從以下幾個方面進行診斷:
1、病史
不孕和月經改變的病史對診斷很有幫助。月經周期少於21天、不規則陰道流血、月經稀發,閉經均提示排卵障礙。
2、體格檢查
需要做全面的體格檢查。注意體型、體態、是否肥胖、第二性徵發育情況;有無高雄激素的表現,如痤瘡、多毛、溢乳。婦科檢查應注意陰毛分布的形態和密度、陰蒂有無肥大、有無外生殖器和子宮畸形、子宮發育情況、卵巢有無增大或腫瘤、有無生殖道或盆腔炎症。
3、下丘腦-垂體-卵巢性腺軸機能相關的內分泌功能檢查
1)女性激素六項:測定雌二醇(E2)、孕酮(P)、卵泡刺激素(FSH)、黃體生成素(LH)、睾酮(T)、催乳素(PRL)六項。(於月經周期第2、3天採血—);
2)孕激素,雌、孕激素實驗用於閉經的診斷;
3)克羅米芬試驗 FSH,HMG,HCG,GnRH興奮試驗等。
排卵障礙治療
1.無排卵型功能失調性子宮出血
女性朋友一定要注意自己的月經周期,如果縮短或者推遲都要引起重視。正常女性的排卵周期為25-35天,如果女性的月經周期經常推遲,有的甚至幾個月一次,或者一個月好幾次,都要到醫院去檢查。
治療方案應根據患者年齡、病程、血紅蛋白水準、隨診條件等因素全面考慮。總的原則:出血階段應迅速、有效地止血和糾正貧血。止血後應儘可能明確病因,並進行針對性治療,選擇合適方案控制月經周期或誘導排卵,預防複發及遠期併發症。
藥物治療是一線治療方法。青春期和育齡期患者以止血、調整周期、促排卵為主進行治療。絕經過渡期患者以止血、調整周期、減少經量、防止子宮內膜病變為治療原則。


(1)止血
①雌孕激素聯合用藥:出血量不多時,可於月經第1天口服複發低劑量避孕藥共21天,停葯7天,共28天為一周期;急性大出血,病情穩定時,可用復方口服避孕藥,止血後每3天遞減1/3量至每日維持量,共21天停葯。
②雌激素:適用於青春期急性大量出血,止血後每3天遞減1/3量至每日維持量,也可用苯甲酸雌二醇,出血停止後3天開始減量,通常每3天以1/3量遞減,從血止日期算起第21天停葯。
③孕激素:黃體酮每日肌內注射,用藥5天;地屈孕酮,用藥10天;安宮黃體酮:用藥10天。
(2)調整月經周期
①人工周期:補佳樂,於出血第5日期,每晚一次,連服21天,至服藥第11日,每日加用黃體酮注射液肌內注射,兩葯同時用完,停葯3-7日出血,於出血第5天重複用藥,聯繫使用3個周期。
②雌、孕激素聯合法:於止血周期撤退性出血第5日起用復方口服避孕藥,連服21天后撤退出血,連續3個周期為1個療程。
③後半周期療法:於止血後第15~16天服用甲羥孕酮,連服10天。3個周期為一個療程。
(3)促進排卵 適用於有生育要求的患者
①氯米芬:於出血第5日起,連續5天,若排卵失敗,可重複用藥。
②絨促性素:與其他促排卵葯聯用,超音波檢測卵泡發育接近成熟時,肌內注射以誘發排卵。
2.因排卵障礙導致的閉經的治療
主要包括:
①人工周期療法,用法同前。
②單純孕激素治療,用法同後半周期療法。
因排卵障礙導致的不孕 :
①排卵障礙病變在下丘腦,應脈衝式給予GnRH誘導排卵;病變在垂體:應給予含有LH的促性腺激素誘導排卵。
②排卵障礙病因在卵巢:氯米芬、來曲唑;二甲雙胍口服、卵巢打孔。
③其他原因引起的排卵障礙:專科治療基礎疾病,如高催乳素血症、甲狀腺疾病、腎上腺疾病,扔無排卵,可用促排卵藥物誘導排卵。
排卵障礙必然導致不孕,多見於內分泌疾病,應詳查內分泌水準,明確不排卵的原因,不建議盲目使用促排卵藥物.以免引發卵巢過度激發或流產。排卵障礙性不孕的治療方法如下:
1、監測排卵:了解卵泡發育、生長情況。臨床常用LH試紙、基礎體溫測定、超音波監測排卵。其中LH試紙、基礎體溫測定,可以在家中自行檢測。超音波監測排卵,需要到醫院連續動態監測卵泡情況.卵泡生長18-20mm,子宮內膜8-14mm,有受孕可能,是最為準確的監測排卵方法,能夠全程監測卵泡的發育情況,以及排卵時間、排卵時卵泡大小、內膜情況;
2、指導同房:在超音波監測排卵基礎上指導同房3-6個月,會提高妊娠幾率;
3、促排卵治療:使用藥物促使卵泡長大、成熟並且排出。臨床上常用的促排卵藥物,如克羅米芬、來曲唑、FSH,還有HMG等;
4、試管嬰兒:如患者門診治療、人工授精、誘導排卵均無效,需做試管嬰兒,用大劑量藥物使患者排出10-20個卵子,進行體外胚胎培養,然後放入子宮。
卵巢早衰的患者,首先建議去正規醫院進行檢查,然後按照醫生給的治療方案進行治療。
排卵障礙治療
一、未破裂卵泡黃素化綜合症
是指卵泡成熟但不破裂,卵細胞未排出而原位黃素化,形成黃體並分泌孕激素,體效應器官發生一系列類似排卵周期的改變。臨床以月經周期正常,有類似排卵表現但持續不孕為主要特徵。是無排卵性月經的一種特殊類型,也是引起的不孕的重要原因之一。命名為LUFS。
治療方法:
因人而異,往往以誘發排卵為主,最常用的方法是補充激素,如果用了促排卵葯後,反覆幾個月還是發生卵泡不破裂,就可能需要做試管嬰兒。LUFS的發病原因尚不十分明了。多數認為與中樞調節紊亂、局部障礙及精神、心理等因素有關。中醫尚無相應病名,多歸屬為「不孕症」範疇。


二、多囊卵巢綜合症
多囊卵巢綜合征(PCOS)是生育年齡婦女常見的一種複雜的內分泌及代謝異常的疾病,生殖軸障礙以排卵障礙(稀發排卵或無排卵)和高雄激素血症(婦女體內男性激素產生過剩)為特徵,主要臨床表現為月經周期不規律、不孕、多毛或痤瘡,歸納為閉經、多毛、肥胖及不孕四大病症,呈家族群居現象,家族性排卵功能障礙和卵巢多囊樣改變、家族性高雄激素血症和(或)高胰島素血症。該病與遺傳有關。胰島素促進卵巢雄激素生成作用亦受遺傳因素或遺傳易感性影響。稀發排卵、高雄激素血症和卵巢多囊樣改變的家族成員中女性發生高胰島素血症,與基因有關。藥物治療已取代手術治療作為一線治療方法,治療的目的主要與患者的生育要求相關。
治療方式:
1、改善生活方式,增加鍛煉且控制體重,過胖和過瘦都會影響到內分泌系統的正常運行養成良好的習慣,不要經常熬夜,不要過多的飲用咖啡和濃茶,避免攝入太多的高熱量食物。少食油炸煎炒、辛辣品,避免勞累及情緒波動,戒煙戒酒。注意個人衛生,提高免疫力。
2、口服短效避孕藥(達英-35)調整月經周期和抗高雄激素治療。對無生育要求著應用孕激素定期子宮內膜撤退,保護子宮內膜。
3、對於有生育要求者可用氯米芬、來曲唑、促性腺激素、促性腺激素釋放激素等進行促排卵治療。
4、胰島素增敏劑(二甲雙胍)應用治療高胰島素血症、胰島素抵抗。
5、手術治療
1)雙側卵巢楔形切除術。
2)卵巢打孔 術後妊娠率60%~70%。
6、輔助生育技術(試管嬰兒)。
三、高泌乳素血症
高泌乳素血症(hyperprolactinemia)又稱高催乳素血症,是一類由多種原因引起的、以血清泌乳素升高及其相關臨床表現為主的、下丘腦-垂體軸生殖內分泌紊亂綜合征,是臨床上常見的、可累及生殖、內分泌和神經系統的一類疾病。
在生理情況下,泌乳素的調控以抑製性調節佔優勢。任何干擾下丘腦多巴胺合成與向垂體輸送以及多巴胺與其受體作用的因素均可減弱抑製性調節,而引起高泌乳素血症。常見病因可歸納為生理性、病理性、藥理性和特發性四類。
閉經、泌乳、月經頻發、不孕、性功能減退等。
治療原則:
藥物治療以麥角鹼衍生物溴隱亭為主,必要時手術治療及放療。
四、卵巢早衰
是指卵巢功能衰竭所導致的40歲之前即閉經的現象。特點是原發或繼發閉經伴隨血促性腺激素水準升高和雌激素水準降低,並伴有不同程度的一系列低雌激素癥狀如:潮熱多汗、面部潮紅、性慾低下等。
可導致月經周期紊亂,閉經、不孕、萎縮性陰道尿道炎等,造成較大心理負擔。
早衰不能排卵,不能生孩子生育需贈卵。
原因是多方面的,如遺傳因素、自身免疫性因素、某些病毒的感染,還有特殊的一些生活習慣,長期的精神緊張、心理壓力過大或者營養不良(過度減肥)等,也可能是導致卵巢功能早衰的誘因。
治療方式:
目前卵巢早衰也是婦科內分泌疑難雜症之一,治療比較困難。治療後,癥狀可緩解。就是使用雌孕激素進行序貫周期療法,讓患者能有正常的月經周期。但仍不能排卵不能懷孕。
●
●
●
●
●
- End -