不想錯過界哥的推送?
並點擊右上角「···」目錄,選擇「設為星標」


重視這些癥狀,及時防治!
文丨王伯軍 寧波大學醫學院附屬醫院
來源丨王伯軍大夫談消化
我國是食管癌的高發區,目前普遍認為慢性食管炎、Barrett食管、食管裂孔疝、食管潰瘍、食管憩室、食管乳頭狀瘤、食管息肉、食管白斑、賁門失弛緩症、食管瘢痕性狹窄是食管癌的癌前疾病,及時防治這些疾病,對防治食管癌有十分重要意義。
01
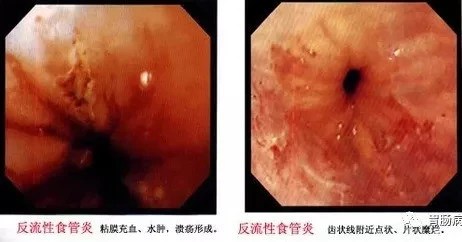
慢性食管炎
慢性食管炎分為兩種:
1. 慢性非特異性炎症:長期煙酒、過熱食物、粗糙食物等刺激和維生素缺乏而引起。
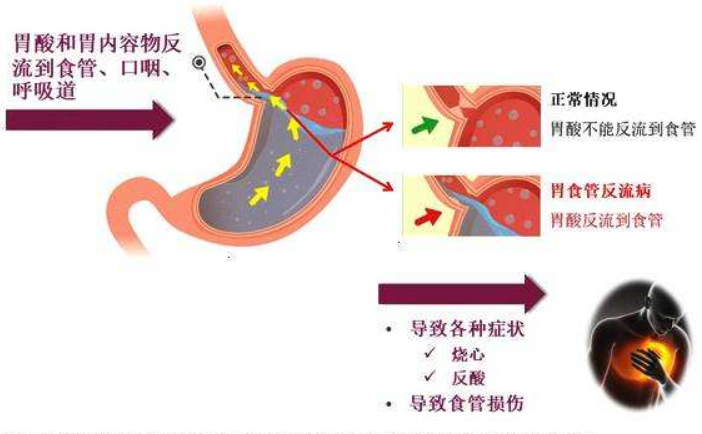
2. 反流性食管炎:由胃、十二指腸內容物反流入食管引起的。
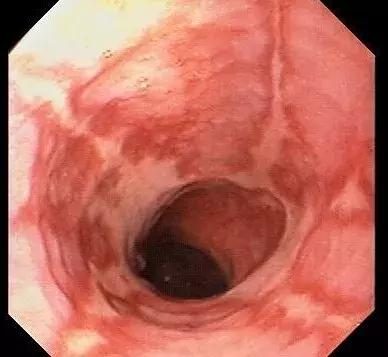
由於食管粘膜長期受到損害而發生慢性炎症,食管粘膜充血水腫、糜爛、灰白、粗糙、顆粒樣變。大多發在食管中下段,以下段為主。多見於中老年人群,是中、老年人必須重視的常見病之一。主要癥狀為燒心、胸骨後疼痛。
研究發現,在食管癌高發區伊朗北部和中國林縣人群中,慢性食管炎發病率特別高,且食管炎的發病率年齡較食管癌早10年,多數食管癌患者常伴有慢性食管炎。目前公認,慢性食管炎與食管癌有關。
對於慢性食管炎患者,應在祛除病因的情況下,應用抑酸劑和粘膜保護劑進行治療。
02
Barrett食管
Barrett食管是食管下段粘膜的鱗狀上皮被柱狀上皮所取代的一種現象,由正常的淡紅色變成桔紅色的粘膜。胃鏡下有三種形態:島型、舌型、環型。
通常認為,環型Barrett食管可能是由反流性食管炎發展而來,但島型、舌型的病因至今尚不清楚,可能與先天因素有關。
Barrett食管本身並無癥狀,患者的癥狀主要由胃食管反流及其伴隨的病變引起。主要是反酸、燒心、胸骨後疼痛或上腹痛。
目前公認Barrett食管是食管腺癌的癌前疾病。研究發現其腺癌發生率為5%~20%,是一般人群的30~125倍。但島型、舌型Barrett食管不易癌變!環形Barrett食管容易癌變,病變長度越長癌變幾率越高!
對環型Barrett食管、病變長度>1cm者,應加強胃鏡隨訪。但對島型、舌型患者,無需胃鏡隨訪。
對伴有輕度異型增生者,第1年應每6個月接受1次內鏡複查,如果異型增生沒有進展,以後每年內鏡複查1次。對重度異型增生的Barrett食管首選內鏡下粘膜切除或手術治療。
03
食管裂孔疝
胸腔與腹腔之間有一個分隔,叫橫膈,其上有一個孔,叫食管裂孔,食管通過這個孔與胃連接,當食管裂孔擴大時,胃的一部分就會通過這個孔進入到胸腔內,這就是食管裂孔疝。其主要原因是食管發育不全、食管裂孔部位結構削弱。
食管裂孔疝是胃食管反流病的重要因素,其癥狀就是胃食管反流病的癥狀,主要是燒心、反酸、反胃。若疝入胸腔的胃較多時,患者進入食後胃部鼓脹可壓迫周圍心肺、縱隔,可產生氣急、心悸、咳嗽、發紺等癥狀。
由於經常反酸,酸對食管粘膜的慢性損傷,容易誘發食管癌,食管裂孔疝是目前公認的食管癌的癌前疾病。食管裂孔疝並發食管癌的比率在0.32%~10%不等。
文獻報導食管裂孔疝中反流食管炎的合併率為24%~64%,反流性食管炎中食管裂孔疝的合併率為32%~52%。近年有學者報告Barrett 食管常伴有食管裂孔疝,Barrett食管的患病率在食管裂孔疝患者中明顯增高,伴有食管裂孔疝的Barrett食管其Barrett上皮較長。
食管裂孔疝,由於解剖結構已發生改變,目前沒有藥物能糾正食管裂孔疝,大多數主張藥物控制其癥狀,並修復食管、賁門炎症,以防止其發生併發症。癥狀嚴重者外科或胃鏡下手術治療,但手術後發復率較高。
04
食管潰瘍
食管潰瘍是由不同病因引起的、深達食管粘膜下層直至肌層的炎性壞死性病變。
大多由反流性食管炎、藥物引起,如氯化鉀片、多西環素、非甾體類抗炎葯等等,尤其乾吞藥物更容易發生。在食管異位胃粘膜上發生的潰瘍可類似於胃潰瘍。其它少見的還有食管結核、白塞氏病、克隆恩病等。
主要表現胸骨後及上腹部疼痛、噁心、咽下困難等,疼痛常發生於進食時,可放射至肩胛區、左胸部,或頸部,可並發出血、穿孔、狹窄等,因食管壁薄、粘膜下血管豐富出血、穿孔風險較胃、十二指腸潰瘍更高。
慢性食管潰瘍久治不愈可發生癌變。治療主要針對病因,並用質子泵抑製劑抑及粘膜保護治療。
05
食管憩室
食管憩室是指食管壁的一層或全層局限性膨出,形成與食管腔相通的覆蓋有上皮的盲袋。
三個好發部位:
①咽食管憩室,發生在咽與食管交界處;
②支氣管旁憩室,發生在食管中段;
③膈上憩室,發生在食管下段的膈上部。
大多無癥狀,口小底大的憩室容易發生食物瀦留,具大憩室食物瀦留後可壓迫周圍組織產生相應癥狀。憩室內瀦留的食物腐敗,可發生惡臭味,並致粘膜炎症水腫,引起咽下困難、吞咽疼痛。咽食管憩室可反流引起肺炎。
食管憩室癌變主要是由於憩室部食物排空減慢,殘留食物的刺激,使憩室內或憩室口發生慢性炎症、潰瘍,長期慢性炎症而發生癌變。
無癥狀者不需要治療,癥狀嚴重者需手術治療。
06
食管息肉
食管息肉是起源於食管粘膜上皮的贅生物,病因不明,可能與慢性炎症有關,比較少見,大多因胃部不適做胃鏡時偶爾發現。
臨床上多無明顯癥狀,生長緩慢,大的息肉可發生潰瘍、出血、堵塞食管腔或發生惡變。
食管息肉一經確診,即應切除,大多數可在胃鏡下經高頻、雷射、微波治療而切除,內鏡下不能切除者需外科手術局部切除。
07
食管乳頭狀瘤
食管乳頭狀瘤為食管鱗狀上皮的息肉樣良性腫瘤,較食管息肉多見,大多發生於中老年人,病因不明,可能與粘膜損傷、人類乳頭狀病毒(HPV)感染、遺傳因素等有關。
臨床表現無特異性,以上腹部癥狀居多,如胸骨後痛、吞咽困難、胃灼熱感等。
因食管乳頭狀瘤有惡變可能,為食管癌的癌前疾病,應積極治療。大多數乳頭狀瘤比較小,可在胃鏡下切除,腫瘤較大者需外科局部切除,常可完全治癒。
08
食管粘膜白斑
食管粘膜角化過度,出現白色斑塊狀變化,稱為食管粘膜白斑。病理上可發生角化不良和不典型增生改變,屬癌前病變,有報導其惡變率為5%。
食管粘膜白斑多見於40歲以上男性,主要是局部刺激(如吸煙、飲酒和刺激性食物等)和某種營養物質缺乏引起。一般無明顯自覺癥狀,後期白斑對於熱和刺激性食物特別敏感。
食管白斑一般不需特殊治療,但應祛除病因,包括戒除煙、酒、酸、辣等嗜好。
大多呈良性經過,預後良好。但要定期複查胃鏡,發現白斑迅速擴大、表面粗糙、增厚、皸裂、破潰、硬結時,可出現胸骨後疼痛,應取活檢排除癌變。病變擴大者,尤其發生異型增生者,可在內鏡下行局部切除或電灼治療。
09
賁門失弛緩症
賁門失弛緩症是食管下端括約肌弛緩不全,食物無法順利通過而滯留,食管張力、蠕動減低,食管擴張。主要原因是食管賁門部的神經肌肉功能障礙。
本病比較少見,臨床表現為吞咽困難、胸骨後疼痛、食物反流、吸入性肺炎等。
由於食物長期瀦留在食管內,可發生慢性炎症而惡變。據報導賁門失弛緩症可以並發食管癌或賁門癌,發生率為2%~15%,尤其病程超過10年者。
本病確診依賴X線食管吞鋇檢查,食管擴張,食管蠕動減弱,食管末端狹窄呈鳥嘴狀,狹窄部黏膜光滑,是賁門失遲緩症患者的典型表現。食管測壓有助診斷。胃鏡檢查排除其它疾病,尤其食管癌。
該病藥物治療、擴張、局部注射肉毒桿菌毒素等效果都不好。近幾年採用經口內鏡下肌切開術(POEM)取得較好效果。POEM手術,在內鏡下行賁門環形肌層切開,最大限度地恢復食管生理功能並減少手術併發症,術後早期即可進食,95%的患者術後吞咽困難得到緩解,且反流性食管炎發生率低,該手術安全、可靠。
10
食管瘢性狹窄指各種原因造成食管瘢痕組織形成,導致食管腔狹窄,食物通過困難。
常見病因是內鏡下大範圍食管粘膜剝離術後、外科手術後狹窄。嚴重反流性食管炎、食管潰瘍癒合後疤痕,其它還有食管創傷、吞服強鹼或強酸後食管化學性灼傷癒合後疤痕。
食管狹窄,食物長期瀦留,可發生慢性炎症而惡變。
可在胃鏡下治療,擴張、疤痕切開、置入支架等,必要時在內鏡下治療的同時可使用糖皮質激素以減少疤痕形成。
TAG: |