1、胃食管反流病包括哪幾種病?

胃食管反流病分為三種類型:非糜爛性胃食管反流病、反流性食管炎和Barrett食管。
2、胃食管反流病的發病機制是什麼?
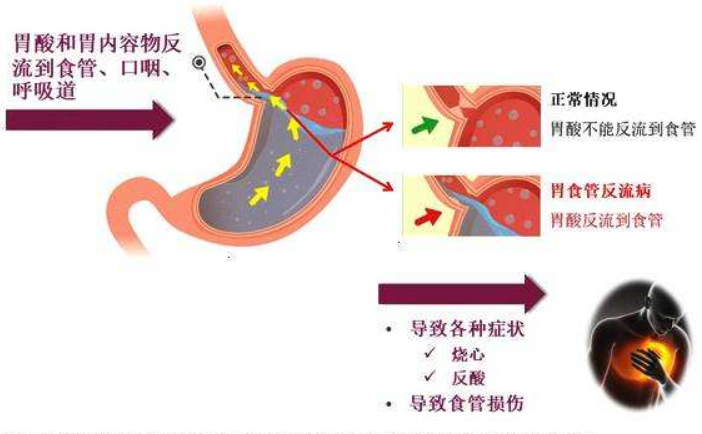
目前認為胃食管反流病是由多種因素造成的消化道動力障礙性疾病。其主要發病機制是抗反流防禦機制減弱和反流物對食管粘膜攻擊作用的結果:
一)食管抗反流防禦機制減弱,包括:抗反流屏障,食管對反流物的清除及粘膜對反流作用的抵抗力。
二)反流物的對食管粘膜的攻擊作用。在食管抗反流防禦機制下降的基礎上,反流物刺激和損害食管粘膜,受損程度與反流物的質和量有關,也與反流物與粘膜的接觸時間、部位有關。
3、何謂食管下括約肌(LES),其與胃食管反流病關係如何?
多年來,食管下括約肌的結構、解剖部位一直存在爭論,目前多數專家學者認為,食管下括約肌是指食管末端約3-4cm長的環行肌束,由食管下段平滑肌的環形纖維增厚而成,正常人靜息時壓力為10-30mmHg(該值可因食管測壓方法、設備等不同而有所差別),為一高壓帶,防止胃內容物反流入食管。LES部位的功能異常、結構破壞時可使LES壓下降,引起胃食管反流而發病。
4、為什麼胃食管反流病會引起胸痛?
胃食管反流病引起胸痛的確切機制仍不清楚,考慮與多個因素有關,食管壁上存在化學、機械和溫度感受器等,當食管壁受到機械牽張、酸鹼、溫度等刺激時,可產生疼痛;當食管壁缺血時亦可發生疼痛;近年來發現患者食管高敏感性可能是胃食管反流病引起胸痛的重要機制之一。
5、為什麼胃食管反流病會引起哮喘、肺炎等肺部癥狀?
(呼吸道和食道是連通的,咳嗽會嗆入呼吸道)
胃食管反流病引起肺部表現,可能的發病機制為:
將胃內容物吸入肺組織,或者未被吸入肺內,反流使食管到肺的迷走神經弧被激活,致使氣管痙攣、哮喘發作和或肺部感染。
有資料表明,34%-89%的哮喘存在胃食管反流病,40%的哮喘有返返流性食管炎。患者可出現嗆咳、半夜憋醒、哮喘樣發作、窒息、吸入性肺炎、肺間質纖維化、肺大皰、慢性阻塞性肺病等,對難以解釋的長期慢性咳嗽、嗆咳、反覆喉痙攣發作、不明原因的哮喘、反覆發作的吸入性肺炎,與飲食關係密切,尤其是長期臥床的老年患者罹患上述疾病時,應考慮到胃食管反流的可能。
6、胃食管反流病的併發症有哪些?

胃食管反流可致食管粘膜損害,產生食管狹窄、食管潰瘍出血、Barrett食管併發症。胃食管反流至口咽喉、耳、眼和肺部,可相應導致耳鼻喉、口腔、雙眼和呼吸道併發症,如耳聾、鼻炎、慢性咽喉炎、哮喘、肺炎等。
7、診斷胃食管反流病得檢查項目有哪些?
目前臨床應用較多的檢查方法有:
1)胃鏡檢查,可以直接觀察到食管炎及其食管併發症,並可評估療效和預後。
2)動態24h食管pH監測,pH監測可用來評價癥狀與反流的相關性。
3)動態24h膽汁反流監測,同步監測酸和膽汁反流對GERD診斷更有意義。
4)食管壓力測定,並不直接反應反流情況,但是能顯示LES和食管體部的動力情況。
5)PPI試驗,對有燒心、反酸等反流癥狀而疑有GERD的患者可採用PPI試驗。此方法適用於無報警癥狀者。
6)鋇餐檢查,氣鋇雙重造影對RE的診斷特異性較高。其他如激發試驗、核素胃食管反流測定、胃排空檢查等。
8、胃鏡檢查正常,就可以排除胃食管反流病嗎?
不能。
胃食管反流病包括三種類型:非糜爛性胃食管反流病(NERD)、反流性食管炎(RE)和Barrett食管(BE)。
胃鏡檢查是確診GERD很重要的診斷方法,可發現和評估食管炎損傷並分級;
內鏡活檢是診斷BE的必須手段。而24ph阻抗-測酸測壓才是胃食管反流診斷的金標準。
但是半數以上GERD病人在內鏡下無RE表現,如NERD是由胃食管反流引起的,有典型癥狀存在,包括燒心、反酸、胸痛和食管外表現(咳嗽、咽部異物感、哮喘等),而胃鏡檢查無食管粘膜破損存在。
所以,對於胃食管反流病的診斷,仍應強調癥狀的重要性,燒心、反酸或胃內容物反流均對診斷具有適中的敏感性和很高的特異性。
而胃鏡檢查在診斷GERD中的作用有限,由於大多數GERD患者胃鏡檢查結果正常,所以胃鏡檢查在診斷中敏感度較低,但是一旦發現黏膜破損,則具有很好的特異性。
因此,胃鏡檢查可確診反流性食管炎(RE)、Barrett食管(BE),非糜爛性胃食管反流病(NERD)。
9、如何診斷Barrett食管?

Barrett食管的診斷通常是通過內鏡檢查得知,當在食管下段的淡粉色鱗狀上皮中出現橘紅色的胃柱狀上皮,即可做出診斷。
但BE診斷最大的困難是胃食管結合處與食管中下段處鱗、柱狀上皮交界處二者在內鏡下的位置並不一致,因而有時可能難於判斷此橘紅色的黏膜是來自正常的胃底賁門黏膜,還是食管的鱗狀上皮已被柱狀化?如是後者,則為BE,如為前者,則屬正常。
因而在內鏡檢查時我們既不能漏診,也不能隨意擴大診斷。通常若在病灶處發現柵狀血管,則提示該部位為食管黏膜下段,在內鏡下可做出BE診斷。
染色法內鏡檢查、放大內鏡觀察也有助於BE診斷,但其金標準還是黏膜活檢在柱狀上皮內有無杯狀細胞。
關於柱狀上皮是否一定要有腸化生才能診斷BE?目前尚無定論,西方一些觀點認為化生的柱狀上皮才是BE,但Barret本人隻描述鱗狀上皮被柱狀上皮取代,日本則認為只要有柱狀上皮,無論有無腸化均可診斷為BE,國內共識意見採用了這一標準。
因為腸化是病理診斷,只有內鏡觀察才是一線診斷,故判斷食管下段有柱狀上皮存在是診斷BE的決定性指標。
10、食管裂孔疝與胃食管反流病的關係
正常人胃和食管連接區存在著正常的抗反流解剖學關係,主要結構是下食管括約肌,另外還包括膈食管裂孔、膈食管膜、食管胃角等。
當食管裂孔疝發生時,上述胃食管結合部的正常解剖關係遭到破壞,造成下食管括約肌移位,膈食管膜和食管胃角對LES的「彈簧夾」和外壓作用減弱,從而導致LES鬆弛,產生胃食管返流。
因此,食管裂孔疝是形成胃食管反流病的一個重要因素。而長期的胃食管反流又會加重食管裂孔疝,讓疝繼續上移「跑偏」。
TAG: |