專家簡介:李焱,主任醫師,教授,中華醫學會糖尿病學分會委員,中國醫師協會內分泌代謝科分會常委,中國老年醫學會內分泌代謝分會副會長,廣東省醫學會糖尿病分會副主任委員,廣東醫師協會內分泌代謝科分會副主任委員,廣東藥學會內分泌代謝用藥專家委員會主任委員。

肥胖—導致 2 型糖尿病的重要原因之一
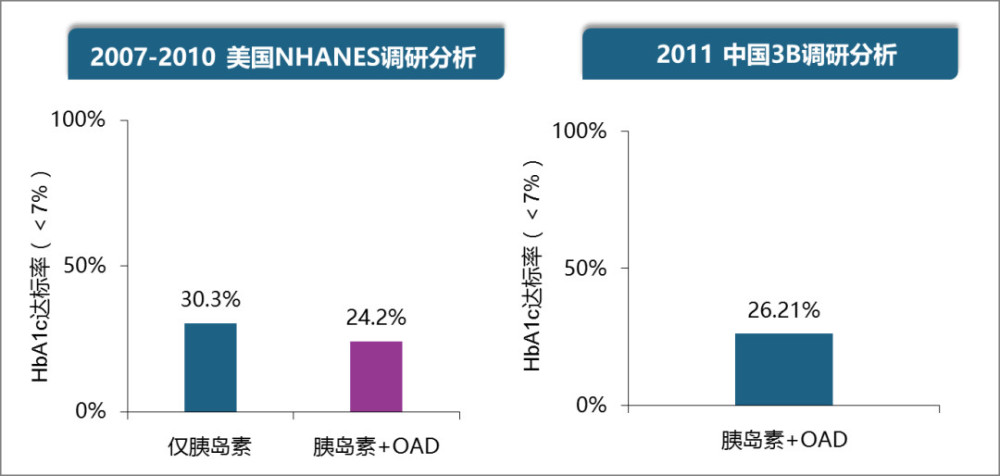
肥胖對人體各器官均有危害,較體重正常的患者,超重/肥胖患者的血糖控制更差,超重/肥胖 2 型糖尿病(T2DM)患者的糖化血紅蛋白(HbA1c)水準更高,HbA1c 達標率更低。
肥胖發生的機制包括攝食過量,能量失衡,高胰島素血症,腸道菌群改變,慢性低度炎症、能量消耗減少等。食物消耗增多,過多的能量堆積是導致 T2DM 的發生髮展的重要原因之一,此外過多的能量攝入引起的餐後高血糖、遊離脂肪酸水準升高等,均可引起高胰島素血症、胰島素抵抗、增加β細胞負荷,最終β細胞功能減退,導致 T2DM 的發生髮展。
胰島素的生理作用是將循環系統中的葡萄糖轉入細胞記憶體儲和利用。胰島素與其受體結合,引發蛋白激活級聯反應,最終使葡萄糖轉運蛋白-4 向細胞膜遷移,將葡萄糖轉運至細胞內,促進甘糖合成,糖酵解為丙酮酸和轉化為脂肪酸。
而所謂高胰島素血症(HI)即為指血液中的胰島素高於正常值,空腹胰島素>15m U/L 可考慮為空腹 HI:口服糖耐量試驗 (OGTT) 後 2 小時胰島素>80m U/L 可考慮為餐後 HI。HI 可誘導和增加胰島素抵抗,使患者整體代謝狀況惡化,與 T2DM 發生髮展關係密切。
從高胰島素血症風險看常見口服降糖葯(OAD)的選擇
磺醯脲類(SU)和格列奈類降糖葯增加內源性胰島素和低血糖的發生風險,二肽基肽酶抑製劑 (DPP-4i) 可增加患者餐後 HI 風險,但 DPP-4i 單獨 不增加低血糖發生風險,聯合用藥則增加低血糖風險; 雙胍類 OAD 可改善胰島素抵抗,間接改善 HI,而α-糖苷酶抑製劑(AGI)降低餐後血糖水準,減輕血糖對 B 細胞的刺激,節約胰島素分泌,發揮直接改善 HI 的作用。
對於早期糖代謝異常的患者,不應選擇增加高胰島素血症的藥物。此外,聯合用藥可能增加低血糖風險。有研究證明二甲雙胍基礎上加用 DPP-4i 的低血糖發生風險增加 13%,胰島素基礎上加用 DPP-4 抑製劑低血糖風險增加 22-30%。
相較而言,阿卡波糖可節約胰島素分泌,顯著降低老年糖尿病患者餐前低血糖風險。MARCH 研究顯示,阿卡波糖 100 mg 和二甲雙胍均可改善 HI,有效降低糖尿病患者的體重,且阿卡波糖效果更顯著。與格列奈相比,阿卡波糖 100 mg 能夠更有效的改善 2 型糖尿病患者餐後內皮功能,且能夠顯著降低 IGT/T2DM 患者心血管事件風險,對心衰風險也有一定程度的改善。
糖尿病肥胖患者基礎胰島素治療再考量
在胰島素用藥方面,臨床醫師也應該考慮到肥胖患者用藥的問題。
其中甘精胰島素作為長效胰島素來說,通過「細微結晶,緩慢釋放」的長效作用機制,持續平穩作用 24 小時。真實世界研究顯示:甘精胰島素降糖療效受 BMI 影響小。在不同的 BMI 人群中,HbA1c 和空腹血糖(FPG)降幅相似。EFFICACY 研究顯示,糖尿病肥胖患者 1 次/天甘精胰島素血糖控制更好,與其他胰島素組相比,甘精胰島素組患者其 HbA1c 降幅更大,HbA1c 達標患者更多。研究表明,胰島素治療,HbA1c 每降低 1%,體重增加 3 kg。ORIGIN 研究顯示,使用甘精胰島素的患者隨訪 6.2 年,該類患者 FPG 控制嚴格且穩定,且患者體重僅增加 1.6 kg。
小結
在最後,李焱教授總結道: 肥胖可導致胰島素抵抗、T2DM,也可能影響降糖藥物的療效,早期 T2DM 的肥胖患者應注意減輕胰島素抵抗和 HI。阿卡波糖可減輕早期 T2DM 患者的 HI,減輕體重,改善患者的內皮功能。肥胖程度也可影響不同基礎胰島素的療效,而甘精胰島素降糖作用不受體重影響,是控制血糖的良好選擇。
學術指導 | 李焱教授
作者 | 文斌、辛培
圖片拍攝自會議現場