《中國成人失眠診斷與治療指南》為臨床醫師提供了更加全面、規範,更具有操作性的失眠診療方案。
失眠是最常見的睡眠問題之一。為規範國內失眠的診斷和治療,相關領域國內專家於2006年形成了《中國失眠定義、診斷及藥物治療專家共識》,並於2012年推出《中國成人失眠診斷與治療指南》。日前,中華醫學會神經病學分會睡眠障礙學組組織專家組,結合國內失眠診療實踐的現狀,經廣泛討論後對該指南進行了修訂,並發表於《中華神經科雜誌》2018年5月刊。
以下為該指南藥物治療部分的核心資訊。指南全文請登錄《中華神經科雜誌》官方網站(http://www.ecjn.org.cn/)查看。
1總體目標和乾預策略
1. 總體目標:(1)改善睡眠品質和(或)增加有效睡眠時間;(2)恢復日間社會功能,提高生活品質;(3)防止短期失眠轉化成慢性失眠;(4)減少與失眠相關的軀體疾病或與精神疾病共病的風險;(5)儘可能避免包括藥物在內的各種乾預方式帶來的負面效應。
2. 乾預方式:心理治療,主要包括睡眠衛生教育和針對失眠的認知行為治療(CBT-I);藥物治療,短期療效已獲證實,但長期應用存在風險;物理治療,包括光照療法、經顱磁刺激、生物反饋治療、飲食療法、芳香療法等;中醫治療,歷史悠久,但難以用現代循證醫學模式進行評估。
3. 不同類型失眠的乾預策略:短期失眠應積極尋找並消除可能的誘發因素,積極處置失眠癥狀,在無法完成CBT-I時應早期應用藥物治療,避免轉化成慢性失眠;慢性失眠患者在建立良好睡眠衛生習慣的基礎上,應首選CBT-I,針對已接受藥物治療的患者同樣應給予心理治療。
2失眠的藥物治療
主要包括苯二氮?類受體激動劑(BZRAs)、褪黑素受體激動劑、食慾素受體拮抗劑和具有催眠效應的抗抑鬱藥物。處方葯加巴噴丁、喹硫平、奧氮賓士療失眠的臨床證據薄弱,不推薦作為失眠治療的常規用藥。抗組胺藥物(如苯海拉明)、普通褪黑素及纈草提取物現有證據有限,不宜作為治療普通成人失眠的常規用藥。酒精(乙醇)不能用於治療失眠。
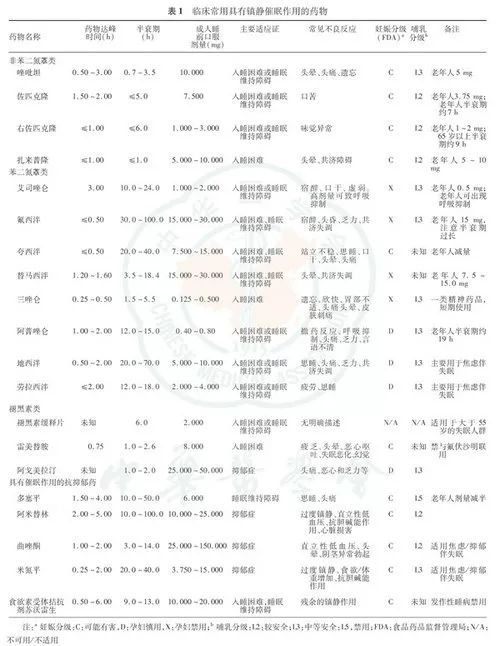
常用失眠治療藥物的用法用量和主要適應證參見表1:

1. BZRAs
分為苯二氮?類藥物(BZDs)和非苯二氮?類藥物(non-BZDs)。後者不良反應較輕,已逐步成為臨床常用藥物。
(1)non-BZDs:唑吡坦、右佐匹克隆和佐匹克隆可治療入睡困難和睡眠維持障礙,扎來普隆僅適用於治療入睡困難。突然停葯後可能發生一過性的失眠反彈。一般不產生日間睏倦,藥物依賴風險低於BZDs。
(2)BZDs:FDA批準艾司唑侖、氟西泮、誇西泮、替馬西泮和三唑侖治療失眠,國內也常使用阿普唑侖、勞拉西泮和地西泮。可改善入睡困難及增加總睡眠時間,不良反應包括日間睏倦、頭昏、肌張力減低、跌倒、認知功能減退等。停葯時可出現戒斷癥狀及反跳性失眠。對於有物質濫用史者應警惕藥物濫用風險。肝腎功能損害、重症肌無力、中重度阻塞性睡眠呼吸暫停綜合征(OSA)及重度通氣功能障礙患者禁用BZDs。
2. 褪黑素和褪黑素受體激動劑
普通褪黑素治療失眠尚無一致性結論,故不推薦將其作為催眠藥物使用。褪黑素受體激動劑雷美替胺可用於治療以入睡困難為主訴的失眠以及晝夜節律失調性睡眠覺醒障礙,對於合併睡眠呼吸障礙者安全有效,無依賴性,不產生戒斷癥狀,已獲準長期治療失眠。阿戈美拉汀具有抗抑鬱和催眠雙重作用。褪黑素受體激動劑可作為不能耐受前述催眠藥物的患者和已經發生藥物依賴患者的替代治療。
3. 食慾素受體拮抗劑
蘇沃雷生(Suvorexant)已獲FDA批準用於治療成人失眠(入睡困難和睡眠維持障礙),現有數據顯示其療效和耐受性較好。
4. 抗抑鬱藥物
部分抗抑鬱葯具有鎮靜作用,在失眠伴隨抑鬱、焦慮心境時應用較為有效。
(1)三環類抗抑鬱葯:小劑量多塞平(3-6mg/d)可改善成年和老年慢性失眠患者的睡眠狀況,近年已作為治療失眠的推薦藥物之一。阿米替林可同時減少慢波睡眠和快速眼動睡眠,不良反應多,老年患者和心功能不全患者慎用,不作為首選藥物。
(2)曲唑酮:小劑量曲唑酮(25-150mg/d)具有鎮靜催眠效果,可改善入睡困難,增強睡眠連續性,可用於治療失眠和催眠藥物停葯後的失眠反彈。
(3)米氮平:小劑量米氮平(3.75-15mg/d)可緩解失眠癥狀,適合睡眠表淺和早醒的失眠患者。
(4)SSRIs:雖無明確催眠作用,但可通過治療抑鬱和焦慮障礙改善失眠癥狀。SSRIs可能增加周期性肢體運動,可加重某些患者的失眠癥狀,故一般建議在白天服用。
(5)SNRIs:可通過治療抑鬱和焦慮障礙改善失眠癥狀,更適用於疼痛伴隨失眠患者,不足之處與SSRIs相似。
(6)抗抑鬱葯與BZRAs聯用:部分SSRIs與短效BZRAs(如唑吡坦、右佐匹克隆)聯用,可快速緩解失眠癥狀,提高生活品質,同時協同改善抑鬱和焦慮癥狀。
5. 藥物治療注意事項:
(1)給藥方式:每晚睡前服用1次,稱為連續治療;非每晚服用,如每周選擇數晚服藥而非連續每晚服藥,稱為間歇治療。推薦間歇給葯的頻率為每周3-5次,應由患者根據睡眠需求「按需」使用:① 預期入睡困難時(如當日事件導致情緒變化),於上床睡眠前5-10 min服用;② 根據夜間睡眠的需求,上床後30 min仍不能入睡時,立即服用;③ 夜間醒來無法再次入睡,且距預期起床時間>5 h,可以服用(僅適合使用短半衰期藥物);④ 根據次日白天活動的需求(有重要工作或事務),於睡前服用。
慢性失眠患者若需長期服藥,推薦使用non-BZDs進行間歇治療。具有鎮靜作用的抗抑鬱劑和褪黑素受體激動劑可於睡前服用。抗抑鬱劑一般不採用間歇給葯或按需用藥的方式。褪黑素受體激動劑和食慾素受體拮抗劑是否可以間歇給葯或按需服用,有待進一步研究。
(2)療程:少數藥物如唑吡坦、右佐匹克隆、雷美替胺具備長期應用的臨床證據,但考慮到成癮問題,仍建議儘可能短期使用,一般不超過4周。4周以內的藥物乾預可選擇連續治療,超過4周需重新評估,必要時變更乾預方案或採用間歇治療。
(3)變更藥物:換藥指征包括:① 推薦治療劑量無效;② 產生耐受性;③ 不良反應嚴重;④ 與治療其他疾病的藥物有相互作用;⑤ 使用超過6個月;⑥ 高危人群(有成癮史的患者)。
(4)終止治療:當患者感覺能夠自我控制睡眠時,可考慮逐漸停葯。若失眠與其他疾病(如抑鬱障礙等)或生活事件相關,病因去除後應考慮停葯。長期用藥者應避免驟停藥物,否則可能出現失眠反彈及嚴重精神癥狀。可逐步減少夜間用藥量,或將連續治療變更為間歇治療。
(5)藥物治療無效時的處理:部分患者對藥物治療反應有限或僅能獲得一過性的改善,藥物相互作用也可能干擾治療效果。當規範的藥物治療無法獲得滿意效果時,應將認知行為乾預作為添加或替代的治療手段。


3推薦意見
(1)失眠患者藥物治療的具體策略(可視為序貫方案):①首選non-BZDs,如唑吡坦、右佐匹克隆 → ② 如首選藥物無效或無法依從,更換為另一種短中效的BZRAs、褪黑素受體激動劑、食慾素受體拮抗劑 → ③ 添加具有鎮靜催眠作用的抗抑鬱藥物(如多塞平、曲唑酮、米氮平或帕羅西汀等),尤其適用於伴隨焦慮和抑鬱癥狀的失眠患者(II級推薦)。
(2)長期應用BZRAs的慢性失眠患者至少每4周進行1次臨床評估( I 級推薦)。
(3)推薦慢性失眠患者在醫師指導下採用間歇治療或按需治療方式服用non-BZDs( III 級推薦)。
(4)抗組胺藥物、抗過敏藥物以及其他輔助睡眠的非處方葯不宜用於慢性失眠的治療( I 級推薦)。
文獻索引:
中華醫學會神經病學分會, 中華醫學會神經病學分會睡眠障礙學組. 中國成人失眠診斷與治療指南(2017版) [J]. 中華神經科雜誌,2018,51( 5 ): 324-335. DOI: 10.3760/cma.j.issn.1006-7876.2018.05.002
版權聲明
大河健康報
全 生 命 周 期 的 健 康 呵 護
專業|專註|大愛|責任