主治醫師
上海市第一婦嬰保健院專家
沃醫婦產名醫集團專家
風信子特約婦科專家
馮曉 醫生
擅 長
生殖內分泌,不孕不育,輔助生殖,婦科泌尿和盆底功能障礙,婦科微創手術。
隨著科普的推廣,子宮肌瘤大家已經不再陌生,不再談瘤色變了。又隨著我們《婦產科學》教科書裡的手術指征把「子宮肌瘤大於5cm「刪除以後,越來越多的醫生和患者知道了,子宮肌瘤是否需要治療,與大小無關,與是否引起癥狀有關。(此處應有掌聲,我們應該為這一歷史性的進步鼓掌!!!)
下面,我還是要不厭其煩地把手術指征在這裡重申一遍!隨手拿起辦公室裡的一本本科第八版的《婦產科學》教科書,摘錄如下——

① 月經過多致繼發貧血

② 嚴重腹痛
手術適應徵:月經過多致繼發貧血,藥物治療無效;嚴重腹痛、性交痛或慢性腹痛、有蒂肌瘤扭轉引起的急性腹痛;體積大或引起膀胱、直腸等壓迫癥狀;能確定肌瘤是不孕或反覆流產的唯一原因者;疑有肉瘤變。
大家有了這段話,自己就可以大致了解,你肚子裡的肌瘤是否需要立即處理。
今天我們重點講子宮肌瘤患者出現月經過多,導致貧血的情況。告訴大家,肯定的是,這種情況,一定需要去醫院找醫生,千萬不能還在家裡抗著。即使你說你已經耐受了貧血(女性一般情況下比男性更能耐受貧血,因為女性每個月會經受一定程度的失血),但是,經常處於貧血狀態的人,生活品質不高,比如:無力、頭痛、易激惹、不同程度的疲勞和運動不耐受。

治療方面,首先我們要補鐵,因為大多數月經過多導致的都是缺鐵性貧血。

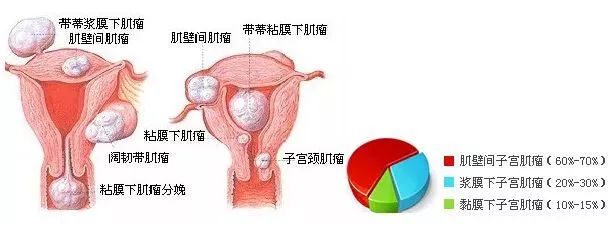
其次,我們要明確是什麼類型的子宮肌瘤導致的貧血。最大的可能性是粘膜下肌瘤;其次是多發性肌瘤,其一為粘膜下肌瘤;還有可能是較大或者較多的肌壁間肌瘤,可以包括漿膜下肌瘤,導致子宮腔增大,從而內膜面積變大,月經量增多。我們可以通過做核磁共振來明確子宮肌瘤的個數、位置和大小。
最後,我們根據子宮肌瘤的個數、位置和大小來確定治療方案。



保留子宮的治療方案包括:多孔腹腔鏡下子宮肌瘤切除術、單孔腹腔鏡下子宮肌瘤切除術、宮腔鏡下子宮肌瘤切除術、宮腹腔鏡聯合子宮肌瘤切除術(用於多發性子宮肌瘤)、開腹子宮肌瘤切除術、迷你切口開腹子宮肌瘤切除術,還有無創的治療:超聲引導下高強度聚焦超聲治療(海扶)、核磁共振引導下高強度聚焦超聲治療(磁波)、微波治療、射頻消融等。當然腹腔鏡下或開腹的全子宮切除術也是子宮肌瘤的治療方法。
小美
每個育齡期女性都會來月經,是不是月經後都會貧血呢?
答案是否定的(男同胞們不用可憐我們哈),正常月經量不會導致貧血。正常人的血紅蛋白一般是12-14g/dL,女性略低於男性。如果檢查發現血紅蛋白<10g/dL,那麼提示應該查找原因。病因不只是子宮肌瘤,還有異常子宮出血中非子宮肌瘤導致的很多情況,在之前的一篇《月經紊亂》科普裡詳細分析過,這裡就不一一贅述了。
小美
那麼是不是明確了是子宮肌瘤導致的貧血就需要馬上手術治療了呢?
當然不是。因為子宮肌瘤切除的手術過程中,會有較多的出血,如果你的血紅蛋白<6g/dL,你需要進行鐵劑的補充以及配合一些停止月經來潮的藥物,在1-2個月的時間內幫你把血紅蛋白升高後進行手術。
患者有時候因為各種原因,心裡都很盼望醫生可以早點動手術以去除這個心頭大患,會懇求甚至托關係找醫生早些安排手術。其實這是不可取的。原因在哪裡呢?

所以如果貧血很嚴重(血紅蛋白5g/dL-6g/dL是有可能發生失血性休克而導致死亡的),就需要先儲備血並且阻止下一次大量的月經來潮,不一定要「滿血復活」,但至少要血紅蛋白要達到正常範圍的底線(>11g/dL)。這樣,萬一手術中間遇到出血多的情況,你也不會因為失血太多而導致需要輸血甚至有生命危險。更沒有必要為了著急子宮肌瘤的手術而去輸血後立即手術,況且全國用血緊張,你的醫生幾乎無法幫你申請到這種非急救情況下的用血。對於腹腔鏡下多發性肌瘤剝除術的患者,我們建議血紅蛋白>13g/dL,這樣基本上術後患者狀態不會很差,恢復比較快。
這裡有一種特殊情況,就是如果你的肌瘤適合無創治療,因為這些治療不會出血,那麼只要血紅蛋白達到8-9g/dL,可以麻醉,就可以進行治療了,縮短了等待的時間。
如果你正在為子宮肌瘤而煩惱,那麼不要猶豫了,來找我顧問吧!

歡迎轉發,轉載請註明作者及出處