播放GIF
播放GIF


《2018年中國高血壓防治指南修訂版(徵求意見稿)》在第27屆國際高血壓學會科學會議(ISH2018)上精彩亮相。9月20日下午,參與指南編寫的眾多專家相聚北京,對新指南的內容一一進行了解讀。《醫師報》記者整理部分精彩內容,以饗讀者。


























要點1 我國人群高血壓流行情況
▲我國人群高血壓的患病率仍呈升高趨勢。
我國人群高血壓流行有兩個比較顯著的特點:從南方到北方,高血壓患病率遞增,不同民族之間高血壓患病率存在差異。
▲我國高血壓患者的知曉率、治療率和控制率(粗率)近年來有明顯提高,但總體仍處於較低的水準,分別達51.5%、46.1%和16.9%。
▲高鈉、低鉀膳食、超重和肥胖是我國人群重要的高血壓危險因素。
要點2 高血壓與心血管風險
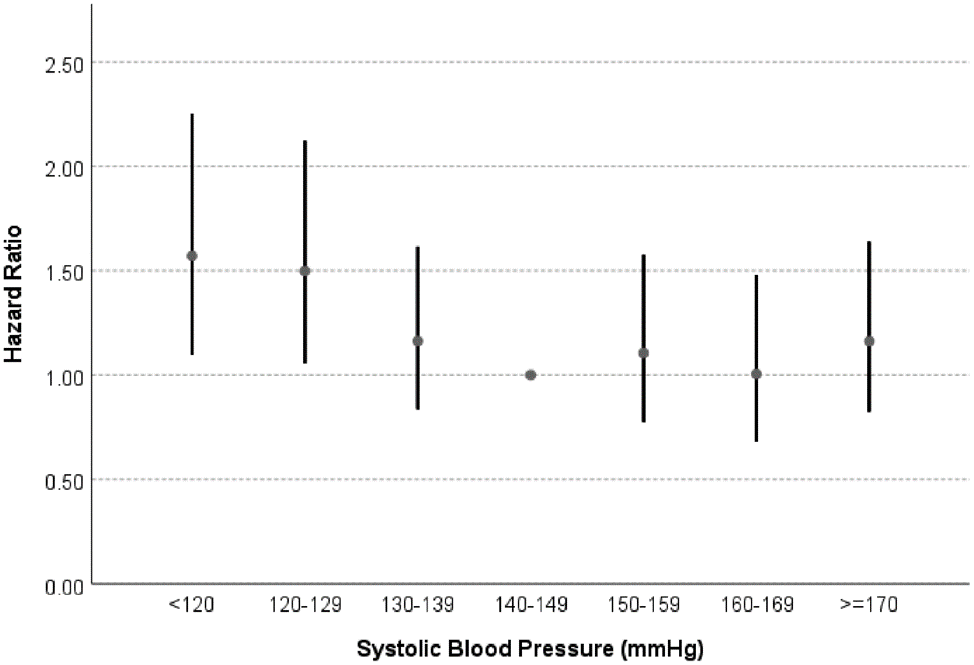
▲血壓水準與心血管風險呈連續、獨立、直接的正相關關係。
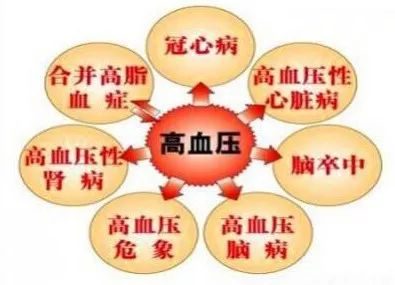
▲腦卒中仍是目前我國高血壓人群最主要的併發症,冠心病事件也有明顯上升,其他併發症包括心力衰竭、左心室肥厚、心房顫動、終末期腎病。
要點3A 診室血壓測量步驟
▲要求受試者安靜休息至少5分鐘後開始測量坐位上臂血壓,上臂應置於心臟水準。
▲推薦使用經過驗證的上臂式醫用電子血壓計,水銀柱血壓計將逐步被淘汰。
▲使用標準規格的袖帶(氣寰長22~26cm、寬12cm),肥胖者或臂圍大者(≥32cm)應使用大規格氣囊袖帶。
▲首診時應測量兩上臂血壓,以血壓讀數較高的一側作為測量的上臂
▲測量血壓時,應至少測量2次,間隔1~2分鐘,若差別≤5 mmHg,則取3次測量的平均值;若差別>5mmHg,應再次測量,取後3次測量的平均值。
▲老年人、糖尿病患者及出現體位性低血壓情況者,應該加測站立位血壓。站立位血壓在臥位改為站立位後1分鐘和3分鐘時測量。
▲在測量血壓的同時,應測定脈率。
要點3B 各種血壓測量方法評價
▲診室血壓是我國目前診斷高血壓、進行血壓水準分級以及觀察降壓療效的常用方法。
▲有條件者應進行診室外血壓測量,用於診斷白大衣高血壓及隱蔽性高血壓,評估降壓治療的療效,輔助難治性高血壓的診治。
▲動態血壓監測可評估24小時血壓晝夜節律、體位性低血壓、餐後低血壓等。
▲家庭血壓監測可輔助調整治療方案。基於互聯網的遠程實時血壓監測是血壓管理的新模式。精神高度焦慮的患者,不建議頻繁自測血壓。
要點4 高血壓分類與分層
▲高血壓定義:在未使用降壓藥物的情況下,診室SBP≥140mmHg和(或)DBP≥90mmHg。根據血壓升高水準,將高血壓分為1級、2級和3級。
▲根據血壓水準、心血管危險因素、靶器官損害、臨床併發症和糖尿病進行心血管風險分層,分為低危、中危、高危和很高危4個層次。
第二部分:高血壓的治療
要點5A 高血壓的治療目標
▲高血壓治療的根本目標是降低發生心腦腎及血管併發症和死亡的總危險。
▲降壓治療的獲益主要來自血壓降低本身。
▲在改善生活方式的基礎上,應根據高血壓患者的總體風險水準決定給予降壓藥物,同時乾預可糾正的危險因素、靶器官損害和並存的臨床疾病。
▲在條件允許的情況下,應採取強化降壓的治療策略,以取得最大的心血管獲益。
▲降壓目標:一般高血壓患者應降至<140/90mmHg(Ⅰ,A);能耐受者和部分高危及以上的患者可進一步降至<130/80mmHg(Ⅰ,A)。
要點5B 降壓治療策略
▲降壓達標的方式:除高血壓急症和亞急症外,對大多數高血壓患者而言,應根據病情在4周內或12周內將血壓逐漸降至目標水準(Ⅰ,C)。
▲降壓藥物治療的時機:在改善生活方式的基礎上,血壓仍≥140/90mmHg和(或)高於目標血壓的患者應啟動藥物治療(Ⅰ,A)。
要點5C 生活方式乾預
▲生活方式乾預在任何時候對任何高血壓患者(包括正常高值者和需要藥物治療的高血壓患者)都是合理、有效的治療,其目的是降低血壓、控制其他危險因素和臨床情況。
▲生活方式乾預對降低血壓和心血管危險的作用肯定(67315,所有患者都應採用主要措施包括。
-減少鈉鹽攝入,每人每日食鹽攝入量逐步降至<6g,增加鉀攝入(Ⅰ,B)。
-合理膳食,平衡膳食(Ⅰ,A)(0.83)。
-控制體重,使BM<24;腰圍:男性<90cm;女性<85cm(Ⅰ,B)(48)。
-不吸煙,徹底戒煙,避免被動吸煙(Ⅰ,C)(789—不飲或限制飲酒(Ⅰ,B)289。
-增加運動,中等強度;每周4~7次;每次持續30~-60分鐘(Ⅰ,A)∞。
-減輕精神壓力,保持心理平衡(Ⅱa,C)。
要點5D 降壓藥應用的基本原則
▲常用的五大類降壓藥物均可作為初始治療用藥,建議根據特殊人群的類型、合併症選擇針對性的藥物,進行個體化治療。
▲應根據血壓水準和心血管風險選擇初始單葯或聯合治療。
▲一般患者採用常規劑量;老年人及高齡老年人初始治療時通常應採用較小的有效治療劑量。根據需要,可考慮逐漸增加至足劑量。
▲優先使用長效降壓藥物,以有效控制24小時血壓,更有效預防心腦血管併發症發生。
▲對血壓≥160/100mmHg、高於目標血壓20/10mmHg的高危患者,或單葯治療未達標的高血壓患者應進行聯合降壓治療(Ⅰ,C),包括自由聯合或單片復方製劑。
▲對血壓≥140/90mmHg的患者,也可起始小劑量聯合治療(1,C)。
第三部分 特殊人群高血壓的處理
要點6A 老年高血壓
▲65~79歲的普通老年人,血壓≥150/90mmHg時推薦開始藥物治療(Ⅰ,A),≥140.90mmHg時可考慮藥物治療(Ⅱa,B);≥80歲的老年人,SBP≥160mmHg時開始藥物治療(Ⅱa,B)。
▲65~79歲的老年人,首先應降至<150/90mmHg;如能耐受,可進一步降至140/90mHg(Ⅱa,B)≥80歲的老年人應降至<150/90mmHg(Ⅱa,B)。
要點6B 兒童與青少年高血壓
▲建議從3歲起測量血壓;選擇合適尺寸袖帶對準確測量兒童血壓至關重要,多數≥12歲兒童可使用成人袖帶;
▲兒童高血壓的診斷根據三次非同日的血壓水準進行,三次SBP和(或)DBP均≥P95時診斷為高血壓;但一次的SBP和(或)DBP達到2級高血壓分界點時,即可診斷為高血壓;
▲對1級高血壓,強調積極的生活方式乾預;對2級高血壓的藥物治療從小劑量和單一用藥開始,個體化調整治療方案和治療時限。
要點6C 妊娠高血壓
▲對於妊娠高血壓患者,推薦血壓≥150/100mmHg時啟動藥物治療,治療目標為150100mmHg以下(Ⅱb,C)。
▲如無蛋白尿及其他靶器官損傷存在,也可考慮≥160/110mmHg時啟動藥物治療(Ⅰ,C)。
▲妊娠合併輕度高血壓時,強調非藥物治療,並積極監測血壓、定期複查尿常規等相關檢查。
要點6D 高血壓伴腦卒中
▲病情穩定的腦卒中患者,血壓≥140/90mmHg時應啟動降壓治療,降壓目標為<140/90mmHg(Ⅱa,B)。
▲急性缺血性卒中並準備溶栓者的血壓應控制在<180/110mmHg。
▲急性腦出血的降壓治療:SBP>220mmHg時,應積極使用靜脈降壓藥物降低血壓。感者SBP>180mHg時,可使用靜脈降壓藥物控制血壓,160/90mmHg可作為參考的降壓目標值(Ⅱb,B)。
要點6E 高血壓伴冠心病
▲推薦<140/90mmHg作為合開冠心病的高血壓患者的降壓目標(Ⅰ,A),如能耐受可降至<130/80mmg(Ⅱa,B),應注意DBP不宜降得過低(Ⅱb,C)。
▲穩定性心線痛的降壓藥物應首選β受體阻滯劑或CCB(Ⅰ,A)。
要點6F 高血壓合併心力衰竭
▲對於高血壓合併心力衰竭的患者,推薦的降壓目標為<130/80mmHg(Ⅰ,C)。
▲高血壓合併慢性射血分數降低的心力衰竭( HFrEF)首先推薦應用ACEⅠ(不能耐受者可使用ARB)、β受體阻滯劑和醛固酮拮抗劑(Ⅰ,A)。
要點6G 高血壓伴腎臟疾病
▲慢性腎臟病(CKD)患者的降壓目標:無白蛋白尿者為<140/90mmHg(Ⅰ,A),有白蛋白尿者為<130/80mmHg(Ⅱa,B)。
▲建議18~60歲的CKD合併高血壓患者在≥140/90mmHg時啟動藥物降壓治療(Ⅰ,A)。
▲CKD合併高血壓患者的初始降壓治療應包括一種ACEⅠ(Ⅰa)或ARB(Ⅰb),單獨或聯合其他降壓藥,但不建議ACEⅠ和ARB兩葯聯合應用(Ⅰ,A)。
要點6H 高血壓合併糖尿病
▲建議糖尿病患者的降壓目標為<13080mmHg(Ⅱa,B)。
▲SBP在130~139mmHg或者DBP在8~89mmHg的糖尿病患者,可進行不超過3個月的非藥物治療。如血壓不能達標,應採用藥物治療。
▲血壓≥140/90mmHg的患者,應在非藥物治療基礎上立即開始藥物治療。伴微量白蛋白尿的患者應該立即使用藥物治療。(I,A)。
▲首先考慮使用ACEI或ARB;如需聯合用藥,應以ACEI或AR為基礎。(I,A)
要點6I 外周動脈疾病的降壓治療
▲下肢動脈病伴高血壓的患者血壓應拉製在<14090mmHg。
▲CCB、 ACEⅠAARB,應首先選用,選擇B受體阻添劑治療外周動脈疾病(PAD)禁忌,利尿劑一般不推薦應用。
要點6J 難治性高血壓
▲確定患者是否屬於難治性高血壓常需配合採用診室外血壓測量。
▲要尋找影響血壓控制不良的原因和並存的疾病因素。
▲推薦選擇常規量的RAS抑製劑+CCB類抑製劑+噻嗪類利尿劑,也可根據患者特點和耐受性考慮增加各藥物的劑量,應達到全劑量。
往期回顧
? 熱點|甘肅持刀傷醫者被刑拘!醫生該如何最大程度保護自己?
? 司君利薦讀|首批「互聯網+醫療健康」細則頒布!我國慢病死亡率20年下降25%!醫院應建三級投訴管理機制!
?
?
?
目前300000+醫生已關注加入我們