胸痛是一種常見而又能危及生命的癥狀,複雜多樣,許多疾病的首發癥狀即為胸痛,但是如何與心絞痛相鑒別?
病例——
張某,男性,61歲,陝西漢中人。主訴:活動後心前區疼痛。既往史:高血壓病史,最高160/100mmHg,無特殊嗜好及其他既往病史。家族史:父死於「冠心病」,兄弟姐妹健在。
患者10餘年前活動後出現心前區胸痛,向左肩及後背放射,每次伴胸悶心慌,發作持續10-15分鐘。當地醫院以「冠心病」診治,口服「硝酸酯類藥物」略緩解。2010年上述癥狀加重一周來我院就診。患者體溫、呼吸、脈搏均正常;血壓:142/95mmHg;心前區無隆起,心界不大,心尖搏動無彌散,心率正常,律齊,各瓣膜聽診區未聞及病理性雜音,無異常血管征。
初步診斷
面對臨床胸痛的患者,首先考慮該患者當前的病情特點:中老年男性,慢性病程;以勞力性心前區疼痛為主訴,擴冠藥物緩解,活動後加重;高血壓病史、可疑家族冠心病史。
根據患者的病情特點,可以得出初步的診斷——冠心病,但明確診斷需要完善相關的輔助檢查,包括實驗室檢查:血糖血脂、心肌損傷四項、血常規;影像學檢查:心臟彩超、冠脈造影;心肌電生理檢查:心電圖。
血糖血脂檢查發現患者甘油三酯偏高(2.42),心肌損傷四項發現患者肌鈣蛋白Ⅰ偏高(0.35),血常規提示患者輕度貧血(血紅蛋白:85g)。心電圖提示竇性心律,正常。心臟彩超提示:室間隔厚度11mm,室間隔厚度正常高限,考慮為高血壓所致;左室舒張功能減低,收縮功能正常等。冠脈造影發現左前降支存在50%狹窄,但是注射硝酸甘油10分鐘後狹窄消失。
綜合考慮後,該患者的初步診斷為冠狀動脈粥樣硬化性心臟病(穩定性心絞痛);高血壓2級(中度);心臟功能Ⅱ級。患者狹窄不嚴重無需PCI治療,予抗冠心病藥物治療;提示患者注重控制高血壓、注意休息,避免重體力勞動。
然而,4年間,患者由於病情加重再次入院。
患者出院後4年期間,堅持以冠心病進行藥物治療,但勞累後胸痛癥狀逐漸加重,持續時間15-20分鐘;患者半年前無明顯誘因下突發暈倒,前額著地,意識喪失,持續20s左右。清醒後,患者煩躁不安,伴噁心嘔吐,嘔吐物為胃內容物;入當地某三甲醫院診治。
1、導致患者意識喪失、暈倒的可能原因?
2009年發表在《歐洲心臟病學雜誌》上的一篇指南指出:導致患者意識喪失、暈倒的可能原因包括,反射性暈厥(血管迷走性、情境性等,有明確誘發因素如情緒緊張、站立過久等)、體位性低血壓(隨體位變動發生,有低血壓或貧血等誘因)、心源性暈厥(心律失常或器質性心臟病,考慮)和癲癇。
2、診療後並確診
心臟彩超提示:左房、左室略大,余未見異常;冠脈造影:前降支50%-60%狹窄;心電圖:室性心動過速;腦CT提示:腦出血。經相應治療好轉後出院。
不幸的是,2天前患者再次出現暈厥來我院診治。
入院查體,患者體溫、呼吸、脈搏均正常。血壓為140/105 mmHg。心前區無隆起,心界不大,心尖搏動無彌散,心率正常,律齊,心前區可聞及3/6收縮期雜音,無傳導,無異常血管征。
總結該患者再次入院的病情特點:反覆暈厥;室性心動過速(可能心源性暈厥?);心前區出現收縮期雜音。
心臟查體出現新的心臟雜音可能的原因:1)心肌梗死導致的併發症:室間隔穿孔、乳頭肌功能不全心臟瓣膜反流;2)感染性心內膜炎:心臟瓣膜損害;3)外傷性心臟病:二尖瓣腱索斷裂等;4)隱匿性心臟病:肥厚型心肌病。
進一步,進行輔助檢查及初步診斷。心臟超聲提示,室間隔明顯增厚,二尖瓣反流,左室流出道壓差最大為102mmHg,因此患者可以診斷為非對稱性梗阻性肥厚型心肌病(PGmax102mmHg)
肥厚型心肌病的診斷標準是什麼?
2014年ESC指南診斷標準指出:1)成人:HCM定義為影像學技術(UCG、CMR、CT)提示左室厚度≥15mm;排除系統疾病、先天性心臟病及代謝性疾病伴發的心肌肥厚,排除運動員心肌肥厚;2)兒童:左室厚度增加定義為厚度超過同年齡、性別或身體指數的兒童左室厚度平均值的2倍以上的標準差;3)一級親屬:存在其它不可解釋的左室厚度在一個或多個心肌節段≥13mm,心室壁厚度的測量可以應用任何影像學技術(超聲心動圖、CMR或者CT)。
若患者的左室厚度在13-14mm之間,這類患者需考慮一級親屬,或進行基因篩查。基因篩查發現已知基因突變、或新的突變位點,與HCM連鎖。
總而言之,臨床診斷HCM的標準是出現明顯的左心室肥厚,然而疾病的進程、發病年齡存在異質性,早期診斷比較困難;越來越多的證據表明無左室肥厚的基因突變攜帶者(<13mm)並非無風險,可能會出現惡性心律失常、動態左室流出道梗阻以及顯著性臨床癥狀;當左室節段厚度在正常範圍,即成人左室壁最大厚度<13mm,兒童室間隔厚度小於(+2)Z評分時。
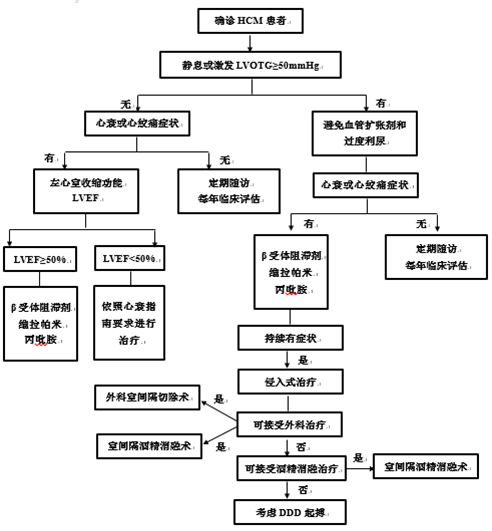
肥厚型心肌病(HCM)常分為兩類,一類是肥厚梗阻型心肌病(HOCM)患者佔70% ,該類患者靜息狀態下,左室流速壓差≥30mmHg;另一類是肥厚非梗阻型心肌病(HNCM),約佔30%,靜息狀態下及運動後(包括相關的運動激發試驗後),左室流速壓差均<30mmHg;還包括,隱匿性肥厚梗阻型心肌病,該類患者靜息狀態下的左室流速壓差<30mmHg,運動後的左室流速壓差≥30mmHg。


藥物治療無效是否可選擇外科手術——改良Morrow,或室間隔消減治療?
肥厚型心肌病的藥物治療包括β-受體阻滯劑,鈣通道阻滯劑和針對併發症的藥物。β-受體阻滯劑(如美托洛爾)可降低心肌收縮力、延長舒張充盈期、減少心肌耗氧量、尤適用於HOCM。鈣通道阻滯劑(如維拉帕米)則可抑製細胞膜Ca2+內流、減少ATP的消耗、抑製心肌收縮。針對併發症的有利尿劑-心衰、胺碘酮-房顫、抗生素-SBE、ICD-猝死。
2014年歐洲指南指出,1)肥厚型心肌病人應向多學科合作、有經驗手術者顧問室間隔消減手術;2)對於LVOT壓差大於50mmHg、NYHA 3-4級、藥物治療無效病人,室間隔消減治療對患者有益;反覆發作運動後暈厥的隱匿性病人可行室間隔消減治療;3)合併二尖瓣中量以上關閉不全的病人,應行心肌切除術,而不是室間隔消減治療;4)非SAM引起的二尖瓣中重度關閉不全應行二尖瓣修復或置換手術;5)LVOT壓差大於50mmHg或隱匿性患者,室間隔厚度小於16mm,合併二尖瓣中重度關閉不全應行二尖瓣修復或置換手術。
此外,2011年美國指南指出,1)對於LVOT、藥物治療無效病人,室間隔消減治療應該在HCM綜合診治團隊、由有經驗醫生施行;2)對於絕大多數藥物治療無效的LVOT病人,室間隔肥厚心肌切除術應該作為首選治療向患者推薦;3)對於藥物治療無效、有癥狀的LVOT兒童病人,室間隔肥厚心肌切除術對病人是獲益的;4)如果有手術禁忌症、或合併其他併發症、或高齡導致手術風險極大,病人不能接受,室間隔酒精消融可以作為藥物治療無效的LVOT病人的一種治療方法。
針對該患者行改良Morrow,切除左室流出道肥厚室間隔肌肉,左室流出道異常肌束,切除範圍3.5*1.0cm,重量10g。術後胸痛癥狀消失,無暈厥發生。
肥厚型心肌病的最大風險是猝死,2014年ESC指南對其5年猝死率進行了預測,根據其預測公式,計算本病例患者的5年猝死風險,發現,


術後42月隨訪時,心臟超聲提示:室間隔厚度12-14cm,左室流出道壓差3mm;患者在術後2年、3年的5年猝死風險預測值分別為4.04、3.27,屬於低中危。
改良Morrow治療肥厚梗阻型心肌病的長期療效如何?
發表在JACC上的一篇臨床研究探討了手術後患者的存活率,研究發現,手術組在術後1年、5年、10年的存活率(99%、98%、95%)高於非手術組(94%、89%、73%)。此外,另一項研究顯示,手術者的暈厥複發率明顯降低為11%,而藥物組患者的為40%。
綜上所述,許多肥厚型心肌病人首發癥狀為胸痛,易於冠心病混淆;其機制主要為心肌血供失衡引起(不是血管堵塞等,而是心肌肥厚、冠狀動脈微小血管病變引起的)常會伴有左心壁張力增加和左室流出道梗阻。總而言之,當臨床遇到冠脈造影與癥狀不相符的心絞痛時,應警惕肥厚型心肌病可能,尤其是中老年患者。
目前,室間隔肥厚心肌切除術已經是一項非常成熟治療手段。手術死亡率小於1%,90%至95%的病人手術後5年以上不會複發,術後10年以後的患者其壽命與正常人相接近。近年國際權威學術期刊發表多篇學術論文,一致推薦外科手術是治療肥厚梗阻型心肌病的「金標準」。