骨關節結核在發展中國家常見,但由於移民人數和HIV感染者、AIDS和其他免疫抑製疾病人群的增加,發達國家的骨關節結核發病率也正在逐漸增加。
-
骨關節結核的病原微生物是結核分枝桿菌。結核分枝桿菌從身體內的原發病灶或復活灶經血液循環傳播到達骨骼是骨結核感染的最常見機制。
繼發於肺結核的非化膿性關節炎,起病隱匿,進展緩慢。
多累及一個持重的大關節,以髖關節和膝關節常見。
病理分期為滲出期、增殖期、乾酪樣變性期。
分型
關節結核多繼發於肺結核,根據發病部位可分為骨型關節結核和滑膜型關節結核。
結核桿菌侵入血流豐富的骨骺、乾骺端形成骨結核後,繼而蔓延至關節,造成關節軟組織腫脹,侵犯關節滑膜和關節軟骨,造成關節間隙不對稱狹窄。
首先侵犯滑膜,出現滲出和增殖病變。早期關節積液,滑膜表面形成結核性肉芽腫,繼而破壞關節軟骨、骨質,常侵蝕關節非承重面的邊緣。關節軟骨破壞出現較晚且比較緩慢。後期出現纖維組織增生導致滑膜增厚。
病因、發病機制骨關節結核病理特徵是形成慢性肉芽腫,內有多核巨細胞、淋巴細胞和巨噬細胞浸潤伴中心乾酪樣壞死。在長骨,結核性關節炎骨感染常起始於乾骺端,隨後侵入骨骺和關節。血行播散在結核性關節炎少見。
骨結核病理改變包括骨質疏鬆、骨小梁破壞、進行性脫鈣及骨與軟骨破壞。溶骨性破壞邊界清楚,周圍幾乎沒有骨質增生和骨膜反應。骨旁可以發生膿腫,又稱為冷膿腫(因為沒有發熱和觸痛),如果病灶進一步擴展,形成竇道和皮膚潰瘍。
臨床診斷-
多數患者發病緩慢,癥狀較輕微
全身癥狀:大多不典型,低熱、乏力、食慾減退、消瘦、盜汗、血沉加快、貧血等。
局部癥狀:局部疼痛和腫脹、寒性膿腫、跛行、關節畸形、關節半脫位或關節纖維性強直。
影像學表現



骨型:
髖關節、肘關節常見。
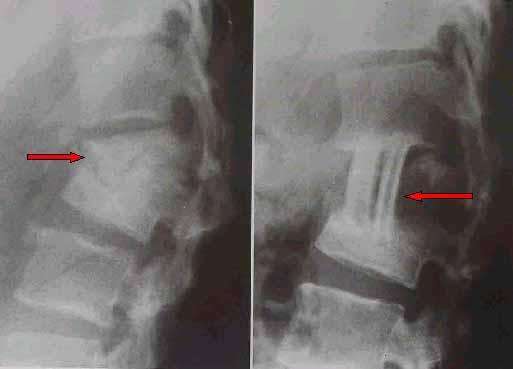
骨骺、乾骺結核——局限性骨質疏鬆、點狀骨質破壞、砂礫狀死骨和/或鈣化點等。
-
關節囊腫脹,關節間隙不對稱性狹窄,骨端破壞等。
滑膜型:
早期:關節囊和軟組織腫脹,關節間隙正常或稍增寬,鄰近關節骨質疏鬆。
進展期:在關節非承重面邊緣呈蟲蝕狀骨破壞,上下骨面多對稱受累,骨質疏鬆加劇,冷膿腫及瘺管形成。
晚期:形成全關節結核。癒合後多為纖維性關節強直。
平掃:無重疊影像影響,易發現微小骨質破壞、細小死骨。膿腫形成可確定其部位和範圍。
增強:關節囊和膿腫壁呈均勻強化。



關節滑膜增生及積液:T2W1均為以高信號為主的混雜信號,T1W關節滑膜增生為低信號,關節積液為中低信號;
關節間隙早期增寬,進展期和晚期變窄;
關節軟骨見高信號帶中斷或部分消失;
骨質破壞在T1W1上呈低信號,在T2W1上呈等、高混雜信號;
增強掃描增生滑膜血液翳及膿腫壁強化;



起病急,癥狀體征明顯且較嚴重
病變進展快,關節軟骨較早破壞而較早出現關節間隙狹窄,常為對稱性狹窄
骨破壞發生在承重面,骨破壞同時多伴有增生硬化,骨質疏鬆不明顯
最後多形成骨性強直
中年女性多發,血清類風濕因子陽性
類風濕性關節炎常對稱性,先侵及多個小關節,後可出現大關節受累。以髖、膝等大關節首發者少見。
骨破壞從關節邊緣開始,骨質疏鬆明顯與結核相似。
RA關節間隙變窄出現較早,且對稱性狹窄,然後再侵犯骨性關節面。
MR類風濕關節炎常出現明顯的、不規則甚至團塊狀的滑膜增厚,滑膜越厚,越傾向於RA診斷。
結核關節易出現骨質侵犯,骨侵犯的範圍越大、越傾向於結核診斷。
關節結核更易出現骨質侵犯和周圍軟組織寒性膿瘍的邊緣強化。
治療
僅有疼痛時保守對症治療
吞咽困難、骨折時需手術治療