今年6月,FDA加速批準PD-1抑製劑Keytruda治療小細胞肺癌(SCLC),標誌著這款重磅免疫療法朝著造福全球更多肺癌患者的道路上,又邁出了堅實的一步。以此為契機,在今天的這篇文章中,葯明康德內容團隊也將梳理歷史,回顧在過去的100年裡,人類如何改變了肺癌的治療。
百年前的罕見病
根據世界衛生組織的數據,肺癌是全球範圍內最為流行,也最為致命的癌症。據2018年9月的一篇報告估計,每年死於肺癌的人數約為176萬,相當於你讀完這篇文章的3分鐘裡,就有10人會因為肺癌而去世。

▲每3分鐘,就會有10名患者因肺癌去世(圖片來源:Pixabay)
令人難以置信的是,這種給全球醫療帶來巨大負擔的癌症,在100多年前竟然還是一種罕見病。1912年,紐約的一名醫生出版了一本關於肺癌的書籍,裡頭詳細地記載了他從全球文獻中能找到的所有病例——374起。另一名外科醫生在學徒期間觀察了一位肺癌患者的解剖過程,而他下一次見到肺癌病例,竟是17年之後的事了……
需要指出的是,一些當代學者對肺癌曾經的「罕見」有著不同理解。他們指出由於對這種疾病的極度不了解,醫生們往往將其誤診為肺結核。只有對屍體進行解剖,才能真正確認病因。這也導致了百年前肺癌病例數的稀缺。不過這段有爭議的時間並不是太長——自上世紀40年代晚期開始,新診斷的肺癌病例數開始飆升,也讓它從「罕見病」變成了「流行病」。
煙草與肺癌
在過去的100年裡,如果要評選人類理解肺癌的決定性時刻,很多人也許會將票投給1950年的一篇論文。英國的兩名研究人員理查德·多爾(Richard Doll)與奧斯汀·布拉福德·希爾(Austin Bradford Hill)在論文的開頭指出,英格蘭與威爾士的肺癌死亡病例數從1922年的612起,猛增到了1947年的9287起。也就是說,在短短的25年裡,肺癌的死亡病例增長了14倍!
上文中我們也提到,過去肺癌病例的缺失可能與診斷技術有關。隨著新型診斷技術的發展,更多肺癌患者得以確診,這也在一定程度上導致了肺癌病例數與死亡數的激增。然而兩位研究人員卻指出,「診斷技術的進步」並不能完全解釋這一現象。因此他們設計了一套問卷,在20家倫敦醫院中分發給肺癌患者與其他癌症患者(作為對照),尋找導致肺癌的其他原因。
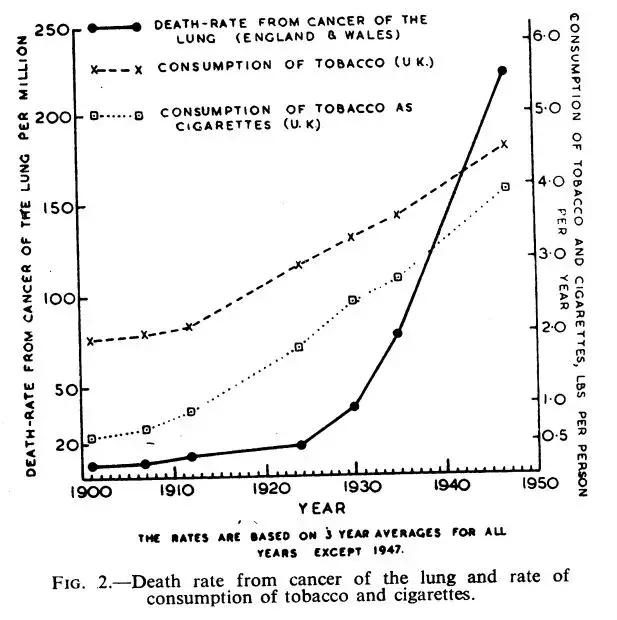
▲1950年的一篇論文,找到了煙草與肺癌之間的關聯(圖片來源:參考資料[3])
在大氣汙染(比如汽車尾氣,煤炭燃燒,焦油路面揚灰等)與使用煙草等原因中,研究人員們清楚地找到了後者與肺癌之間的關聯。隨後進行的多個研究,也再次驗證了煙草與肺癌之間的關聯。上世紀60年代,英國皇家醫師學會和美國醫療總監(U.S. Surgeon General)各自發表報告,介紹煙草使用的潛在危害。
在美國,吸煙率自報告發布後出現下降,而肺癌發病率也在約20年後出現了成比例的減少。今年早些時候發表的《2019年癌症統計報告》也指出,過去幾十年來肺癌發病率出現持續下降,煙草控制功不可沒。
至暗時刻
與肺癌發病數逐步下降的趨勢形成鮮明對照,人們在肺癌患者的治療上卻顯得舉步維艱。自上世紀的後半葉起,多種診療技術陸續問世。它們雖然能夠起到一定的治療效果,但卻也存在各種不一樣的風險與問題。
對於早期肺癌患者來說,手術是一種相對安全有效的方法。通過切除患者肺部的腫瘤,或是部分肺部,患者的病情能夠得到快速緩解。但這一方法的局限在於,許多患者在確診時,病情已進入晚期,腫瘤甚至已經發生擴散。遇到這些患者,手術就顯得無能為力。此外,手術還會為患者的身體帶來比較嚴重的負擔,而且術後很容易複發。

對於手術無法幫到的患者,射頻消融術(radiofrequency ablation)、放療與化療有望帶來幫助。第一種方法通過高能電磁波來「加熱」腫瘤,「燙死」癌細胞;第二種方法是使用高能射線,破壞癌細胞的DNA,起到殺傷作用;第三種方法則是在患者體內注入具有細胞毒性的藥物或藥物組合,攻擊癌細胞。可以看到,這些療法的原理並不精準,很多時候會「誤傷」正常細胞,帶來一定的副作用。
這也正是醫學界為何一度曾對肺癌的治療「感到悲觀」。我們有了更先進的診斷技術,可以儘早發現肺癌;我們通過遺傳和免疫的手段,找到了和吸煙沒有關聯的全新肺癌類型;我們不斷對手術與化療等治療方案進行改良。然而對於晚期肺癌患者來說,他們的5年生存率在上個世紀的最後幾十年裡,幾乎沒有任何提高。

長久以來,肺癌的5年生存率幾乎沒有變化(白色:男性1年生存率;黑色:女性1年生存率;深灰:男性5年生存率;淺灰:女性5年生存率;圖片來源:參考資料[2])
EGFR抑製劑
世紀之交,分子生物學的快速發展,讓我們得以從更為微觀的角度去理解肺癌。不少研究發現,許多非小細胞肺癌(肺癌中的一種,約佔總病例的85%)都與一種叫做EGFR的蛋白質有關。具體來看,這一蛋白在80%的患者中均過量表達,在60%的病例中會出現基因拷貝數上升。此外,大約三分之一的肺癌患者帶有EGFR突變。這些變異使得EGFR的活性大增,從而促進細胞出現不受控的生長。
基於這些發現,新葯研發人員們期望通過小分子藥物來抑製EGFR的活性,達到治療肺癌的目的。於是,第一代EGFR抑製劑Iressa(gefitinib,易瑞沙),Tarceva(erlotinib,特羅凱)以及Conmana(icotinib,凱美納)應運而生。從這一刻起,肺癌治療也正式宣告進入靶向療法時代。

第一代EGFR抑製劑(藥品商標:各藥品官網;分子結構:[CC BY 4.0 ], via Wikimedia Commons)
有趣的是,這些靶向療法的早期臨床結果顯得「參差不齊」。比如在非小細胞患者的生存收益上,gefitinib作為二線療法所帶來的中位總生存期(OS)為5.6個月,與安慰劑對照組的5.1個月並沒有顯著區別。但用現在的觀點看,這實際上反映了準確進行患者細分的重要性。回溯來看,EGFR基因拷貝數較高的患者,其緩解率為37.5%,明顯高於對照組的2.6%。而對於明確有EGFR突變的患者,其無進展生存期(PFS)與客觀緩解率(ORR)也要顯著高於化療對照組。Erlotinib也同樣取得了類似的治療結果。
為了提高療效,新葯研發人員們隨即開發出了第二代EGFR抑製劑,Gilotrif(afatinib,吉泰瑞)與Vizimpro(dacomitinib,多澤潤)就是其中的代表。與第一代EGFR抑製劑不同,這些藥物能不可逆地結合靶點,因此有望更強力地對其進行抑製。在PFS上,它們也的確展現出了更優的療效。以去年獲批的dacomitinib為例,其為患者帶來的中位PFS為14.7個月,而一代抑製劑的數據為9.2個月。

▲第二與第三代EGFR抑製劑(藥品商標:各藥品官網;分子結構:[CC BY 4.0 ], via Wikimedia Commons)
不過第一代和第二代EGFR抑製劑,都面臨了同樣的耐藥性問題——據估計,在接受EGFR抑製劑治療後,大約50%的患者會出現EGFR T790M突變,導致藥物失效。面對這一難題,由阿斯利康帶來的第三代EGFR抑製劑Tagrisso(osimertinib,泰瑞沙)是我們的最佳應對方案之一:在帶有EGFR突變的初治患者群體中,這款療法的中位PFS為18.9個月,幾乎是第一代EGFR抑製劑數據的2倍(10.2個月)。在OS上,這款重磅療法也已顯示出了積極的趨勢。剛剛過去的ASCO大會上,阿斯利康利用數學模型,預測在EGFR突變陽性的非小細胞肺癌中,osimertinib有望使患者的5年生存率達到31.1%,較對照組翻倍!這一完整數據有望在今年晚些時候公布。
百花齊放的新時代
EGFR抑製劑只是靶向療法時代的一個開端。隨著人類對肺癌病理的不斷探索,越來越多的創新療法逐漸浮出水面,針對不同的病因進行精準治療。
譬如在非小細胞肺癌中,大約有5%的患者帶有ALK基因重排變異。這一比例雖然不高,但卻多發於不抽煙的患者。在他們體內,異常的ALK蛋白會導致細胞不斷生長,誘發肺癌。面對這一突變,新葯研發人員們同樣帶來了多代不同的療法:輝瑞的Xalkori(crizotinib,賽可瑞);諾華的Zykadia(ceritinib,贊可達),羅氏的Alecensa(alectinib,安聖莎),武田的Alunbrig(brigatinib);以及輝瑞的Lorbrena(lorlatinib),就分屬三代不同的ALK抑製劑。以最新得到FDA加速批準的Lorbrena為例,它不僅能治療對其他ALK抑製劑產生耐葯的患者,還可以穿透血腦屏障。總體來看,Lorbrena能帶來48%的緩解率(ORR)。

三代ALK抑製劑(藥品商標:各藥品官網;分子結構:[CC BY 4.0 ], via Wikimedia Commons)
在另一些約佔總數3%的肺癌患者中,會出現BRAF基因變異。針對這一病因,由諾華帶來的Tafinlar(dabrafenib)和Mekinist(trametinib)聯合療法也已於2017年獲批,治療帶有BRAF V600E突變的癌症患者。在這一患者群體中,該聯合療法的緩解率可超過60%。

獲批治療肺癌適應症的抗BRAF療法(上)與抗VEGFR療法(下)(藥品商標:各藥品官網)
除此之外,目前還有多款獲批療法靶向的是常見的VEGFR靶點。其中的典型案例為羅氏的Avastin(bevacizumab,安維汀),禮來的Cyramza(ramucirumab),以及正大天晴的福可維(anlotinib)。
近幾年,橫空出世的抗PD-1/PD-L1免疫療法也在肺癌治療上大展身手。其中,百時美施貴寶的Opdivo、默沙東的Keytruda、羅氏的Tecentriq、以及阿斯利康的Imfinzi均已獲批治療非小細胞肺癌。在今年的ASCO官方新聞稿曾指出,在免疫療法問世前,晚期非小細胞肺癌患者的5年平均生存率僅為5.5%。而在免疫療法的治療下,患者的總生存率可以達到18%,堪稱是歷史性的突破。

獲批治療肺癌適應症的免疫療法(藥品商標:各藥品官網)
值得一提的是,上文中提到的前三款免疫療法也均已獲批治療小細胞肺癌,這是一種極為難治的疾病,晚期患者的5年存活率不到2%。值得注意的是,Opdivo在去年獲批小細胞肺癌之際,這些患者已經20年沒能迎來一款新葯。而在今天,阿斯利康也宣布Imfinzi在小細胞肺癌的治療上,總生存期數據有統計顯著的提高(詳見葯明康德今日報導),並在臨床上給患者帶來了明顯的收益。這些都是免疫療法為肺癌患者帶來的巨大改變。
後記

肺癌的死亡率(紅色)在過去幾十年裡呈明顯下降趨勢(圖片來源:參考資料[9])
從曾經的罕見病,到全球最為嚴重的癌症負擔;從曾經的至暗時刻,到如今的百花齊放。過去的100年裡,人類對肺癌的認識有了翻天覆地的變化,也為無數患者帶來了全新的希望。通過避免接觸風險因子(如煙草),選擇早期篩查,以及使用創新療法,肺癌在過去的幾十年裡,無論是發病率,還是死亡率,均有著明顯的下降趨勢。我們在本文的最後,向所有改變肺癌治療的英雄們致敬!也期待與業界的各位同仁一道再接再厲,早日讓肺癌變成慢性可控的疾病!
轉自葯明康德