孕前保健和孕期保健是降低孕產婦和圍產兒併發症的發生率及死亡率、減少出生缺陷的重要措施,能夠及早防治妊娠期合併症及併發症,及時發現胎兒異常,評估孕婦及胎兒的安危,確定分娩時機和分娩方式,保障母嬰安全。
近年來,由於對產前檢查的方案有了新的認識,特別是產前篩查相關技術的快速發展,為此,產科學組制定了《孕前和孕期保健指南(2018)》。
本指南的內容包括:健康教育及指導、常規保健內容、輔助檢查項目。其中健康教育及指導、常規保健內容和輔助檢查的必查項目適用於所有的孕婦,有條件的醫院或有指征時可開展備查項目。本指南僅適用於單胎妊娠、無妊娠併發症和合併症的孕婦。
孕前保健(孕前3個月)
孕前保健是通過評估和改善計劃妊娠夫婦的健康狀況,減少或消除導致出生缺陷等不良妊娠結局的風險因素,預防出生缺陷發生,提高出生人口素質,是孕期保健的前移。
一、健康教育及指導
遵循普遍性指導和個體化指導相結合的原則,對計劃妊娠的夫婦行孕前健康教育及指導,主要內容包括:
(1)有準備、有計劃地妊娠,盡量避免高齡妊娠。
(2)合理營養,控制體品質增加。
(3)補充葉酸0.4~0.8 mg/d[13-14],或含葉酸的複合維生素[14]。既往生育過神經管缺陷(NTD)兒的孕婦,則需每天補充葉酸4 mg[13-14]。
(4)有遺傳病、慢性疾病和傳染病而準備妊娠的婦女,應予以評估並指導。
(5)合理用藥,避免使用可能影響胎兒正常發育的藥物。
(6)避免接觸生活及職業環境中的有毒有害物質,避免密切接觸寵物。
(7)改變不良的生活習慣及生活方式;避免高強度的工作、高噪音環境和家庭暴力。
(8)保持心理健康,解除精神壓力,預防孕期及產後心理問題的發生。
(9)合理選擇運動方式。
二、常規保健(針對所有計劃妊娠的夫婦)
1. 評估孕前高危因素:
(1)詢問計劃妊娠夫婦的健康狀況。
(2)評估既往慢性疾病史、家族史和遺傳病史,不宜妊娠者應及時告之。
(3)詳細了解不良孕產史和前次分娩史,是否為瘢痕子宮。
(4)生活方式、飲食營養、職業狀況及工作環境、運動(勞動)情況、家庭暴力、人際關係等。
2. 體格檢查:
(1)全面體格檢查,包括心肺聽診;
(2)測量血壓、體品質,計算體質指數(BMI);
(3)常規婦科檢查。
三、必查項目
包括以下項目:
(1)血常規;
(2)尿常規;
(3)血型(ABO和Rh血型);
(4)肝功能;
(5)腎功能;
(6)空腹血糖水準;
(7)HBsAg篩查;
(8)梅毒血清抗體篩查;
(9)HIV篩查;
(10)地中海貧血篩查(廣東、廣西、海南、湖南、湖北、四川、重慶等地區)。
四、備查項目
包括以下項目:
(1)子宮頸細胞學檢查(1年內未查者);
(2)TORCH篩查;
(3)陰道分泌物檢查;
(4)甲狀腺功能檢測;
(5)75 g口服葡萄糖耐量試驗,針對高危婦女;
(6)血脂水準檢查;
(7)婦科超聲檢查;
(8)心電圖檢查;
(9)胸部X線檢查。
孕期保健
孕期保健的要求,是在特定的時間,系統提供有證可循的產前檢查項目。產前檢查的時間安排,要根據產前檢查的目的來決定。
一、產前檢查的次數及孕周
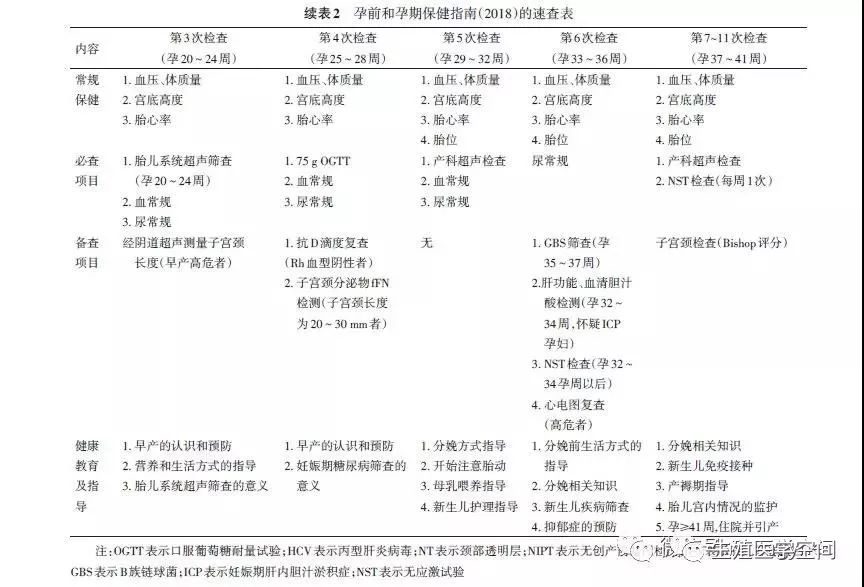
根據目前我國孕期保健的現狀和產前檢查項目的需要,本指南推薦的產前檢查孕周分別為:妊娠6~13周+6,14~19周+6,20~24周,25~28周,29~32周,33~36周,37~41周。共7~11次。有高危因素者,酌情增加次數。
二、產前檢查的內容
(一)首次產前檢查(妊娠6~13周+6)
1. 健康教育及指導:
(1)流產的認識和預防。
(2)營養和生活方式的指導。根據孕前BMI,提出孕期體品質增加建議。


(3)繼續補充葉酸0.4~0.8 mg/d至孕3個月,有條件者可繼續服用含葉酸的複合維生素。
(4)避免接觸有毒有害物質,避免密切接觸寵物;慎用藥物;改變不良生活習慣;保持心理健康,及時釋放精神壓力。
2. 常規保健:
(1)建立孕期保健手冊。
(2)仔細詢問月經情況,確定孕周,推算預產期。
(3)評估孕期高危因素。
孕產史(特別是不良孕產史),生殖道手術史,有無胎兒畸形或幼兒智力低下,孕前準備情況,孕婦及配偶的家族史和遺傳病史。注意有無妊娠合併症,不宜繼續妊娠者應告知並及時終止妊娠;高危妊娠繼續妊娠者,評估是否轉診。本次妊娠有無陰道出血,有無可能致畸的因素。
(4)全面體格檢查,包括心肺聽診,測量血壓、體品質,計算BMI;常規婦科檢查(孕前3 個月未查者);胎心率測定(多普勒聽診,妊娠12周左右)。
3. 必查項目:
與孕前檢查項目相同,額外做超聲檢查。在孕早期(妊娠6~8周)行超聲檢查,以確定是否為宮內妊娠及孕周、胎兒是否存活、胎兒數目、子宮附件情況。
4. 備查項目:
(1)丙型肝炎(HCV)篩查、。
(2)抗D 滴度檢測(Rh 血型陰性者)。
(3)75 gOGTT(高危孕婦)。
(4)甲狀腺功能檢測。
(5)血清鐵蛋白(血紅蛋白<110 g/L者)。
(6)結核菌素(PPD)試驗(高危孕婦)。
(7)子宮頸細胞學檢查(孕前12個月未檢查者)。
(8)子宮頸分泌物檢測淋球菌和沙眼衣原體。
(9)細菌性陰道病(BV)的檢測。
(10)胎兒染色體非整倍體異常的孕早期(妊娠10~13 周+ 6)母體血清學篩查[妊娠相關血漿蛋白A(PAPP-A)和遊離β-hCG]。
注意事項:空腹;超聲檢查確定孕周;確定抽血當天的體品質。
(11)超聲檢查:
妊娠11~13 周+ 6 測量胎兒頸部透明層(NT)的厚度;核定孕周;雙胎妊娠還需確定絨毛膜性質。
(12)絨毛穿刺取樣術(妊娠10~13周+6,主要針對高危孕婦)。
(13)心電圖檢查。
(二)妊娠14~19周+6產前檢查
1. 健康教育及指導:
(1)流產的認識和預防。
(2)妊娠生理知識。
(3)營養和生活方式的指導。
(4)中孕期胎兒染色體非整倍體異常篩查的意義。
(5)非貧血孕婦,如血清鐵蛋白<30 μg/L,應補充元素鐵60 mg/d;診斷明確的缺鐵性貧血孕婦,應補充元素鐵100~200 mg/d[28,38]。
(6)開始常規補充鈣劑0.6~1.5 g/d。
2. 常規保健:
(1)分析首次產前檢查的結果。
(2)詢問陰道出血、飲食、運動情況。
(3)體格檢查,包括血壓、體品質,評估孕婦體品質增加是否合理;子宮底高度;胎心率測定。
3. 必查項目:無。
4. 備查項目:
(1)無創產前基因檢測(NIPT):NIPT篩查的目標疾病為3種常見胎兒染色體非整倍體異常,即21三體綜合征、18 三體綜合征、13三體綜合征。適宜孕周為12~22周+6
不適用人群為:
①孕周<12周;
②夫婦一方有明確的染色體異常;
③1年內接受過異體輸血、移植手術、異體細胞治療等;
④胎兒超聲檢查提示有結構異常須進行產前診斷;
⑤有基因遺傳病家族史或提示胎兒罹患基因病高風險;
⑥孕期合併惡性腫瘤;
⑦醫師認為有明顯影響結果準確性的其他情形。NIPT檢測結果為陽性,應進行介入性產前診斷。
NIPT報告應當由產前診斷機構出具,並由副高以上職稱並具備產前診斷資質的臨床醫師簽署。NIPT檢測結果為陽性,應進行介入性產前診斷。
(2)胎兒染色體非整倍體異常的中孕期母體血清學篩查(妊娠15~20周,最佳檢測孕周為16~18周)。注意事項:同早孕期血清學篩查。
(3)羊膜腔穿刺術檢查胎兒染色體核型(妊娠16~22周),針對高危人群。
(三)妊娠20~24周產前檢查
1. 健康教育及指導:
(1)早產的認識和預防。
(2)營養和生活方式的指導。
(3)胎兒系統超聲篩查的意義。
2. 常規保健:
(1)詢問胎動、陰道出血、飲食、運動情況。
(2)體格檢查同妊娠14~19周+6產前檢查。
3. 必查項目:
(1)胎兒系統超聲篩查(妊娠20~24周),篩查胎兒的嚴重畸形。
(2)血常規。
(3)尿常規。
(四)妊娠25~28周產前檢查
1. 健康教育及指導:
(1)早產的認識和預防。
(2)妊娠期糖尿病(GDM)篩查的意義。
2. 常規保健:
(1)詢問胎動、陰道出血、宮縮、飲食、運動情況。
(2)體格檢查同妊娠14~19周+6產前檢查。
3. 必查項目:
(1)GDM 篩查。直接行75 gOGTT,其正常上限為:空腹血糖水準為5.1 mmol/L,1 h 血糖水準為10.0 mmol/L,2 h 血糖水準為8.5mmol/L。孕婦具有GDM高危因素或者醫療資源缺乏的地區,建議妊娠24~28 周首先檢測空腹血糖。
(2)血常規、尿常規。
(五)妊娠29~32周產前檢查
1. 健康教育及指導:
(1)分娩方式指導。
(2)開始注意胎動或計數胎動。
(3)母乳餵養指導。
(4)新生兒護理指導。
2. 常規保健:
(1)詢問胎動、陰道出血、宮縮、飲食、運動情況。
(2)體格檢查:同妊娠14~19周+6產前檢查;胎位檢查。
3. 必查項目:
(1)血常規、尿常規。
(2)超聲檢查:胎兒生長髮育情況、羊水量、胎位、胎盤位置等[1-6]。
(六)妊娠33~36周產前檢查
1. 健康教育及指導:
(1)分娩前生活方式的指導。
(2)分娩相關知識(臨產的癥狀、分娩方式指導、分娩鎮痛)。
(3)新生兒疾病篩查。
(4)抑鬱症的預防。
2. 常規保健:
(1)詢問胎動、陰道出血、宮縮、皮膚瘙癢、飲食、運動、分娩前準備情況。
(2)體格檢查同妊娠30~32周產前檢查。
3. 必查項目:尿常規。
(七)妊娠37~41周產前檢查
1. 健康教育及指導:
(1)分娩相關知識(臨產的癥狀、分娩方式指導、分娩鎮痛)
(2)新生兒免疫接種指導[5]。
(3)產褥期指導。
(4)胎兒宮內情況的監護。
(5)妊娠≥41周,住院並引產[3-4,47]。
2. 常規保健內容:
(1)詢問胎動、宮縮、見紅等。
(2)體格檢查同妊娠30~32周產前檢查。
3. 必查項目:
(1)超聲檢查[評估胎兒大小、羊水量、胎盤成熟度、胎位,有條件可檢測臍動脈收縮期峰值和舒張末期流速之比(S/D比值)等][3,5]。
(2)NST檢查(每周1次)[5]。
三、高齡孕婦的孕期保健
1. 仔細詢問孕前病史,重點詢問是否患有糖尿病、慢性高血壓、肥胖、腎臟及心臟疾病等,詢問既往生育史;本次妊娠是否為輔助生殖治療受孕;兩次妊娠的間隔時間;明確並記錄高危因素。
2. 評估並告知高齡孕婦的妊娠風險,包括流產、胎兒染色體異常、胎兒畸形、妊娠期高血壓疾病、GDM、胎兒生長受限(FGR)、早產和死胎等。
3. 規範補充葉酸或含葉酸的複合維生素;及時規範補充鈣劑和鐵劑,根據情況可考慮適當增加劑量。
4. 高齡孕婦是產前篩查和產前診斷的重點人群。重點檢查項目包括:
(1)妊娠11~13周+6應行早孕期超聲篩查:胎兒NT、有無鼻骨缺如、NTD等;
(2)預產期年齡在35~39歲而且單純年齡為高危因素,簽署知情同意書可先行NIPT進行胎兒染色體非整倍體異常的篩查;預產期年齡≥40 歲的孕婦,建議絨毛穿刺取樣術或羊膜腔穿刺術,進行胎兒染色體核型分析和(或)染色體微陣列分析(chromosomal microarray analysis,CMA);
(3)妊娠20~24周,行胎兒系統超聲篩查和子宮頸長度測量;
(4)重視GDM篩查、妊娠期高血壓疾病和FGR的診斷。
5. 年齡≥40歲的孕婦,應加強胎兒監護,妊娠40周前適時終止妊娠。
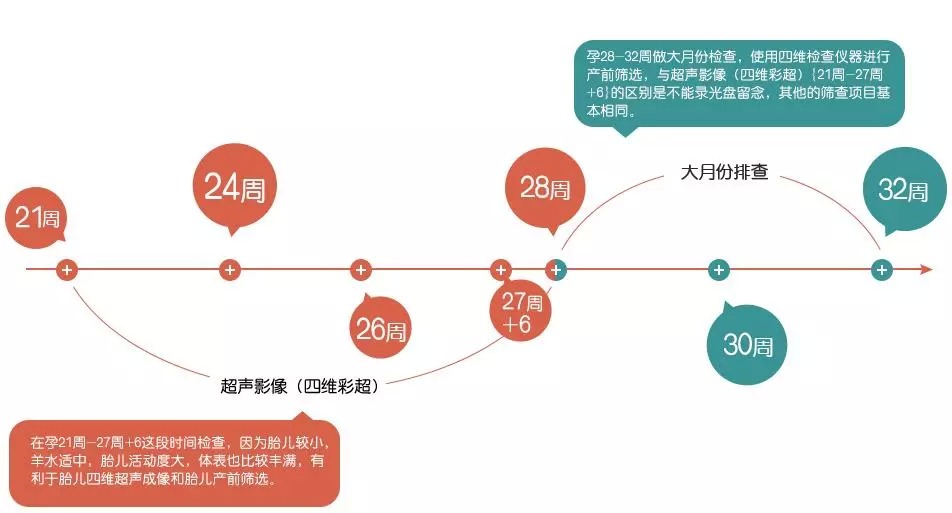
相關檢查可參見下圖。



福利時間:

 播放GIF
播放GIF
婦產科大咖影片
免!費!領!取!
醫生匯婦產論壇是一個婦產科師成長社區,分享的影片資源涵蓋:


版權說明
以上影片為醫生匯錄製,版權歸醫生匯所有,未經允許,謝絕商業使用!影片僅供個人學習使用,學術使用請保留此版權聲明,內容及商務合作請聯繫本微信公眾號。
↓ 點擊"閱讀原文"【查看更多婦產專家影片】
↓↓↓