文章來源:美中嘉和
晚期癌症的轉移或複發,是由於癌細胞對於目前現有的治療方法已經產生了耐葯。癌症的耐藥性是成功治療癌症的主要障礙之一。
在某些情況下,那些最初對於患者有效的藥物會隨著時間的推移而失去效用,使得癌症進展,並且需要使用其他藥物來治療和控制。事實上,癌症最終會對多種藥物產生耐藥性,這並不罕見。
下面,洋蔥就來帶領大家一起看看,癌症耐葯究竟是什麼回事?「狡猾」的癌細胞如何躲避治療藥物的攻擊?

半分鐘讀全文
靶向治療、化療與免疫治療的耐葯模式各有不同
癌症耐葯的一個重要原因是腫瘤細胞不斷獲得新的基因突變
腫瘤細胞也有自己的「條條大路通羅馬」
癌症治療的過程中,腫瘤細胞表型會發生變化,請千萬注意
化療藥物需要穿越血腦屏障的障礙
免疫治療也會發生耐葯
靶向治療與化療耐葯
關於癌症的耐葯機制,最先的發現來自於肺癌。
在中國,大約50%的非小細胞肺癌患者存在表皮生長因子受體 (EGFR) 基因的活化突變。
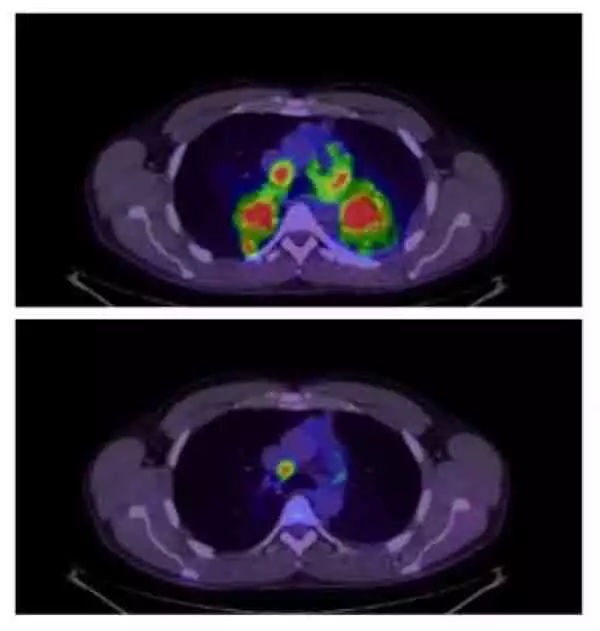
2003年,FDA批準了第一種EGFR抑製劑吉非替尼,但僅僅幾個月的時間,一些患者就出現了耐葯。兩年後,部分患者被發現腫瘤發生了新型突變,也就是現在我們所知道的T790M突變。絕大多數晚期EGFR陽性肺癌患者最終對治療產生耐藥性,其中約一半是由於T790M突變所致。
2009年,研究人員開發出特異性靶向T790M突變腫瘤細胞的EGFR抑製劑奧西替尼。2015年,奧西替尼被批準用於一代EGFR抑製劑耐葯的腫瘤患者。
然而,抗癌的鬥爭遠未結束。就在奧西替尼獲批的同一年,研究人員又發現了另一種突變C797S,這種突變會對奧西替尼產生耐葯。在模型老鼠中,使用EAI045聯合西妥昔單抗(愛必拓)可以控制C797S導致的奧西替尼耐葯。
科學就是在這樣不斷的追逐過程中發現難題,又解決難題。那麼,這些腫瘤突變是怎樣產生的呢,它們又是如何幫助腫瘤細胞在靶向藥物的特異性攻擊下「全身而退」呢?
目標分子變化
1
目標分子消失
治療的靶向目標在癌症進展的過程中消失。
乳腺癌或卵巢癌細胞中的雌激素受體(ER)會在癌症進展中消失,使抗雌激素藥物他莫昔芬很大程度上失效。雌激素受體的消失表明,癌細胞不再依賴於作為生長刺激劑的雌激素。因此,雌激素受體的狀態通常要在乳腺癌和卵巢癌診斷的初始階段確定。
而EGFR T790M突變的減少或消失可能是第三代TKIs選擇性壓力的結果,使T790M突變陰性成為主導。T790M消失的患者使用奧西替尼治療的效果更差。
2
目標分子改變
基因突變在癌細胞中很常見。癌症耐藥性的一個重要原因就是腫瘤細胞的自然變化。癌細胞不斷地進化和適應,獲得新的基因突變。
腫瘤通常是由具有不同突變的細胞組成的複合物,也就是說,腫瘤中的細胞雖然相似,但並不完全相同。當接觸到化療藥物時,正常形式的靶向細胞可以被殺死,而基因突變的細胞可以避免藥物的攻擊。這些耐葯細胞不再需要與其他細胞競爭營養,可能開始主宰腫瘤。

EGFR-C797S突變是導致第三代EGFR-TKI奧西替尼耐葯最常見的繼發突變。C797S的突變使得奧西替尼(AZD9291)無法與EGFR靶點結合,從而失去抑製EGFR激活的效果,導致耐葯的發生。
3
基因擴增
癌細胞也會通過控制靶向分子的基因表達(轉錄),從而增加藥物靶向蛋白的數量。由於細胞內的藥物濃度受到給藥劑量的限制,靶向蛋白數量的增加意味著許多靶標不會受到藥物的影響。也就是說藥物的有效性會下降。

針對於靶向治療目標分子的不斷變化,研究人員也不斷進行更新迭代,開發出針對不同目標分子的一代、二代、三代以及四代抑製劑。
旁路激活
腫瘤細胞非常的「狡猾」,如果靶向藥物將它們的一條「路線」堵住,它們就會想辦法再尋找另一條通路。這也就是腫瘤細胞的「條條大路通羅馬」。
MET和HER2擴增作為重要的旁路激活途徑,在一代及三代EGFR TKIs藥物耐葯機制中都具有重要地位。MET屬於肝細胞生長因子受體,具有酪氨酸激酶活性,參與細胞資訊傳導、細胞骨架重排的調控,是細胞增殖、分化和運動的重要因素。

在第三代EGFR-TKI耐葯中,MET擴增比較常見,MET抑製劑克唑替尼單用或與三代TKIs聯合用藥可以很好地抑製三代TKIs耐葯腫瘤細胞的生長。在奧西替尼耐葯的患者中檢測到MET擴增,克唑替尼單葯治療也有效。
細胞表型轉變
EGFR突變非小細胞肺癌接受EGFR抑製劑治療,出現耐葯的情況時進行活組織檢查,癌細胞中會出現間質樣的標誌物(上皮-間質轉化)或小細胞肺癌樣的狀態(腫瘤細胞類型轉變)。
第一代和第三代EGFR-TKIs治療後都能觀察到非小細胞肺癌向小細胞肺癌的轉化,這在第一代EGFR-TKIs的耐葯機制中佔11%。對於TKIs耐葯的患者,除了進行液體活檢檢測相關突變基因之外,還需要同時強調組織活檢的重要性,來明確有無組織學類型的轉變。
限制藥物進入或排出
標準的化療藥物或靶向治療可能會產生耐葯。有幾種原因導致藥物在癌細胞內達不到治療水準。
最常見的原因之一是MDR1多重耐藥性基因的擴增。該基因編碼一種大跨膜蛋白,能夠阻止藥物進入細胞;或一旦進入細胞,立刻將藥物從細胞中排除。MDR蛋白可以非常有效地降低各種化療藥物的細胞內濃度。雖然這與化療藥物無關,但通常是化療藥物失效的主要原因。

此外,取決於腫瘤的大小和位置,正在使用的治療方法可能無法接觸到靶細胞。大腫瘤的血液供應有限,難以達到中心部位。
血腦屏障的障礙
另一個難題是腦部腫瘤。大腦由血管網提供營養,構造方式與大部分循環系統略有不同。這些血管的變化使得許多不同類型的藥物分子難以跨越大腦周圍的太空。

第一代EGFR-TKI 吉非替尼無法通過血腦屏障,而第三代EGFR-TKI 奧西替尼則可以順利通過血腦屏障;
口服抗腫瘤藥物替莫唑胺,也可以通過血腦屏障,生物利用度接近100%。
免疫治療耐葯
免疫治療也會發生耐葯。
T淋巴細胞清除腫瘤細胞依賴於多個步驟的「癌症免疫周期」。腫瘤抗原遞呈至T細胞,繼續進行至T細胞引發,激活以及腫瘤組織中的運輸/擴增,細胞毒性T細胞識別抗原/ MHC複合物,隨後殺死惡性腫瘤細胞。
免疫治療則靶向上述過程的特定步驟。
如果發生了腫瘤抗原表達、進行或呈遞過程的缺失,就會出現免疫治療的耐葯。
誘導T細胞的功能障礙也可以直接(通過可選的檢查點配體)或間接(通過T調節細胞或腫瘤微環境)的實現腫瘤的免疫逃逸。
此外,還有一些其他的免疫治療耐葯機制則不明顯地改變抗原呈遞或T細胞的耗竭,而是表現出了一種對於抗腫瘤免疫「漠不關心」的狀態。

以PD-1為例,PD-1聯合CTLA-4,聯合放療,或聯合ALT-803,均可在對於PD-1耐葯或複發的患者中表現出有效性。
寫在最後
對於癌症耐葯的機制仍然處在研究之中,癌症耐葯的多因素及異質性是巨大挑戰。研究人員在與「狡猾的」癌細胞進行不斷的鬥爭,不斷接受挑戰,又不斷獲得成功,這是長久而艱巨的任務。對於癌症耐葯機理的研究將有助於在晚期癌症患者中實現持久的疾病控制,為患者帶來生存益處。
癌症變成慢性病,或將在不遠的將來,成為現實。
本微信平台屬於公益性醫學類學習平台,本微信所有轉載文章系出於傳遞更多資訊之目的,所有轉載文章隻用於科普學習使用,且明確註明來源和作者,不希望被轉載的原作者可與我們聯繫,我將立即進行刪除處理。