高血壓是慢性非傳染性疾病之首,血壓控制不良,是心血管病死亡的首要原因。
中國高血壓患病率26.6%,患病人數鋼彈2.7億,全國每四個成年人就有一人患高血壓。
然而,高血壓可防可控。
研究表明,降壓治療可降低腦卒中風險35%~40%,降低心肌梗死風險 20%~25%,降低心力衰竭風險超過50%。因此,預防和控制高血壓,是遏製我國心腦血管疾病流行的核心策略。
高血壓管理水準的高低將直接影響我國未來心腦血管疾病發展趨勢。
隨著分級診療製的推進及家庭簽約醫生製的全國落地,基層醫師需要對慢性病的管理診斷能力進一步提升。
以下內容整理自《國家基層高血壓防治管理指南(2017 版)》,供基層醫師們在工作中參考使用!
基層高血壓管理流程圖
管理對象:
年齡≥ 18 歲的成年高血壓患者。
基層高血壓管理流程:
基層醫療衛生機構應承擔原發性高血壓的診斷、治療及長期隨訪管理工作,識別出不適合在基層診治的高血壓患者並及時轉診。管理目標是降壓達標,降低併發症發生風險。

診斷要點
1. 血壓測量「三要點」:安靜放鬆,位置規範,讀數精準;
2. 診斷要點:診室血壓為主,140/90mmHg 為界,非同日三次超標確診;
3. 健康生活方式「六部曲」:限鹽減重多運動,戒煙限酒心態平;
4. 治療「三原則」:達標、平穩、綜合管理;
5. 基層高血壓轉診四類人群:起病急、癥狀重、疑繼發、難控制。
高血壓診斷高血壓測量注意事項


高血壓診斷
一、血壓測量
測量儀器
1、選擇經認證的上臂式電子血壓計或符合標準的台式水銀柱血壓計,定期校準。
2、袖帶的大小適合患者上臂臂圍,袖帶氣囊 至少覆蓋 80% 上臂周徑,常規袖帶長 22~26cm,寬 12cm,上臂臂圍大者應換用大規格袖帶。
測量方法
規範測量「三要點」: 安靜放鬆,位置規範,讀數精準。
安靜放鬆:
去除可能有影響的因素(測量前 30 分鐘內禁止吸煙、飲咖啡或茶等,排空膀胱),安靜休息至少5分鐘。測量時取坐位,雙腳平放於地面, 放鬆且身體保持不動,不說話。
位置規範:
上臂袖帶中心與心臟(乳頭水準)處於同一水準線上(水銀柱血壓 計也應置於心臟水準);袖帶下緣應在肘窩上 2.5cm(約兩橫指), 鬆緊合適,可插入 1-2 指為宜。台式水銀柱血壓計測量時,聽診器胸 件置於肱動脈搏動最明顯處,勿綁縛於袖帶內。
讀數精準:
電子血壓計直接讀取記錄所 顯示的收縮壓和舒張壓數值; 水銀柱血壓計,放氣過程中聽 到的第 1 音和消失音(若不消 失,則取明顯減弱的變調音) 分別為收縮壓和舒張壓,眼睛 平視水銀柱液面,讀取水銀柱 凸面頂端對應的偶數刻度值, 即以 0,2,4,6,8 結尾,如 142/94mmHg。避免全部粗略讀 為尾數 0 或 5 的血壓值。
注意:
(1)首診測量雙上臂血壓,以後通常測量讀數較高的一側。 若雙側測量值差異超過 20mmHg,應轉診除外繼發性高血壓。
(2)確診期間的血壓測量,需間隔 1~2 分鐘重複測量,取兩次讀數的 平均值記錄; 若收縮壓或舒張壓的兩次讀數相差 5mmHg 以上,應測量第 3 次, 取讀數最接近的兩次的平均值記錄。
二、診斷標準
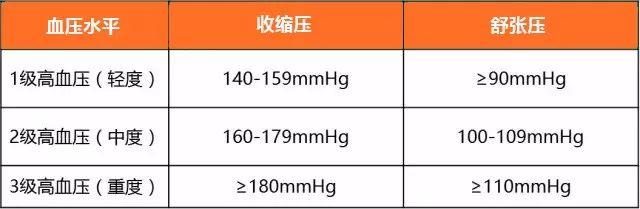
1、以診室血壓測量結果為主要診斷依據: 首診發現收縮壓≥ 140 mmHg 和 / 或舒張壓≥ 90 mmHg1,建議在 4 周內 複查兩次,非同日 3 次測量均達到上述診斷界值,即可確診;
若首診收縮壓≥ 180 mmHg 和 / 或舒張壓≥ 110 mmHg,伴有急性癥狀 者建議立即轉診;無明顯癥狀者,排除其他可能的誘因,並安靜休息後複測 仍達此標準,即可確診,建議立即給予藥物治療。
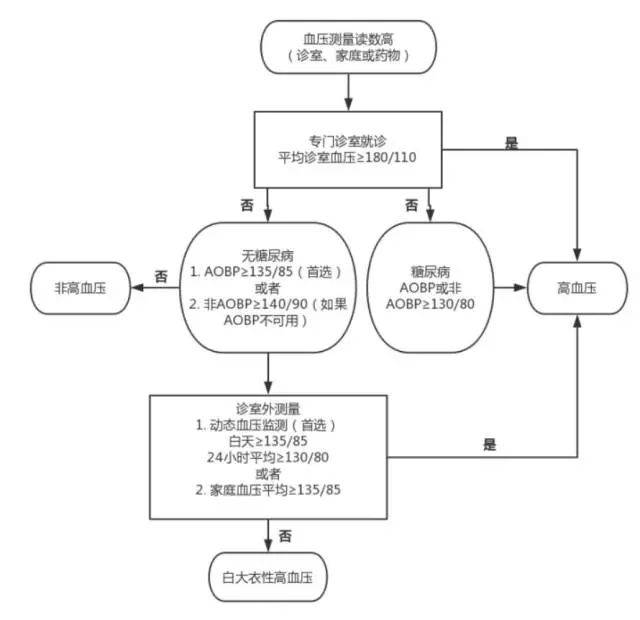
2、診斷不確定或懷疑「白大衣高血壓」,有條件的可結合動態血壓監測或家庭自測血壓輔助診斷。動態血壓和家庭自測血壓診斷高血壓的標準見 表 1,具體參見《手冊》;無條件的,建議轉診。
3、注意鑒別伴有緊急或危重情況、懷疑繼發性高血壓等需轉診的情況。
4、特殊定義:
白大衣高血壓: 反覆出現的診室血壓升高,而診室外的動態血壓監測或家庭自測血壓正常。
單純性收縮期高血壓: 收縮壓≥ 140mmHg 和舒張壓< 90mmHg。
降壓目標
高血壓患者的降壓目標是:收縮壓< 140mmHg 且舒張壓< 90mmHg。 年齡≥ 80 歲且未合併糖尿病或慢性腎臟疾病的患者,降壓目標為:收縮壓 < 150mmHg 且舒張壓< 90mmHg
生活方式乾預對確診高血壓的患者,應立即啟動並長 期堅持生活方式乾預,即「健康生活方式六部 曲」——限鹽減重多運動,戒煙限酒心態平。
一些生活方式乾預方法,不但可明顯降低血壓, 也可預防心血管病,如戒煙、減輕體重、適度 運動等,應大力提倡。各類生活方式乾預目標及降壓效果見表 2。

* 普通啤酒瓶蓋去掉膠皮墊後水準裝滿可盛 6 克食鹽。
根據患者具體情況,與患者共同討論需要改善的生活方式,制定最終目標,每次隨訪根據改善情況設定近期的具體目標,為患者提供顧問、鼓勵其堅持。為提高可行性,可根據患者意願,每次有針對性地選擇 1~2 項需改善的生活方式,持續督促、追蹤。
高血壓藥物治療流程圖所有高血壓患者一旦診斷,建議在生活方式乾預的同時立即啟動藥物治療。
僅收縮壓<160mmHg且舒張壓<100mmHg且未合併冠心病、心力衰竭、 腦卒中、外周動脈粥樣硬化病、腎臟疾病或糖尿病的高血壓患者,醫生也可 根據病情及患者意願暫緩給葯,採用單純生活方式乾預最多 3 個月,若仍未達標,再啟動藥物治療。
一、無合併症高血壓藥物治療流程圖


二、有合併症的高血壓治療方案推薦表


用藥注意事項
每次調整藥物種類或劑量後建議觀察 2~4 周,評價藥物治療的有效性, 避免頻繁更換藥物,除非出現不良反應等不耐受或需緊急處理的情況。
ACEI 與 ARB 一般不聯用。 A與B不作為兩葯聯用的常規推薦,除非針對心肌梗死、心力衰竭患者。
高血壓長期隨訪管理
未達標患者
隨訪頻率:每 2~4 周,直至血壓達標。
隨訪內容:查體(血壓、心率、心律),生活方式評估及建議,服藥情況, 調整治療。
已達標患者
頻率:每 3 個月 1 次。
內容:有無再住院的新發合併症,查體(血壓、心率、心律,超重或肥 胖者應監測體重及腰圍),生活方式評估及建議,了解服藥情況,必要時調 整治療。
年度評估
內容:除上述每 3 個月隨訪事項外,還需再次測量體重、腰圍,並進行 必要的輔助檢查,同初診評估,即血常規、尿常規、生化(肌酐、尿酸、谷 丙轉氨酶、血鉀、血糖、血脂)、心電圖。有條件者可選做:動態血壓監測、 超聲心動圖、頸動脈超聲、尿白蛋白 / 肌酐、X光、眼底檢查等。
附:常用降壓藥物用法、適應證、禁忌證及不良反應


來源:e診所整理