今年「互聯網+醫療健康」的政策檔案頻發,4月《國務院辦公廳關於促進「互聯網+醫療健康」發展的意見》(下面簡稱《意見》)成為互聯網醫療布局的基礎藍圖。
解讀該《意見》主要包括三個方面的內容:
一是健全「互聯網+醫療健康」服務體系;
二是完善「互聯網+醫療健康」的支撐體系;
三是加強行業監管和安全保障。
7月12日,為更加深入「互聯網+醫療健康」的發展,國家衛生健康委員會、國家中醫藥管理局聯合發布《關於深入開展「互聯網+醫療健康」便民惠民活動的通知》(下面簡稱《通知》)。《通知》具體從以下十個方面提出30條具體措施,旨在落實「互聯網+醫療健康」服務體系,為老百姓看病就醫帶來便捷。
就醫診療服務更省心
結算支付服務更便利
患者用藥服務更放心
公共衛生服務更精準
家庭醫生服務更貼心
遠程醫療服務全覆蓋
健康資訊服務更普及
應急救治服務更高效
政務共享服務更惠民
檢查檢驗服務更簡便
根據這些政策性檔案,我們來具體看看這些檔案對未來醫療行業產生哪些影響,為企業發展指明哪些方向。
大力發展互聯網醫院
互聯網醫院何去何從,一直都是行業關注的焦點。尤其是2015年,原國家衛計委明確表示,「除了醫療機構提供的遠程醫療外,其他涉及醫學診斷的工作不允許在互聯網上開展,可以做健康方面的顧問。」難道方興未艾的互聯網醫療產業要被叫停?在政策「動蕩」年代,一批互聯網醫療企業不得不尋求轉型。
直到2018年,國家政策和檔案為互聯網醫院發展指明方向。《通知》明確鼓勵發展互聯網醫院。除了要求建立完善網上預約診療服務平台之外,我們還注意到,在確保醫療品質和資訊安全的前提下,《通知》鼓勵積極為患者在線提供部分常見病、慢性病複診服務,以及隨訪管理和遠程指導,逐步實現患者居家康復,不出家門就能享受優質高效的複診服務。
在鼓勵預約診療,在線問診複診等在這些配套政策中,最受關注的莫過於醫保支付和」一站式」支付結算服務體系。互聯網醫院要想長期生存,就必須通過支付制度的認可。如果連醫生看診都不能在互聯網兌現,那麼互聯網醫療也就沒有生命力。
對此,《通知》也鼓勵醫療衛生機構要通過自助機具、手機客戶端等多種途徑,優化支付流程,改善結算模式。在保障資訊安全的前提下,加強與醫保、商保、銀聯、第三方支付機構合作,為患者提供多種在線支付方式。到2020年,二級以上醫院普遍提供移動支付等「一站式」結算服務。
醫藥電商網售處方葯悲喜交加
網售處方葯的變遷也讓醫藥電商企業宛如坐過山車,悲喜交加。早在2013年、2014年國家就在部分省市進行互聯網第三方平台藥品網上零售試點工作。但是2016年8月,互聯網第三方平台藥品網上零售試點工作被叫停。尤其2017年原國家食葯監總局的兩份檔案均明確:不得通過網路銷售處方葯。雖然Dr.2堅定樂觀地認為網售處方葯是必然趨勢,但是政策撲朔迷離,利益製衡交織。
直到4月的《意見》和7月的《通知》,對此有了明確的官方說法。《通知》鼓勵有條件的醫療機構推進「智慧藥房」建設,實現處方系統與藥房配藥系統無縫對接,方便群眾及時取葯。線上處方經藥師審核後,醫療機構、藥品經營企業可委託符合條件的第三方機構配送。
由此可見,醫藥電商與線下醫院進行了處方共享系統對接,率先實現了實時共享、互聯互通,通過處方共享系統流轉醫院處方,建立配送系統,這樣的醫藥電商體系將佔的先機。
建立執業藥師在線葯事服務制度
網路售葯的另一個阻力是葯事服務的短缺,網上處方提交、執業藥師指導等問題尚未有效解決。在面向顧客的網路售葯交易過程中,顧客往往只看在網上口碑評論,消費記錄等可觀原因,卻在藥品品質方面很難把握,因此執業藥師嚴格把藥品安全至關重要!
因而,從事互聯網藥品交易服務的第三方,藥店應由執業藥師開展網上顧問服務;銷售處方葯應當建立執業藥師在線葯事服務制度,由執業藥師負責處方的審核及監督調配,指導合理用藥。
另外,臨床藥師除了面向顧客提供葯事服務之外,還要指導基層醫務人員提高合理用藥水準,對向基層醫療衛生機構延伸的處方進行在線審核。
慢病隨訪與健康檔案
健全管理網路是慢病管理的硬體基礎。目前區域衛生資訊平台的建設未見明顯效果,慢病患者的電子健康檔案、電子病歷等資訊無法在不同醫療機構間有效流轉,使得不同機構的醫生不能獲得患者病史。
因此當務之急是藉助互聯網+將以上資訊彙集到一起,形成一套連貫的、可以流轉的個人健康檔案,這樣才有可能讓慢病管理實現各系統之間的無縫配合銜接。
此外,我國居民健康檔案沒有統一的資訊軟體,慢病監測網路也未完善,尚未建立全國統一的慢病防治資訊平台,醫生缺少慢病患者有效的生活習慣和生活行為數據(如膳食、運動、行為習慣、健康心理等多方面數據),並且慢病患者自主監測的生命體征數據不連續且不能被醫生及時了解和監控,使得醫生對慢病患者的診療大眾化,難以做出個性化、精準化的診療方案。 對此,《通知》也鼓勵實現健康檔案的聯通整合與健康管理服務:
家庭醫生真正稱為居民健康「守門人」
老生常談,看病難看病貴是因為醫療資源分布不均造成的,基層首診、雙向轉診、急慢分治、上下聯動的分級診療模式也早在2015年就明確提出了。
2016年國家衛計委為新一輪試點城市並提出了明確的工作目標:進一步提升基層服務能力、推進家庭醫生簽約服務、探索組建醫療聯合體、科學實施急慢分治、加快推進醫療衛生資訊化建設、促進區域醫療資源共享、加強部門協調、完善配套政策等。
今年7月的《通知》則確立了三個家庭醫生的具體措施,推進家庭醫生簽約服務、家庭醫生上轉患者管道以及提升家庭醫生服務能力。
家庭醫生是社區衛生醫療服務機構的主力軍,但是目前,中國的基層全科醫生十分奇缺水準參差不齊,優質醫療資源下層難以實現。
因此從國家層面上下一步要為家庭醫生的成長掃清障礙,從基層全科醫生的薪酬制度、晉陞制度、事業發展平台、全科醫師制度等方面為基層醫生著想,創造條件,才能讓優秀人才投身基層、留在基層。
遠程醫療未來可期
遠程醫療早已不是新鮮事物。近年來,國家從頂層設計上,不斷頒布相關政策,正視遠程醫療。
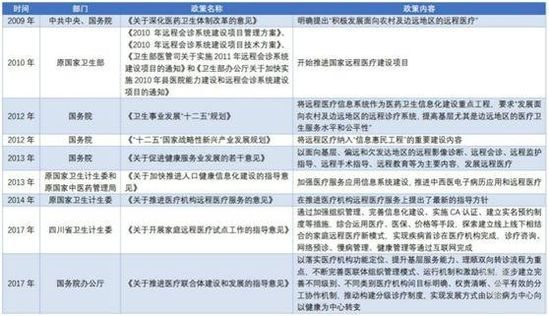
今年7月的《通知》進一步明確了遠程醫療的服務內容以及遠程醫療的覆蓋範圍。
醫療聯合體牽頭醫院要建立遠程醫療中心,向醫療聯合體內醫療機構提供遠程會診、遠程影像、遠程超聲、遠程心電、遠程查房、遠程監護、遠程培訓等服務。
推廣「基層檢查、上級診斷」模式,拓展基層衛生資訊系統中醫學影像、遠程心電、實驗室檢驗等功能,積極應用智能輔助診斷系統,提升基層醫療服務能力和效率。
到2020年,實現遠程醫療服務覆蓋全國所有醫療聯合體和縣級醫院,並逐步向社區衛生服務機構、鄉鎮衛生院和村衛生室延伸。
當然,遠程醫療也存在一些問題,分級診療落實存在阻力、遠程醫療產品自身技術問題、患者醫療習慣一時難以改變,雖然這些都對遠程醫療的發展存在一定的製約、限制,但從發現問題到解決問題需要一個過程,遠程醫療一旦突破了瓶頸,毋庸置疑其爆發的市場太空不可估量。
因此新政影響下,上述這六個大的方面一定會催生出一系列巨型的服務公司,互聯網醫療整個行業將進入嶄新的一頁!








