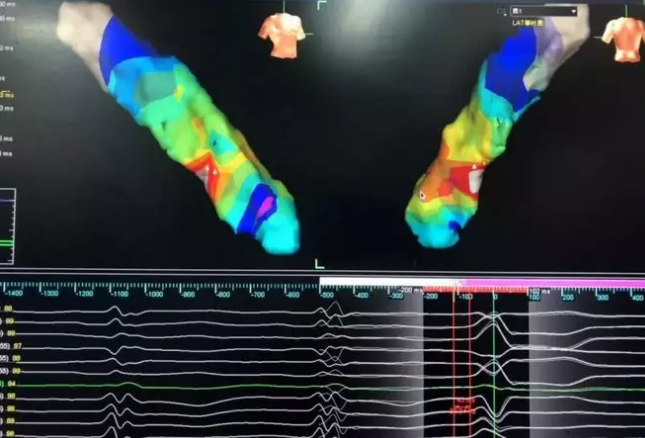
室速是導致猝死的重要原因,接近25%-30%的心臟驟停由室速導致,而多數缺血性心臟病和結構性心臟病患者的直接死因也為室速。臨床上如何管理好室速,對於緩解患者癥狀、改善患者生活質量、降低遠期死亡率具有重要意義。由於對室速的廣泛關注,近年來室速的治療獲得了一些進展,下面就對這些臨床上已經應用的,以及處於研究階段的方法,進行簡單的總結。
01藥物


包括心律平、胺碘酮、美西律、β受體阻斷劑等,廣泛用於室速的治療。維拉帕米對左室特發性室速的急性期治療具有很好的效果,即使在植入ICD或射頻消融後,藥物治療依然必不可少,能夠減少ICD放電的次數,或心律失常發作的頻率。
02ICD植入
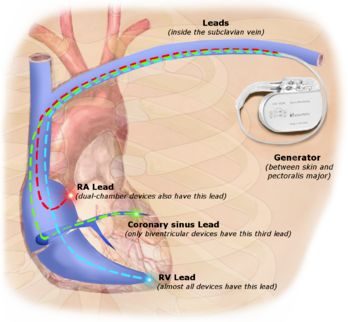

嚴格來說,ICD並未對室速進行治療,而是在室速發作時,暫時中止室速,預防猝死,或許這對室速的基質沒有影響,但卻是器質性心臟病預防猝死最有效的手段。當其他治療方法都不能保證室速不會再發時,ICD是守護生命的最後一道防線。
03
導管射頻消融


包括心內膜和心外膜兩個途徑,視室速的起源位置而定,經心內膜導管射頻消融在臨床應用的更多,包括右室特發性室速、左室特發性室速、缺血性心肌病相關性室速等,多數均可經心內膜途徑消融成功。而少部分起源於心外膜的室速,則需要經心包穿刺,而後進行心外膜室速的消融。
特發性室速的導管消融治療效果很好,成功率在90%以上,但器質性心臟病室速,導管射頻消融的成功率僅在50%-60%左右,很多患者最終還是需要植入ICD進行猝死預防。
04冷凍球囊消融
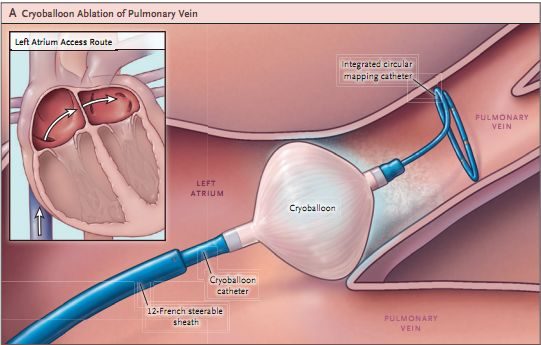
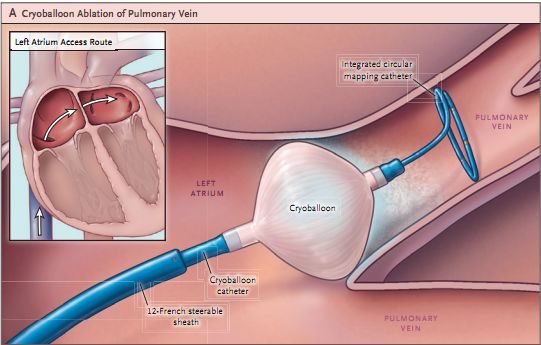
同為消融,但和射頻消融不同,冷凍球囊應用冷凍和低溫達到定向損害心肌的效果。目前冷凍球囊在陣發性房顫和短期持續性房顫患者的治療中已廣泛開展,在室速患者的消融中應用較少,但有小樣本左室乳頭肌起源室速中冷凍球囊消融和導管射頻消融的對比研究發現,冷凍球囊消融具有更高的即刻成功率,更低的遠期複發率。當然,這距離其在臨床上在室速患者中大規模應用還有很長的路要走。
05心臟交感神經切除術
很多室速發作和交感神經活性增高有關,如長QT綜合征和兒茶酚胺敏感性室性心動過速(CPVT)。支配心臟的交感神經主要來自星狀神經節和交感乾,為了降低心臟交感神經活性,需要進行星狀神經節和T2-T4交感神經節的切除,起到心臟去交感神經化的作用。部分已經植入ICD而反覆放電的患者,通過這樣的治療方法,可以顯著減少放電的次數。
而有意思的是,不僅心臟分布有交感神經,腎臟也同樣有,而且,腎臟交感神經切除後,也能夠顯著減少多形性室速發作的頻率,甚至部分中心已經開始通過導管消融的方法進行腎交感神經消融術,來進行多形性室速的治療。果然是心腎一家啊,腎交感神經不但和高血壓有關,還能和室速發生聯繫,也是不禁讓人感嘆!
06
放射治療
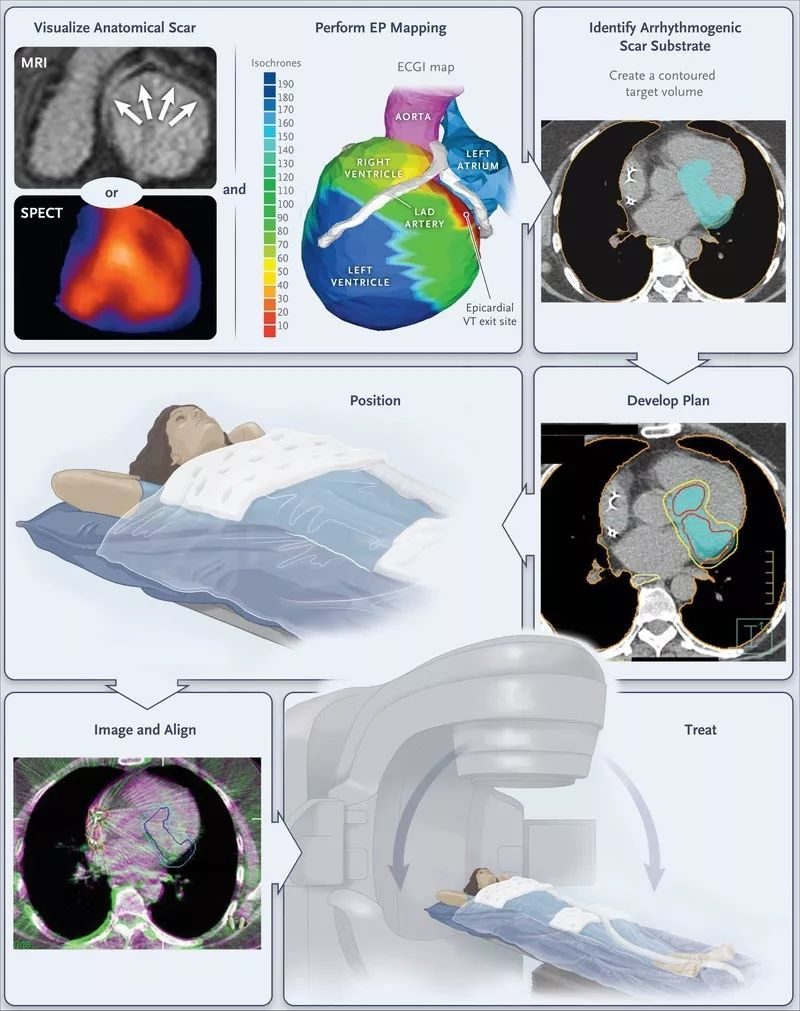

你沒有看錯,確實是放射治療,不是用來治療腫瘤,而是室速,已經發在了很好的雜誌上(《新英格蘭醫學雜誌》)。放療前,首先通過心電圖等記錄室速的形態,判斷室速發生的基質,如能完善MRI確定心肌瘢痕區域,會更好。而後通過發射線定向損傷目標區域心肌,達到終止或減少室速發作的目的。這種治療方法最大的副作用來自X線,如臨近區域被照射後出現的腦損傷、腦水腫、放射性肺炎、腸穿孔等。
2012年1例室速患者最早嘗試了這種治療方法,7個月後室速發作較前明顯減少,隨訪至今並未發現上述副作用。而Cuculich等對5例ICD植入術後反覆發作難治性室速的患者進行了放射治療,單次應用放射劑量25Gy,未發生相關副反應,在接近1年的隨訪時間內,5例患者室速發作均明顯減少,進一步擴大樣本的研究正在進行當中。
07
外科消融治療
消融只是一種治療方法,不被心內科獨佔,心外科也不是不可以使用。對於某些室速,即使明確了發生基質,經心內膜消融還是不能成功,可能因為在外膜,可能因為位置特殊,此時如患者有其他的外科指征,如瓣膜置換或巨大室壁瘤等,可在外科手術的同時,對室速的基質,通過射頻、冷凍或外科手術本身進行破壞,來達到治療室速的目的。
08基因治療
室速基因治療目前還處於基礎研究階段,尚未投入臨床應用,因為其「願景美好,現實殘酷的特點」,當我把它列在這裡,很像是招搖撞騙。
但想想長QT綜合征、Brugada綜合征、致心律失常性右室心肌病(ARVC)、CPVT這些遺傳性心律失常,都能發現相關的致病基因,如果基因治療能夠開展,糾正了這些患者導致惡性心律失常的基因,就不再有室速,不需要長期服用藥物,不需要植入ICD,真的具有很大的吸引力。雖然目前還不成熟,但這是我們努力的方向!
得了室速固然很讓人難過,但慶幸的是,我們至少還有這些治療手段,根據自己的病情,選擇合適的治療方法,改善生活質量,延長壽命,需要我們共同努力!
參考文獻:
[1] Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation 2017.
[2] Weisfeldt ML, Everson-Stewart S, Sitlani C, Rea T, et al; Resuscitation Outcomes Consortium Investigators. Ventricular tachyarrhythmias after cardiac arrest in public versus at home. N Engl J Med 2011; 364: 313-321.
[3] Santangeli P, Muser D, Maeda S, et al. Comparative effectiveness of antiarrhythmic drugs and catheter ablation for the prevention of recurrent ventricular tachycardia in patients with implantable cardioverter-defibrillators: A systematic review and meta-analysis of randomized controlled trials. Heart Rhythm 2016; 13: 1552-1559.
[4] Dukkipati SR, Choudry S, Koruth JS, et al. Catheter Ablation of Ventricular Tachycardia in Structurally Normal Hearts: Indications, Strategies, and Outcomes. J Am Coll Cardiol 2017; 70: 2909-2941.
[5] Cuculich PS, Schill MR, Kashani R, et al. Noninvasive Cardiac Radiation for Ablation of Ventricular Tachycardia. N Engl J Med 2017; 377: 2325-2336.
[6] Rajesh MC, Deepa KV, Ramdas EK. Stellate Ganglion Block as Rescue Therapy in Refractory Ventricular Tachycardia. Anesth Essays Res 2017; 11: 266-267.
[7] Feyz L, Wijchers S, Daemen J. Renal denervation as a treatment strategy for vasospastic angina induced ventricular tachycardia. Neth Heart J 2017; 25: 596-597.
[8] Li A, Hayase J, Do D, et al. Hybrid surgical vs percutaneous access epicardial ventricular tachycardia ablation. Heart Rhythm 2018; 15: 512-519.
TAG: |