今天是2018年6月25日
農曆五月十二
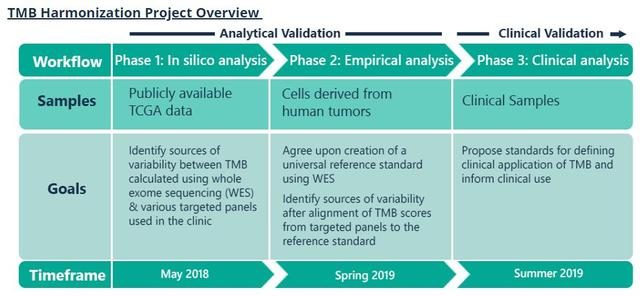
醫麥客:腫瘤突變負荷的崛起之路
2018年6月25日/醫麥客 eMedClub/--心心念念!2018年6月15日這一天,中國終於迎來了首個,也是目前唯一獲批上市的免疫腫瘤治療新葯。CFDA正式批準PD-1抗體納武利尤單抗注射液(商品名歐狄沃,英文名Opdivo)上市,作為第一個在中國獲批的免疫腫瘤治療藥物,歐狄沃將為我國數十萬腫瘤醫生及70多萬經治的非小細胞肺癌患者提供新的治療選擇,並讓部分患者實現長期生存。

眾望在沃(圖片來源 百時美施貴寶中國)
自2014年美國上市,火遍了全球的PD-1抑製劑終於在四年之後,來到了家門口!牢牢坐穩頭號明星交椅的位置,以PD-1/L1抗體為代表的免疫療法已經讓「人類從未離治癒癌症如此之近」,而雙不清的「突破」光環仍在持續增加中…
近日,BMS(百時美施貴寶)又宣布了一個好消息!對於非小細胞肺癌患者患者,無論PD-L1表達水準如何,無論是鱗癌還是非鱗癌,Opdivo + Yervoy一線治療都能降低肺癌進展風險。
就問你6不6

基於此,美國FDA已經接受其PD-1抗體Opdivo(nivolumab)和聯合低劑量CTLA-4抗體Yervoy(ipilimumab),一線治療腫瘤突變負荷(TMB)≥10 mut/Mb的晚期NSCLC(非小細胞肺癌)患者的補充生物製劑許可申請(sBLA),並確定了2019年2月20日作出最終批複。(每兩周使用Opdivo 3 mg/kg,每六周使用低劑量Yervoy 1 mg/kg)

試驗設計(圖片來源 NEJM)
而就在前不久(2018年4月16日),FDA已經批準Opdivo聯合Yervy用於晚期腎細胞癌(RCC)中高危患者的一線治療,而且同樣都是無論PD-L1表達水準如何。

評估Opdivo/Yervoy聯合治療高TMB患者的的基本原理(圖片來源 BMS)
此次sBLA是基於代號為CheckMate-227的臨床研究(NCT02477826),值得注意的是,該研究是首個且唯一一個評估免疫組合療法相對於化療一線治療TMB≥10 mut/Mb NSCLC的全球性III期研究,臨床入組患者更是橫跨鱗狀和非鱗狀腫瘤組織學及PD-L1表達譜。

Opdivo+Yervoy VS 化療組的無進展生存期PFS(圖片來源 BMS)
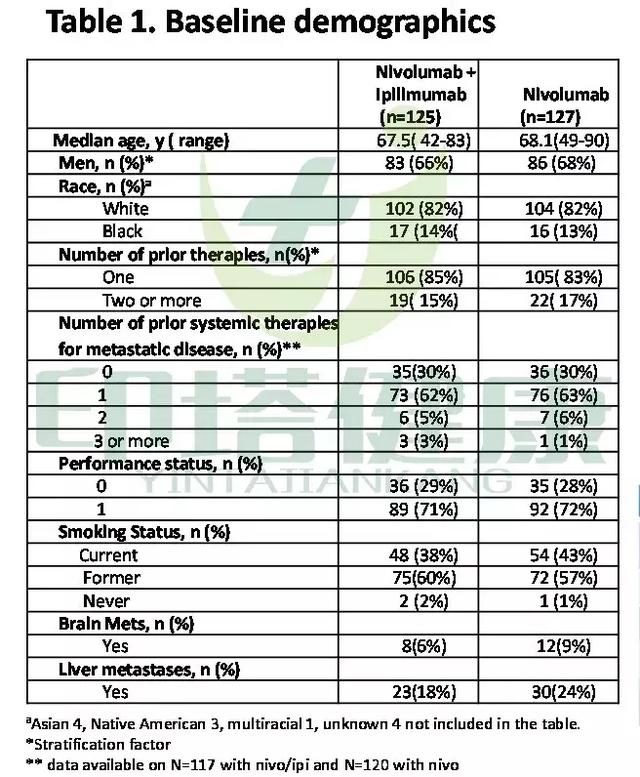
Opdivo+Yervoy VS 化療組的總體緩解率ORR以及持續緩解時間DOR(圖片來源 BMS)
數據顯示,Opdivo+Yervoy聯合組對比化療組1年無進展生存率為43% vs 13%,中位無進展生存期(PFS)為7.2個月 vs 5.4 個月;總體緩解率(ORR)為45.3% vs 26.9%。

簡直完敗
等等
還有更厲害的…
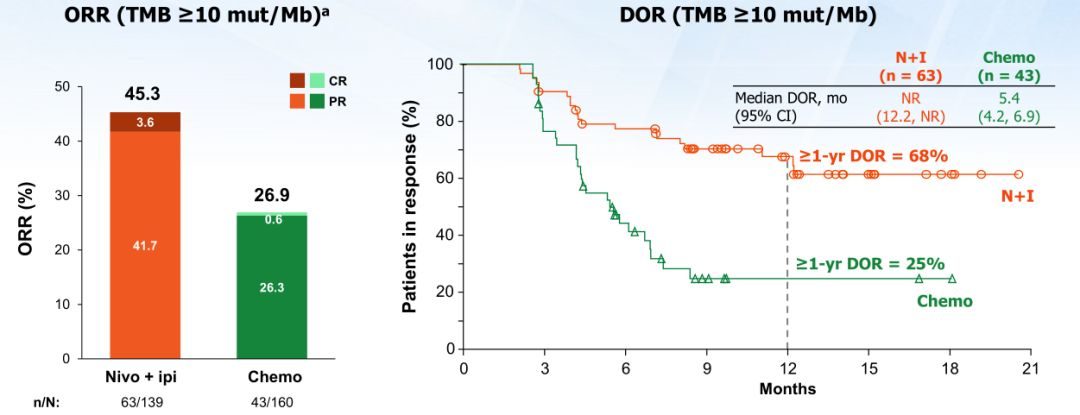
不論PD-L1表達,肺癌患者進展率都顯著降低(圖片來源 NEJM)
在213名PD-L1≥1%的患者中,聯合療法降低肺癌進展率42%,在86名PD-L1<1%的患者中,聯合療法降低肺癌進展率45%。
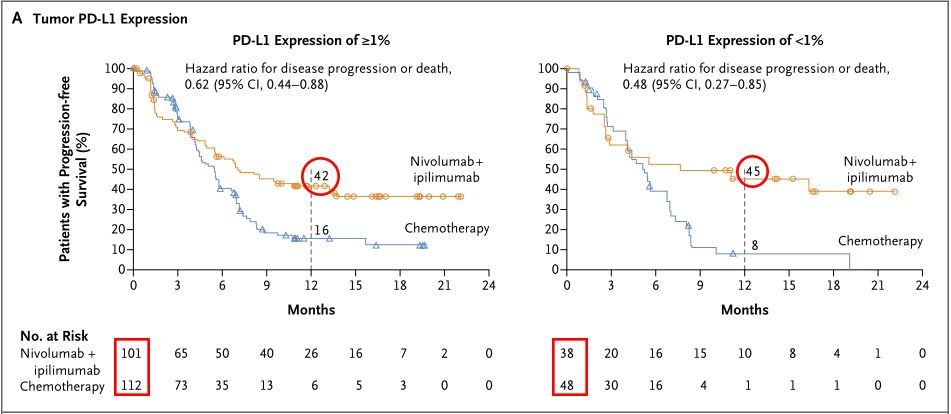
不論是鱗癌還是非鱗癌,肺癌患者進展率都顯著降低(圖片來源 NEJM)
在100名鱗癌患者中,聯合療法降低肺癌進展率36%,在199名非鱗患者中,聯合療法降低肺癌進展率46%。即,不論PD-L1表達,不論是鱗癌還是非鱗癌,患者均能獲益。

安全性數據(圖片來源 NEJM)
安全性方面,3或4級治療相關不良事件的發生率聯合治療組為31%,化療組為36%。
顯然,Opdivo聯合Yervoy治療高腫瘤突變負荷患者(TMB)的無進展生存期(PFS)明顯優於化療。對此,參與這項研究的 Memorial Sloan Kettering癌症中心的Matthew Hellmann博士也表示,這些數據證明了Opdivo聯合Yervoy 作為高TMB的NSCLC患者的一線治療方案的組合實力。
另外,從這項關鍵臨床研究提供的數據來看,PD-L1的表達是否可以指導臨床用藥,選擇獲益人群,結論仍有待商榷,而腫瘤突變負荷(TMB)作為一項新興的診斷方式,已經成功的引起了研究人員的注意!
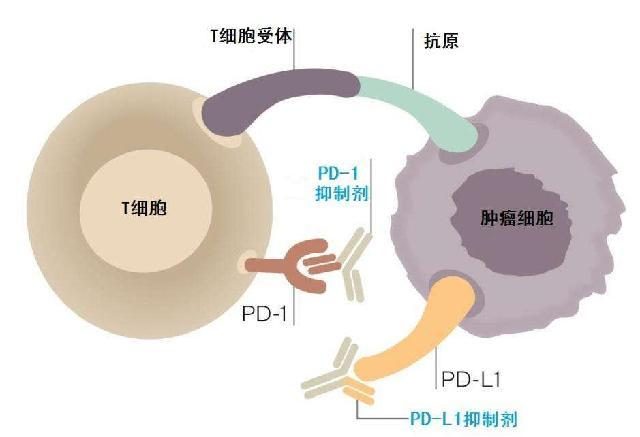
我們了解到,腫瘤細胞的突變會隨時間推移而不斷蓄積,這種現象在正常細胞中是看不到的。腫瘤突變負荷(TMB)是一種定量的生物標誌物,它反映了腫瘤細胞所攜帶的突變總數。具有高TMB的腫瘤細胞具有較高的新抗原水準,這被認為可以幫助免疫系統識別腫瘤並刺激抗腫瘤T細胞的增殖和抗腫瘤反應。

腫瘤突變負荷越高,癌症免疫治療藥物的成功率就越高(圖片來源 NEJM)
而在此之前,JohnsHopkins Kimmel癌症中心的研究人員也曾在《新英格蘭醫學雜誌》上公開發文:表示「突變負荷」或腫瘤DNA中存在的突變數目是預測檢查點抑製劑的這類免疫療法針對不同癌症產生反應的良好標誌物,可以用來指導這類免疫療法的臨床試驗。
通過分析27 個不同癌症類型,研究人員發現了一種明顯的聯繫:一種癌症類型的突變負荷越高,對檢查點抑製劑有反應的可能性就越大。而且值得注意的是,超過50%的癌症對於檢查點抑製劑的反應程度,均可由該癌症的突變負荷解釋。
參考出處:
DOI: 10.1056/NEJMoa1801946
部分數據參考自百時美施貴寶