
掌握常見抗菌藥物的葯代學和藥效學,有助於臨床更好用藥。
藥物代謝動力學(Pharmacokinetics,PK)主要是應用動力學原理與數學模式定量研究藥物在生物體內吸收、分布、代謝和排泄(ADME)隨時間變化的動態規律;藥效學(Pharmacodynamics,PD)則是研究藥物對疾病的效果及藥物劑量對療效的影響。抗菌藥物 PK/PD 理論是將抗菌藥物濃度及作用時間和抗菌活性相結合,闡明抗菌藥物在特定給藥方案下產生抗菌效果的過程[1]。
一、葯時曲線

圖1 葯時曲線圖
二、常用 PK 和 PD 參數
表1 常用PK 和 PD 參數

三、PK過程中的吸收、分布、代謝、排泄
1.吸收
即藥物從給葯部位進入血循環的過程。與吸收相關的PK參數:F、Tmax、Cmax等。
2.分布
藥物進入血液循環後,通過各種生理屏障向組織轉運。常見抗菌藥物與分布相關的PK參數:Vd(見表2)、蛋白結合率(PB),見表3。
表2 常用抗菌藥物的表觀分布容積(Vd)

表3 常用抗菌藥物的血漿蛋白結合率(PB)

只有藥物的遊離型分子才能從血液向組織轉運,並在作用部位發揮作用。高PB藥物的起效時間會受到顯著影響,當機體低蛋白血症時,Vd可能增加,遊離型藥物增加,清除也會增加。
3.代謝
藥物進入機體,經酶轉化變成代謝產物。代謝酶主要是指P450酶,該酶系統易受藥物的誘導或抑製。
經CYP450酶代謝的抗菌藥物有:紅霉素的大環內酯類、環丙沙星、異煙肼、酮康唑、氟康唑等;
對CYP450有誘導作用的抗菌藥物:利福平;
對CYP450有抑製作用的抗菌藥物:氯黴素、磺胺嘧啶、甲硝唑、大環內酯類、喹諾酮類、異煙肼、各種康唑。
4.排泄
藥物主要經腎臟或經肝臟代謝後以原形或代謝物經尿液或腸道排出體外。大多數是經腎臟排泄,常用抗菌藥物的清除途徑見表4。
與代謝排泄有關的參數主要有消除半衰期和清除率。
表4 常見抗菌藥物的清除途徑

四、抗菌藥物的PK/PD分類
目前,依據抗菌作用與血葯濃度和作用時間的相關性將抗菌藥物分為三類:時間依賴性、時間依賴性且 PAE 較長性、濃度依賴性抗菌藥物(見表5)。
由於抗菌藥物的靶濃度往往無法測定,通常使用MIC 作為 PD指標,從而衍生出來的PK/PD 參數有:AUC/MIC(血清抗菌藥物濃度時間曲線的面積和MIC 的比值)、Cmax/MIC(血清中抗菌藥物峰濃度和 MIC 的比值)、%T>MIC(血清中抗菌藥物濃度大於 MIC 的時間與給葯間隔之比)。
表5 抗菌藥物分類及PK/PD 參數特徵
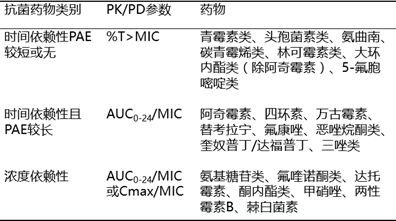
時間依賴性抗菌藥物的合理使用關鍵在於優化細菌暴露於有效抗菌藥物濃度的時間,如果隨意延長給葯間隔(即減少每日給葯次數),將無法保證有效的%T>MIC,導致治療失敗甚至菌株產生選擇性耐葯。通常增加給葯次數、延長給葯時間可以提高%T>MIC,達到優化治療的目的。對於重症患者,有研究認為持續靜脈滴注較間歇靜脈滴注的療效更為顯著。濃度依賴性抗菌藥物具有較長的抗生素後效應和首劑量效應,可通過減少給葯次數,增加每次給藥劑量,使AUC/MIC 和 Cmax/MIC 值達到較高水準。
五、多種因素影響藥物 PK/PD
ADME 的每一個過程對藥物的轉運都存在相應的影響因素,且不同人群的影響因素也存在差異(見表6)。在重症患者中,由於存在毛細血管滲漏和細胞外液分布異常,親水性藥物的分布體積(Vd)顯著增加,往往導致需要增加給藥劑量才能在感染部位達到最佳藥物濃度。而親脂性藥物在重症患者的 Vd 變化並不顯著,往往不需要改變負荷劑量。影響 PD 的因素主要是存在異物、膿腫、生物膜、積液,藥物相互作用或拮抗作用以及病原微生物耐葯。目前基於耐葯機制的 PK/PD 研究多局限於體外,菌株的種類和數量往往不具有代表性。由於多種因素影響藥物 PK/PD,開發合適的體外模型來確定抗菌藥物的有效性存在挑戰。
表6 藥物在體內的 ADME 過程及影響因素

參考文獻:
[1] 中國醫藥教育協會感染疾病專業委員會.抗菌藥物葯代動力學/藥效學理論臨床應用專家共識[J].中華結核和呼吸雜誌, 2018, 41(6): 409-46.
本文首發:醫學界臨床藥學頻道
如果您有實用或有趣的臨床藥學資訊、乾貨等內容
豐厚的稿費等著你~
喜歡,就給我一個「好看」







