不想錯過界哥的推送?
戳上方藍字「醫學界呼吸頻道」關注我們
並點擊右上角「···」菜單,選擇「設為星標」


AECOPD患者脫離有創呼吸機,把握時機是關鍵!
作者 | 長沙市中心醫院 呼吸科小超人
病例
老年 男性 67歲
咳嗽、咳痰、活動後氣促20年,加重2天於2019年2月23日入院。
既往:高血壓病、糖尿病、冠心病。
入院體查:T(體溫)36.8℃ 、P(脈搏)129次/分、RR(呼吸)25次/分、BP(血壓)173/90 mmHg。
急性病容,嗜睡,球結膜水腫,頸靜脈充盈。桶狀胸,叩診過輕音,雙側呼吸運動減弱,雙肺呼吸音低,呼氣延長,雙肺可聞及大量乾濕囉音。心界擴大,心率129次/分,心律齊,劍突下心音明顯增強,P2亢進,無雜音。腹軟,全腹無壓痛。無杵狀指,雙下肢輕度水腫。
輔助檢查:
血常規:WBC(白細胞)17.16×109/L、N(中性粒細胞百分比)89%、Hb(血紅蛋白)184 g/L、Plt(血小板)145 ×109/L,
電解質、肝功能、凝血功能、BNP(腦鈉肽)、DDR(D-D二聚體)、肌鈣蛋白正常,
快速血糖 12.40 mmol/L,
動脈血氣分析:pH(酸鹼度)7.32、pCO2(二氧化碳分壓)77.9 mmHg 、pO2(氧氣分壓)47.54 mmHg、 Be(鹼剩餘)39.2 mmol/L 、Lac(乳酸濃度)3.2 mmol/L。
入院診斷
1、慢性阻塞性肺疾病急性加重期(AECOPD)
Ⅱ型呼吸衰竭
-
慢性肺源性心臟病失代償期
2、肺部感染
3、冠心病(缺血性心肌病型)
心功能Ⅲ級
4、高血壓病3級,很高危
5、高脂血症
6、類固醇糖尿病
7、青光眼術後
治療經過
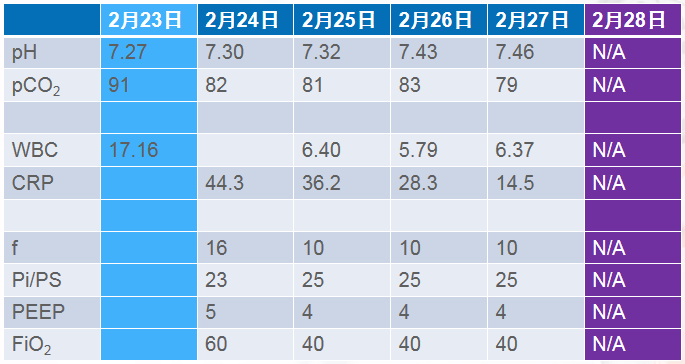
無創佩戴1小時後複查動脈血氣分析:pH 7.27、pCO2 91 mmHg、pO2 122 mmHg、HCO3 41.8 mmol/L、Lac 1.1 mmol/L、Be 14.9 mmol/L。
病情惡化但家屬不同意轉監護室,普通病區繼續無創輔助,第2天上午(2月24日 8:10)轉入呼吸監護室。
(2019年2月24日 10:10)無創佩戴下患者: HR 140次/分、RR 38次/分、BP 166/98 mmHg、SpO2(血氧飽和度)80%呼吸窘迫,予以經口插管接有創通氣。
初始參數:P-SIMV+PSV(壓力型同步間歇指令通氣和壓力支持通氣結合模式)f 16次/分、Pi (吸氣壓力)23 cm、H2O PS(壓力支持)23 cm、H2O PEEP(呼氣末正壓通氣)5 cm、H2O FiO2(吸入氧濃度百分比)60%。
有創1小時血氣分析:pH 7.30、pCO2 82 mmHg、pO2 116 mmHg、HCO3 40.3 mmol/L 、Lac 0.6 mmol/L、Be 8.9 mmol/L。
亞胺培南西司他丁抗感染

脫離有創呼吸機的時機到了!
問題1:患者感染得到有效控制,2月27日抗生素降階梯為呱拉西林他唑巴坦。氧合改善但二氧化碳仍高,需要呼吸機壓力支持高,下一步怎麼做?
1、繼續使用SIMV(同步間歇指令通氣)模式,下調f並逐漸下調Pi/PS力度;
2、開始SBT(2小時自主呼吸試驗);
3、改用PSV(壓力支持通氣)模式,並逐漸下調PS力度;
4、拔除氣管插管改用無創呼吸機序貫;
5、拔除氣管插管改用經鼻子高流量序貫。
選擇2、開始SBT!
SBT設置 PS 10 cm、H2O PEEP 4 cm、H2O FiO2 40%。
SBT失敗!是繼續還是等待機遇?
問題2:患者出現呼吸頻率明顯增快,呼吸機監測到的呼出潮氣量明顯下降,SBT失敗,下一步怎麼做?
1、繼續使用SIMV模式,下調f並逐漸下調Pi/PS力度;
2、明日SBT;
3、改用PSV模式,並逐漸下調PS力度;
是機遇不需要再等待,呼吸科醫生有法寶!
建立人工氣道並實施機械通氣是生命支持的重要手段。雖然有創機械通氣能夠非常有效的維持患者生命,但同時也帶來了一系列的併發症,如呼吸肌乏力、上氣道損傷,呼吸機相關性肺炎和鼻竇炎。一旦發生呼吸機相關性肺炎,治療難度和醫療負擔都明顯增加,患者生存率明顯下降。
因此,對於危重患者來說如何縮短有創通氣支持的時間成為了一個重要的目標。
無創正壓通氣(Noninvasive positive pressure ventilation, NIPPV)的出現為縮短急性呼吸衰竭患者有創支持的時間提供了一種新的手段。
不同於傳統的有創通氣模式,NIPPV無需建立侵入性的人工氣道,通過口鼻罩、鼻罩、全臉面罩和頭罩方式將呼吸機與患者連接。通過NIPPV能夠實現給氧、增加潮氣量和給予外源性的呼氣末正壓來抵消內源性的呼吸末正壓等方式來實現改善肺通氣與換氣、緩解呼吸困難癥狀和減少呼吸肌做功等作用,同時可以有效地減少有創通氣所伴隨的併發症。
Udwadia等於1992年第一次報導將NIPPV應用於有創通氣的撤機過程中,發現NIPPV可應用於有創通氣的撤機,縮短有創通氣的時間,該研究中部分患者最終脫離無創呼吸機甚至恢復工作能力。此後出現了大量的有關NIPPV應用於有創撤機的研究。但NIPPV在輔助撤機過程中的作用及有效性仍存在爭論。
NIPPV輔助撤機主要應用於以下三種情況:
1、有創無創序貫通氣策略
2、常規撤離有創通氣後改無創
3、挽救撤機後發生的呼吸衰竭
序貫通氣比傳統通氣好處多太多,簡直撿到寶!
雖然仍存在爭議,但研究表明急性呼吸衰竭患者能從利用NIPPV進行早期撤機中獲益,拔出氣管內導管能讓患者獲得以下好處:


(點擊可查看大圖)
Nava等最早報導的多中心隨機對照臨床研究觀察NIPPV能否縮短AECOPD患者有創通氣時間。
患者在接受有創通氣48 h後進行SBT。將SBT失敗的50例患者納入研究並隨機分為兩組,一組直接拔管改用NIPPV支持即有創無創序貫通氣組,另一組繼續採用有創下的壓力支持通氣(PSV)模式即常規撤機組。所有患者每天均進行2次SBT。
60天后25名接受有創無創序貫通氣的患者有22名成功撤機,而常規撤機組的25名患者中只有17人成功撤機。此外有創無創序貫通氣組的平均機械通氣時間(接受有創通氣天數和無創通氣天數之和)要短於常規撤機組(10±7 d vs 17±12 d),60天生存率要高於常規撤機組(92% vs 72%),在有創無創序貫通氣組中無一例呼吸機相關性肺炎發生,而常規撤機組中有7例。


國內12家醫院的內科及呼吸重症監護病房共同參加一項以「肺部感染控制窗( Pulmonary Infection Control Window,PICW)」為切換點,行有創無創序貫治療慢性阻塞性肺疾病(COPD)所致嚴重呼吸衰竭的多中心隨機對照臨床研究。
選擇因支氣管-肺部感染致AECOPD並嚴重呼吸衰竭行有創通氣,治療後出現PICW的患者,以PICW為切換點實施有創無創序貫通氣策略。研究結果指出PICW為切換點實施有創無創序貫通氣可縮短有創通氣時間,降低呼吸機相關性肺炎的發生率,顯著改善AECOPD患者的預後,但總機械通氣時間差異無統計學意義。
<< 左右滑動查看更多信息,點擊可看大圖 >>
表1 文章比較了關鍵性結果:病死率,呼吸機相關性肺炎,離線失敗,再插管;重要性結果:有創通氣時間,總通氣時間,住ICU時間,住院時間,住院花費




圖2 有創無創序貫通氣組患者病死率更低




圖4 有創無創序貫通氣組患者離線失敗率更低
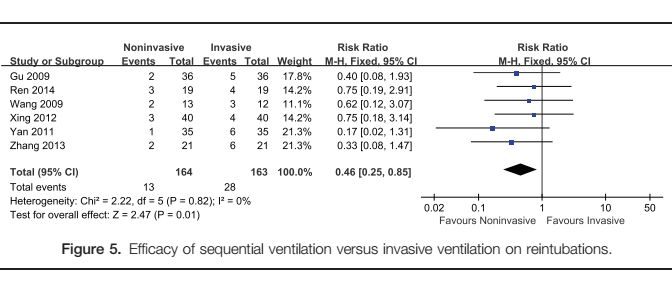









圖9 有創無創序貫通氣組患者總住院時間更短


因此急性呼吸衰竭患者特別是AECOPD患者能夠從有創無創序貫通氣中獲益,但同時我們要注意到早期撤機的患者仍然存在呼吸衰竭,在NIPPV的應用過程中需要豐富的理論知識和實踐經驗,同時也需要對患者進行緊密的監護,因為這部分患者存在隨時需要緊急再插管接受有創通氣的可能。
Epstein建議在開展有創無創序貫通氣策略前認真考慮以下問題:
1、開始SBT時機的標準必須是安全的;
2、不存在上呼吸道阻塞;
3、在有或沒有輔助下患者能夠清除氣道內分泌物;
4、患者能夠耐受NIPPV和建立有效人機連接;
5、患者具有一定的自主呼吸能力能夠耐受從有創撤機到完成NIPPV實施的過程;
6、而對於那些困難插管的患者不適合採用。
常規撤離有創通氣後改無創,用於預防撤機失敗!
撤機後48-72 h內需要重新插管被稱為撤機失敗。在重症患者中,內科患者撤機失敗的發生率約10%-20%。撤機失敗會帶來住院時間延長、需要氣管切開等一系列惡性後果。撤機失敗患者的死亡風險是那些撤機成功患者的10倍。為預防撤機失敗導致的高病死率,NIPPV的應用成為了一種選擇。
3項隨機對照實驗同樣支持將NIPPV立即應用於高危人群的有創通氣撤機後。但不同研究納入的高危人群標準有所不同:
(1)年齡>65歲,心衰是導致氣管插管的原因或撤機當天APACHE II >12分;
(2)針對AECOPD患者;
(3)接受有創通氣治療>48 h的COPD患者,同時在進行SBT時存在高碳酸血症。
這些研究表明將NIPPV用於預防撤機後呼吸衰竭能夠降低再插管和ICU病死率,Ferrer等的研究中表明針對高碳酸血症患者應用NIPPV能夠降低90天病死率。


常規離線後無創通氣組病死率更低。
挽救撤機後發生的呼吸衰竭
一項有8個國家37個中心參與的多中心隨機對照研究,用於評估使用NIPPV治療撤機後發生呼吸衰竭能否降低患者的病死率。研究中共納入221名接受有創機械通氣≥48 h並在撤機後48 h內發生呼吸衰竭的患者,這部分患者被隨機分為NIPPV組和常規治療組。
研究結果提示兩組病人再插管率沒有差別均為48%。而使用了NIPPV的患者ICU病死率更高(25% vs 14%),與常規治療組相比,從發生呼吸衰竭到再插管的時間NIPPV組更長(12 h vs 2.5 h)。
Esteban認為NIPPV組死亡率更高的原因,可能是NIPPV的實施導致了再插管的延誤,誘發充血性心衰、呼吸肌乏力、吸入性肺炎和緊急插管併發症的出現,從而增加了病死率。
但在該研究中,COPD患者佔納入研究患者的比例不到10%,這可能是導致研究結果無差異的原因之一。
Sean P. Keenan等編寫的無創通氣臨床指南中僅推薦將NIPPV挽救撤機後呼吸衰竭應用於COPD患者,對於沒有COPD的患者不推薦使用此治療方法。
序貫通氣怎麼做?精益求精確保萬無一失!
無創呼吸機是一種開放式通氣方式,條件允許的情況下最好用專門的無創呼吸機,因為這樣的呼吸機有較大的漏氣補償能力,更能夠保證通氣的有效性。
連接方式的選擇上,現有研究沒有發現採用鼻罩和採用口鼻罩會對患者的預後產生影響,但是研究發現使用口鼻罩患者的耐受性更好。
同時需要強調的是在有創撤機後應用NIPPV的過程中需要對患者進行密切的監護,及早發現那些提示無創通氣失敗的臨床表現:
1、呼吸急促,使用輔助呼吸肌,胸腹矛盾呼吸
2、不耐受面罩和壓力
3、SpO2下降、心率增快和血壓下降
4、在幫助下不能有效清除氣道內分泌物
5、動脈血氣分析惡化
6、患者主觀體驗變差
特別注意那些呼吸狀態在應用NIPPV最初1 h內沒有明顯改善的病人,比如純氧支持下SpO2仍達不到90%,1 h內pCO2上升超過10 mmHg,呼吸頻率增加10次/分,這樣的患者必須馬上再插管予以有創通氣支持。此外對於COPD患者在應用NIPPV的同時,不應該停止使用支氣管舒張劑。
文獻複習完了,是抓住機遇的時候了!
SBT失敗後我們的選擇是:拔除氣管插管並立即改用無創呼吸機序貫通氣。


有創無創序貫前後患者動脈血氣分析結果。


脫離有創呼吸機後第3天患者轉入普通病房繼續治療。
參考文獻:
[1]Heyland DK, Cook DJ, Griffith L, et al. The attributable morbidity and mortality of ventilator-associated pneumo年 in the critically ill patient. The Canadian Critical Trials Group. Am J Respir Crit Care Med, 1999, 159(4 Pt 1): 1249-1256. PMID:10194173
[2]MacIntyre NR, Cook DJ, Ely EW, Jr., et al. Evidence-based guidelines for weaning and discontinuing ventilatory support: a collective task force facilitated by the American College of Chest Physicians; the American Association for Respiratory Care; and the American College of Critical Care Medicine. Chest, 2001, 120(6 Suppl): 375s-395s. PMID:11742959
[3]Udwadia ZF, Santis GK, Steven MH, et al. Nasal ventilation to facilitate weaning in patients with chronic respiratory insufficiency. Thorax, 1992, 47(9): 715-718. PMID:1440465
[4]Epstein SK. Noninvasive ventilation to shorten the duration of mechanical ventilation. Respir Care, 2009, 54(2): 198-208; discussion 208-111. PMID:19173752
[5]Nava S, Ambrosino N, Clini E, et al. Noninvasive mechanical ventilation in the weaning of patients with respiratory failure due to chronic obstructive pulmonary disease. A randomized, controlled trial. Ann Intern Med, 1998, 128(9): 721-728. PMID:9556465
[6]有創-無創序貫機械通氣多中心研究協作組. 以肺部感染控制窗為切換點行有創與無創序貫機械通氣治療慢性阻塞性肺疾病所致嚴重呼吸衰竭的隨機對照研究. 中華結核和呼吸雜誌, 2006, 29(1): 241-252. 14-18.
[7]Ferrer M, Valencia M, Nicolas JM, et al. Early noninvasive ventilation averts extubation failure in patients at risk: a randomized trial. Am J Respir Crit Care Med, 2006, 173(2): 164-170. PMID:16224108
[8]羅紅, 陳平, 周銳,等 .慢性阻塞性肺疾病呼吸衰竭患者有創機械通氣後BiPAP序貫治療. 湖南醫科大學學報, 2001, 26(6): 563-565. PMID:12536544
[9]Ferrer M, Sellares J, Valencia M, et al. Non-invasive ventilation after extubation in hypercapnic patients with chronic respiratory disorders: randomised controlled trial. Lancet, 2009, 374(9695): 1082-1088. PMID:19682735
[10]Esteban A, Frutos-Vivar F, Ferguson ND, et al. Noninvasive positive-pressure ventilation for respiratory failure after extubation. N Engl J Med, 2004, 350(24): 2452-2460. PMID:15190137
[11]Peter JV, Moran JL, Phillips-Hughes J, et al. Noninvasive ventilation in acute respiratory failure--a meta-analysis update. Crit Care Med, 2002, 30(3): 555-562. PMID:11990914
[12] Kwok H, McCormack J, Cece R, et al. Controlled trial of oronasal versus nasal mask ventilation in the treatment of acute respiratory failure. Crit Care Med, 2003, 31(2): 468-473. PMID:12576953
[13]Cuvelier A, Pujol W, Pramil S, et al. Cephalic versus oronasal mask for noninvasive ventilation in acute hypercapnic respiratory failure. Intensive Care Med, 2009, 35(3): 519-526. PMID:18854973
[14]Fernandez-Vivas M, Caturla-Such J, Gonzalez de la Rosa J, et al. Noninvasive pressure support versus proportional assist ventilation in acute respiratory failure. Intensive Care Med, 2003, 29(7): 1126-1133. PMID:12802487
[15]Hess DR. The mask for noninvasive ventilation: principles of design and effects on aerosol delivery. J Aerosol Med, 2007, 20 Suppl 1(S85-98; discussion S98-89. PMID:17411410
[16]Peng L, Ren P W, Liu X T, et al. Use of noninvasive ventilation at the pulmonary infection control window for acute respiratory failure in AECOPD patients: A systematic review and meta-analysis based on GRADE approach[J]. Medicine, 2016, 95(24):e3880.PMID:27310978
TAG: |






