糖尿病視網膜病變概述
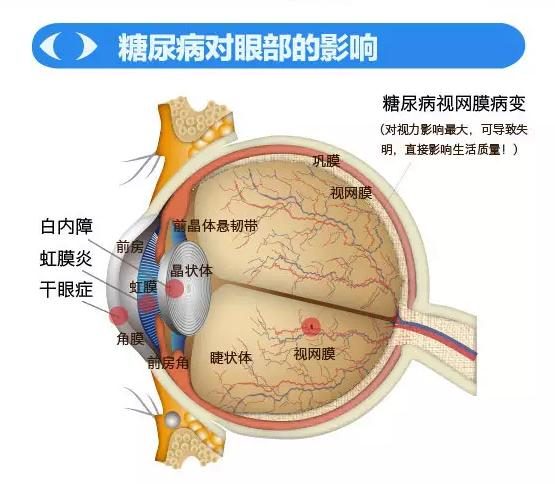

糖尿病患者視網膜病變的發生率為21%~36%。糖尿病病程10年者發生眼底病變的幾率>50%,特別是在血糖失控的情況下更易導致併發症。患者早期可能全無癥狀,但隨著病情的發展,可出現視力減退、視野縮小、屈光改變、對比敏感度降低等。視網膜病變發展到最後,會出現新生血管性增殖膜、牽引性視網膜脫離、新生血管性青光眼,最終失明。
糖尿病視網膜病變發病機制
糖尿病性視網膜病變的發病機制至今仍未完全明了。
糖尿病性視網膜病變有5個基本病理過程:
1、視網膜毛細血管微動脈瘤形成;
2、血管滲透性增加;
3、血管閉塞;
4、新生血管和纖維組織增生;
5、纖維血管膜收縮。
某個糖尿病性視網膜病變患者的臨床徵象取決於這5個過程的相對表現。
糖尿病視網膜病變病因


糖尿病患者主要是胰島素激素及細胞代謝異常,引起眼組織神經及血管微循環改變造成眼的營養和視功能的損壞。微血管是指介於微小動脈和微小靜脈之間,管腔小於100~150μm的微小血管及毛細血管網,是組織和血液進行物質交換的場所。由於糖尿病患者血液成分的改變,而引起血管內皮細胞功能異常,使血-視網膜屏障受損。
糖尿病視網膜病變分期及臨床表現


根據眼底情況目前將糖尿病視網膜病變分為非增殖期、增殖前期、增殖期。多數糖尿病視網膜病變患者有糖尿病的多飲、多尿、多食和疲乏、消瘦等癥狀。眼部表現不一,各期的詳盡分期及相應臨床表現如下:
1、非增殖期(背景期、單純型):
I 期:微血管瘤或合併小出血點,不影響視力,患者無任何癥狀;
II期:硬性滲出合併I期病變,絕大多數病人仍無明顯癥狀,極個別患者出現視力下降;
III期:棉絮斑合併II期病變,則部分患者出現視力下降。非增殖期若黃斑區受累,可有中心暗影、中心視力下降、視物變形等癥狀。
2、增殖期前期:
(1)微血管瘤、出血斑增多(4個象限均有);
(2)視網膜靜脈擴張、不規則、迂曲(2個象限或更多見);
(3)視網膜內微血管不正常(IRMA),至少1個象限可見,常可見棉絮斑、擴張的毛細血管。該期患者多無明顯自覺癥狀,或僅有輕度視力下降、眼前黑影等。
3、增殖期:
IV期:視網膜、視盤新生血管或合併玻璃體出血,玻璃體出血明顯者視力會急劇下降,只能分辨眼前的手動和手指數,甚至僅存光感;
V期:纖維血管增殖, 玻璃體機化,部分出血被吸收,患者自覺癥狀減輕;
VI期:牽拉性視網膜脫離,患者失明或僅存微弱視力。
糖尿病視網膜病變治療


治療原則:不同分期其治療原則亦多有不同,主要包括全身治療、藥物治療、雷射治療和手術治療。
1、全身治療:糖尿病視網膜病變的根本治療是治療糖尿病。儘可能通過飲食控制或聯合降糖藥物將血糖控制在正常範圍,當口服藥物不能有效控制血糖,則需積極應用胰島素。
2、藥物治療:目前為止尚沒有能夠很好控制病變發展的藥物。在非增殖期,以藥物治療為主,主要目的是改善視網膜血液供養, 降低血液粘度, 減少紅細胞、血小板聚集。
3、雷射治療:可以減少視網膜耗氧,保護有用視力,延遲視網膜病變進一步發展。病變不同時期治療策略不一:
(1)非增殖期糖尿病視網膜病變:治療目的在於光凝封閉視網膜內血管滲漏,減少黃斑水腫、滲出與出血。
(2)增殖前期糖尿病視網膜病變:增殖前期由於大面積毛細血管無灌注及廣泛視網膜水腫已不適於局部雷射光凝,需作全視網膜光凝治療。
(3)增殖期糖尿病視網膜病變:美國糖尿病性視網膜病變研究組提出糖尿病視網膜病變高危險指征為: 在高危險指征出現前後進行全視網膜光凝是防止嚴重視力喪失的有效措施。
4、手術治療:對於糖尿病視網膜病變,以上治療無效時,若出現以下情況則應積極進行玻璃體切割手術治療,以防止視力進一步下降,保護殘餘視功能。常見需手術治療的情況有:
(1)嚴重的不吸收的玻璃體積血;
(2)牽拉性視網膜脫離合併早期黃斑牽拉;
(3)混合性視網膜脫離;
(4)緻密的視網膜前出血和黃斑前纖維膜;
(5)嚴重進行性視網膜纖維血管增生;
(6)玻璃體積血合併早期虹膜新生血管;
(7)白內障合併玻璃體積血;
(8)溶血性青光眼。
總之,糖尿病視網膜病變是嚴重威脅視力的疾病,一定要做到早發現、早治療,對各種治療方法綜合應用才能起到應有的效果。
糖尿病什麼情況要做眼部檢查


1、年齡:如果患者在30歲以下確診為糖尿病,需要在1年內做眼部的檢查,如果30歲後診斷了糖尿病,無論有沒有視力改變,都需要在診斷後幾個月內做眼科檢查,因為此時糖尿病視網膜病變有可能已經存在了。
2、糖尿病妊娠:糖尿病女性需要在妊娠初期即看眼科醫生,因為視網膜病變會在妊娠期快速發展。
3、高危情況:合併腎衰、截肢或患糖尿病20年以上的情況是視力下降的高風險因素,應該儘快做眼科檢查。
眼科專項檢查:
通常眼科醫生要對患者進行散瞳,並使用特殊器械進行一系列影像學檢查。
糖尿病視網膜病變預後
血糖水準的增高,大多數研究認為保持理想血糖水準與低視網膜病變的發生率相關。美國的研究糖尿病控制可使糖尿病視網膜病變發生的危險減少76%。
早期診治預後良好。一旦合併症發生如出血性青光眼、玻璃體出血、黃斑病變及視網膜脫離等,預後不佳。


糖尿病視網膜病變應如何預防
1、有視網膜病變時要避免劇烈運動,否則容易引起眼底出血,加重視網膜病變。
2、控制血壓:高血壓是早期視網膜病變的重要危險因素,對高血壓的糖尿病患者,應特別注意,積極將血壓控制在正常範圍。
3、低脂低鹽高蛋白飲食,多食植物油,可以減少「硬性滲出」並對改善糖尿病性視網膜病變有利。對肥胖型糖尿病病人,還要控制總熱量,降低體重。
4、控制血脂:視網膜滲出的快速發生往往合併總膽固醇、低密度脂蛋白和甘油三酯的增高,所以要想預防視網膜病變的發生,也要積極地控制好血脂問題。
5、控制血糖:是治療糖尿病視網膜病變的關鍵,使眼底病變經過光凝和導升明治療,新病變不存在。
6、定期進行眼底檢查:糖尿病視網膜病變早期臨床癥狀不明顯,易漏診。
7、早期發現眼部併發症。
8、在下列情況下應做眼部全面檢查
(1)在確診糖尿病時就要全面檢查眼部,包括:測視力、測眼壓、查眼底。以後每年複查一次,已有視網膜病變者,應每年複查數次。
(2)糖尿病婦女在計劃懷孕前12個月內及確定懷孕時應查眼底,以後按照醫生要求定期複查。
(3)眼壓增高,視力下降。已發現視網膜病變,不能解釋的眼部癥狀,增殖性視網膜病變黃斑水腫,都要請眼科醫生全面檢查。