腦膜瘤是起源於腦膜成分的腫瘤,其內主要含有蛛網膜細胞或蛛網膜細胞分化的細胞。纖維型腦膜瘤是腦膜瘤常見的病理亞型,屬於較少出現複發和侵襲的腦膜瘤。
作者|黃聰
來源|醫學界神經病學頻道
病例1:患者,男,38歲。頭暈、頭痛伴四肢乏力6月余。
CT平掃

CT增強——動脈期

CT增強——靜脈期


CT增強——延遲期

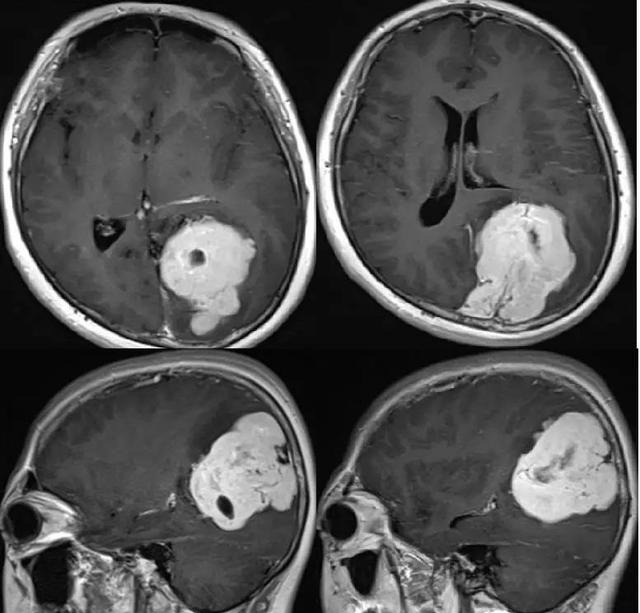
病例2:女,52歲,頭暈、頭痛。


MR-T2WI

MR-T1WI

MR-T2FLAIR

MR-T1WI+C

MR-T1WI+C


診斷?
病理診斷:纖維型腦膜瘤
2007年WHO根據腦膜瘤複發傾向和侵襲性對其進行分級和分型,分為3級15種病理 亞型。
WHO I 級為良性腦膜瘤 ( Benign meningioma ,BM ) ,包括腦膜上皮型、纖維型、血管瘤型、砂粒體型、過渡型、微囊型、淋巴細胞豐富型、分泌型及化生型;
WHO II 級性質介於良惡性之間 ,包括非典型性、透明細胞型及脊索樣型;
WHO III 級為惡性腦膜瘤( Malignant meningioma,MM ) ,包括間變型、橫紋肌樣型及乳頭樣型。
1、WHO I 級腦膜瘤
約佔腦膜瘤的 90 %左右,其中分泌性、化生型、微囊型及淋巴細胞豐富型少見。分泌型腦膜瘤 ( Secretory meningi-oma ) 其發病率約佔1.6%。
-
微囊型腦膜瘤 ( Microcystic meningioma )也較少見,其發病率約為 1.6% ,其病理學特點是: 腫瘤細胞胞漿透明,被細胞外液體分隔成囊狀、梭形或星狀。
-
化生型腦膜瘤( Metaplastic meningioma) 發病率未見明確報導,其病理特點為:腫瘤細胞間可見骨、軟骨或者脂肪細胞成分,為非特異性的胞漿脂質樣變而非真正的化生。
淋巴細胞豐富型腦膜瘤 ( Lymphoplasmacyte-rich meningioma ) 少見,其發病率為1.7% ,此型腫瘤內可見以淋巴細胞為主的慢性炎細胞浸潤,可伴有生髮中心結構,此類腫瘤也可見脊索樣的組織學表現,但多出現於兒童和青少年。
2、WHO II 級腦膜瘤
約佔腦膜瘤的 4.7% ~7.2 % ,其性質介於良 、惡性腦膜瘤之間,同 I 級腦膜瘤相比有較高的侵襲性及複發率,以非典型性腦膜瘤 ( Atypical meningioma,AM ) 為主。
-
非典型性腦膜瘤可以是上述各亞型的非典型性改變,但有其特殊的病理學特徵,即每10個高倍視野下等於或超過 4 個有絲分裂相即可確定診斷。在有絲分裂率不增高的情況下,至少有以下5種徵象中的3種才能診斷為非典型性腦膜瘤,這些徵象包括:① 細胞密集;②有高的核/漿比的小細胞成 分;③ 核 仁明顯而突出; ④典型結構消失,成瀰漫狀或片狀生長; ⑤ 區域性或地圖樣壞死。
-
透明細胞型腦膜 ( Clear cell meningioma ,CCM ) 較為罕見 ,其發病率佔腦膜瘤 的0.2 % ~ 1 %CCM 同良性腦膜瘤相比有較高的侵襲性及複發性。
脊索樣型腦膜瘤 ( Chordoid meningioma ) 罕見 ,佔腦膜瘤的0.5 % ~ 1 %,同樣具有較高的侵襲性及複發率。 腫瘤病理特點為與脊索瘤相似,並交錯著腦膜瘤細胞。
3、WHO Ⅲ 級腦膜瘤
少見 ,約佔腦膜瘤的 1 % ~3 %,具有很高的侵襲性及複發率。
-
間變型腦膜瘤 ( Anaplastic meningioma ) 可由 I、II 級 腦膜瘤演變而來,也可一開始即為惡性生長方式。其特 點為瘤細胞明顯退行性變、有較高的有絲分裂率 ( 10個高倍視野20個或更多有絲分裂相 ) ,或者二者兼有。
-
橫紋肌樣腦膜瘤 ( Rhabdoid meningioma ) 瘤細胞呈橫紋肌樣結構,常保留有腦膜瘤區域,腫瘤細胞密集,細胞核大、偏位,核旁可見包涵體樣小體,核仁明顯,核分裂象多見,並見壞死區。
乳頭狀腦膜瘤 ( Papillary meningioma ) 其顯著特點是腫瘤細胞圍繞血管呈乳頭樣排列,胞漿及胞核伸向血管壁,呈假菊形團,似漂浮在組織切片中,保留的腦膜上皮區域與經典的腦膜瘤不同,表現為細胞密集、可見核分裂及壞死區。


纖維型腦膜瘤多表現為T1WI呈等或略低信號,T2WI呈等信號或略高信號。既往文獻報導綜合考慮腦膜瘤的信號強度、包膜特點、瘤周水腫情況、強化特點、瘤內及瘤周的血管等表現,可提示腦膜瘤某一病理亞型。多數研究認為T1WI的信號特點與腦膜瘤的病理學分型無明顯相關性。
纖維型腦膜瘤往往包膜完整,瘤體內膠原纖維玻璃樣變及鈣化的出現使其自由水含量減少,間質成分增多,因此造成其T2WI信號較低,許多學者認為這種表現是纖維型腦膜瘤的常見表現。
纖維型腦膜瘤瘤周水腫少見且局限。
增強表現為中重度的不同程度強化,強化可均勻或不均勻,增強時腫瘤均勻強化,是由於腫瘤實質內排列整齊、均勻的膠質纖維均勻強化,當腫瘤實質內出現壞死、囊變或出血時,呈現腫瘤的不均勻強化。
纖維型腦膜瘤是良性腦膜瘤,壞死、囊變或出血的情況較少出現。

腦膜瘤在DWI可表現為高、等或低信號,與腦膜瘤的分級、分型無明顯的相關性,而ADC值與腫瘤細胞密度和級別有相關性。腦膜瘤各亞型間ADC值不相同(組間變異F =17.32, P <0.001),其中纖維型腦膜瘤與血管瘤型腦膜瘤、非典型腦膜瘤、間變型腦膜瘤有統計學差異( P <0.001, P =0.006, P <0.001),而與上皮型腦膜瘤、過渡型腦膜瘤、砂粒體型腦膜瘤及透明型腦膜瘤無統計學差異( P =0.45, P =0.09,P =0.80, P =0.15),見表1。I級腦膜瘤的ADC值為(0.88 ±0.15) ×10-3mm^2/s,II、III級腦膜瘤的ADC值為(0.70 ±0.13) ×10-3mm^2/s,二者有統計學差異( t =4.53, P <0.001)。


由Sourt及Murray首先描述,認為起源於毛細血管外膜上的Zimmerman細胞。發病率佔中樞神經系統腫瘤的0.29%-1.00%。多位於腦表面,80%位於幕上,依次是枕葉、額葉、額頂、碟骨脊、顳葉、頂葉、枕頂。
診斷要點
①腫瘤外形多呈分葉狀、實性較多、常見假包膜。
②易發小灶性或大片狀囊變壞死。
③可見明顯的血管流空信號。
④沒有骨硬化及增生表現。
⑤腫瘤血運豐富。
⑥血管源水腫嚴重。
⑦呈侵襲性生長易複發和轉移。
⑧常常侵及相鄰靜脈竇、大腦鐮、小腦幕或硬腦膜。
⑨ ADC值確與腫瘤細胞結構有關,最低ADC值區為腫瘤細胞密集點。
⑩病灶側相對局部腦血容量、相對腦血流量及平均通過時間與達峰時間均大於對側正常腦組織。時間-信號曲線顯示負性增強顯著,下降支與上升支欠對稱及明顯不對稱,呈反對勾狀(√)。Cho升高明顯,腫瘤NAA峰下面積明顯減低,Cr峰下面積可見降低。MRI延遲掃描對血管外皮細胞瘤能夠提供幫助,未增強區不一定代表囊變壞死區,延遲後顯示強化同樣提示腫瘤中心區。
CT表現
為類圓形、橢圓形、分葉形或不規則形的顱內病變,邊界清晰,周邊腦實質可伴水腫,呈均勻略高密度或密度不均勻伴壞死囊變低密度,多不伴鈣化影,累及鄰近顱骨時可伴局限性骨質破壞,而腦膜瘤多為反應性骨質增生; 增強後,病變明顯均勻強化或不均勻強化,壞死囊變區無強化,鄰近腦膜增厚、強化或伴典型「腦膜尾征。
MR表現
(1) 與腦灰質或白質信號對比,本組病灶多呈與白質等信號的稍短 T1信號、與灰質等信號的等 T2信號,囊變壞死呈長T1、長T2信號。
(2)因 MR 多平面成像的優勢,病灶分葉改變較 CT 顯示效果好,甚至病灶突破腦膜-大腦鐮、小腦幕呈分葉狀生長。病灶常以寬基底或窄基底與顱骨或硬膜相貼,增強後可見硬腦膜明顯增厚及「腦膜尾征。
(3) 腫塊內部多可見明顯血管流空信號,增強掃描腫塊呈均勻或不均勻顯著強化。血管流空信號仍可存在,此徵象為本病較為特徵性表現。
(4) 病灶相鄰的腦實質可有不同程度的長 T1、長 T2信號水腫帶。
(5) 腫塊侵犯顱骨時,表現為顱骨信號異常,板障高信號消失,局部可形成軟組織腫塊,並可突破顱骨向顱外生長,在顱外形成軟組織腫塊。
腦膜血管外皮細胞瘤(HPC)影像學表現為多分葉腦外腫塊、窄基底與硬膜相連、顱骨侵蝕,而無骨質增生及瘤內鈣化,且多呈與腦白質等信號的稍短 T1信號、與灰質等信號的等 T2信號,腫塊內多見迂曲血管流空信號,這些徵象都對腦膜 HPC 的診斷有很大幫助。