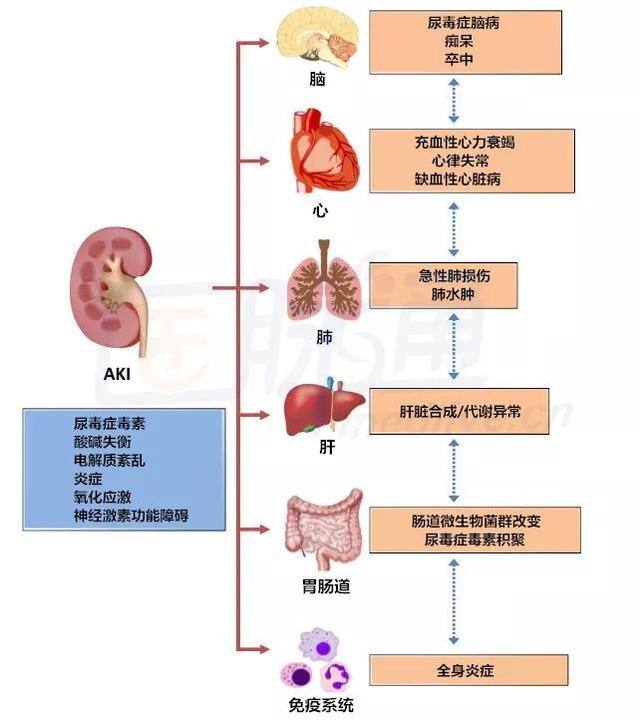
葯源性腎病(drug-induced nephropathy, DIN)主要包括藥物引起的急性腎損傷(acute kidney injury, AKI)、間質性腎炎、腎內梗阻以及酸鹼、水和電解質失衡等,其中AKI在臨床上最為常見。國內學者完成的一項對我國2013年659 945例住院患者的回顧性多中心隊列研究結果顯示,AKI的發生率為11.6%,其中40%與藥物相關。筆者所在團隊開展的中國老年人醫院內獲得性AKI研究結果顯示,年齡≥65歲的住院患者AKI發生率為10.77% (515/4 781),在101例明確由單個病因引起的AKI患者中有12.87%(13/101)是由藥物引起的,而在AKI病因多因素分析中發現與藥物可能相關的比例則高達62.10%。
DIN發生的主要原因有藥物本身具有直接腎毒性、藥物間相互作用、超劑量用藥或用藥錯誤等。
藥物的直接腎毒性與藥物引起腎內血流動力學紊亂、腎小管損傷、炎症、藥物在腎內沉積、血栓性微血管病變等相關。常見的腎毒性藥物主要有非甾體抗炎葯、氨基糖苷類抗生素、磺胺類葯、某些抗病毒藥、化療葯、免疫抑製劑、造影劑、利尿劑和作用於腎素-血管緊張素系統的降壓藥等。Koklu等研究發現,短期或長期使用抗病毒藥物替諾福韋均可導致腎小球濾過率(glomerular filtration rate,GFR)輕度下降。DIN通常損傷腎小管或腎間質,但目前越來越多的證據發現,腎小球也是DIN的重要靶標,如干擾素、雙膦酸鹽製劑、抗血小板葯及某些靶向治療藥物等可直接損傷腎小球上皮細胞、系膜細胞或內皮細胞而導致不同程度的蛋白尿,病理上主要表現為微小病變或局灶節段腎小球硬化症。
目前常應用藥物對體外培養腎臟細胞的毒性實驗和體液生物標誌物檢測來預警藥物的腎毒性,但因無法完全模擬體內微環境,以及生物標誌物的敏感性或特異性不夠,常無法提供令人滿意的預警方法。最近正在研發的"晶元腎"(kidney-on-a-chip)技術,即採用人體腎臟細胞的3D培養技術在晶元上模擬腎臟立體結構,有望在體外完全模仿藥物對人體腎臟的作用,為DIN機制的探討和DIN的預警提供準確的方法。
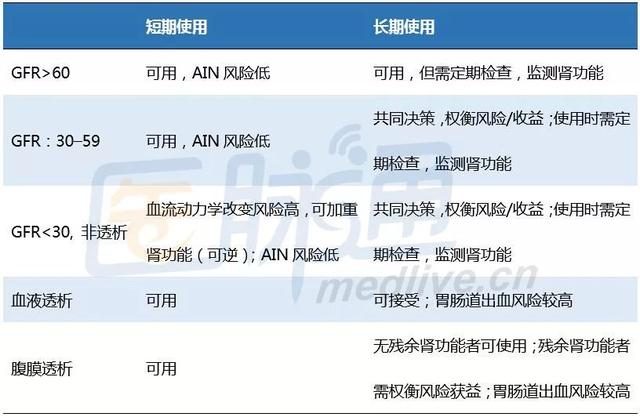
除了藥物的直接腎毒性作用外,DIN的發生還有相當一部分原因是藥物用量過大或用法不正確所致。對於存在生理性或病理性腎臟清除率降低的患者,即使使用藥物說明書推薦的劑量,也可出現藥物蓄積而導致藥物過量。研究表明,與普通患者比較,腎功能不全患者的用藥錯誤比例明顯增多,因此腎功能的評估對患者的用藥安全非常重要。
臨床上常用血清肌酐(serum creatinine,Scr)水準來評估腎功能,但在老年等特殊人群中,僅採用Scr來估計腎功能可能會出現較大的偏差。目前多採用基於Scr或胱抑素C水準的計算公式來估算GFR,以更準確地評估腎功能。臨床上常用的有Cockcroft-Gault公式、簡化腎臟病膳食改良(Modification of Diet in Renal Disease,MDRD)公式和慢性腎臟病流行病學協作組(Chronic Kidney Disease Epidemiology Collaboration,CKD-EPI)公式等。早期的藥物劑量推薦指南中對於GFR的估算均採用Cockcroft-Gault公式,但近年來的研究表明,CKD-EPI公式對GFR的評估更為精確。MDRD公式可能高估老年人群的GFR,這會給臨床用藥帶來一定的風險。
各類用藥指導資訊對臨床用藥也非常重要。目前國際上常用的用藥指導資訊來源主要為MIMS藥品資訊系統、DRUGDEX藥品評價資料庫、UpToDate資料庫和Medscape網站等。但有研究發現,以上各用藥指導資訊系統在DIN定義、腎毒性藥物分類、藥物用量調整等方面的一致性較差,且多缺乏循證數據,沒有提供比較精確的藥物劑量調整方法,有些資訊甚至相互矛盾,這些資訊的混亂也是目前DIN發生率較高的原因之一。此外,上述資訊來源中所包含的中國人的資訊較少,因此迫切需要在國內建立具有中國人循證數據的臨床用藥指導系統。
總之,DIN的防治任重道遠,臨床醫師和藥師應密切合作,為臨床正確、有效、安全用藥共同努力。